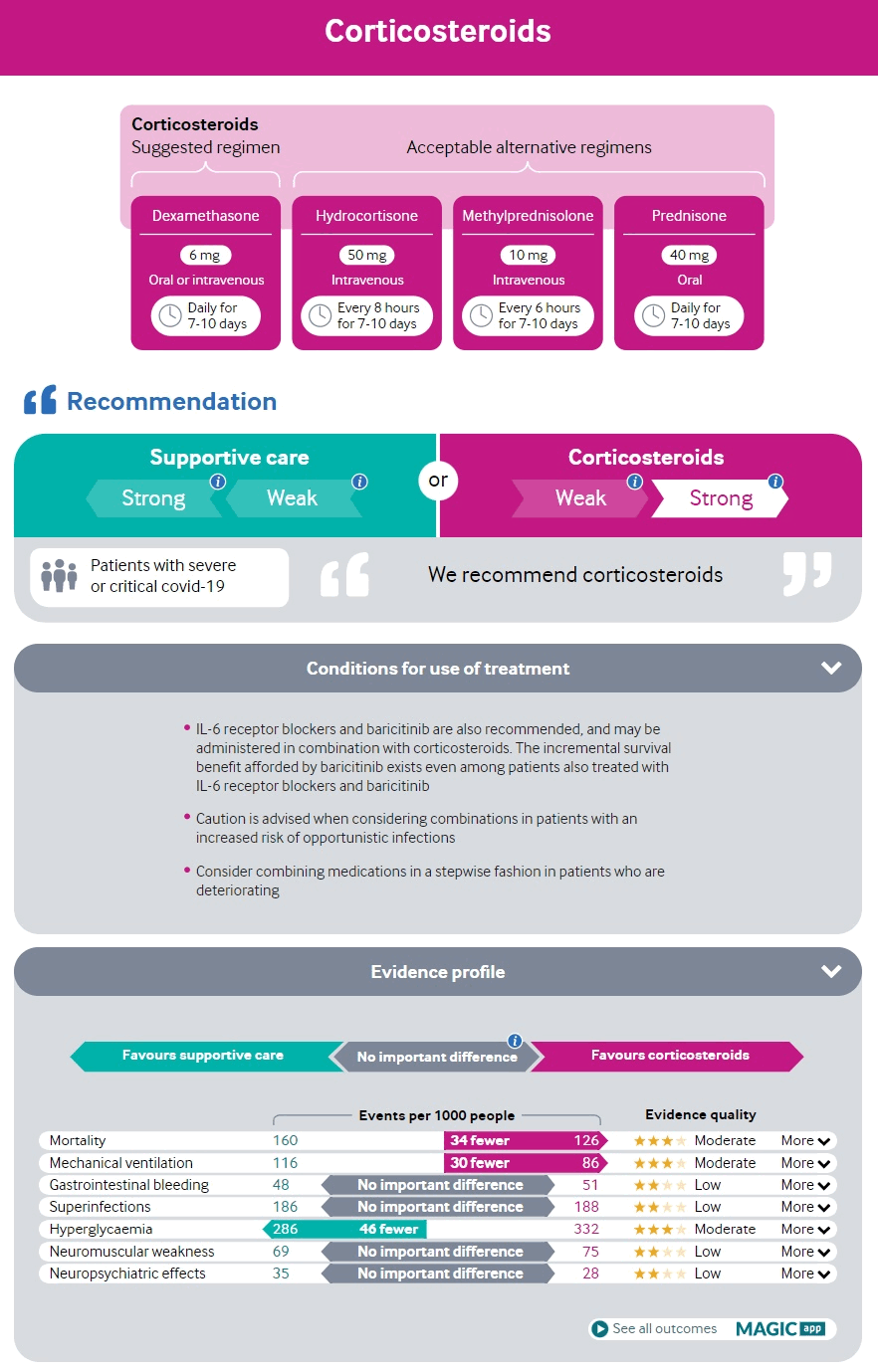
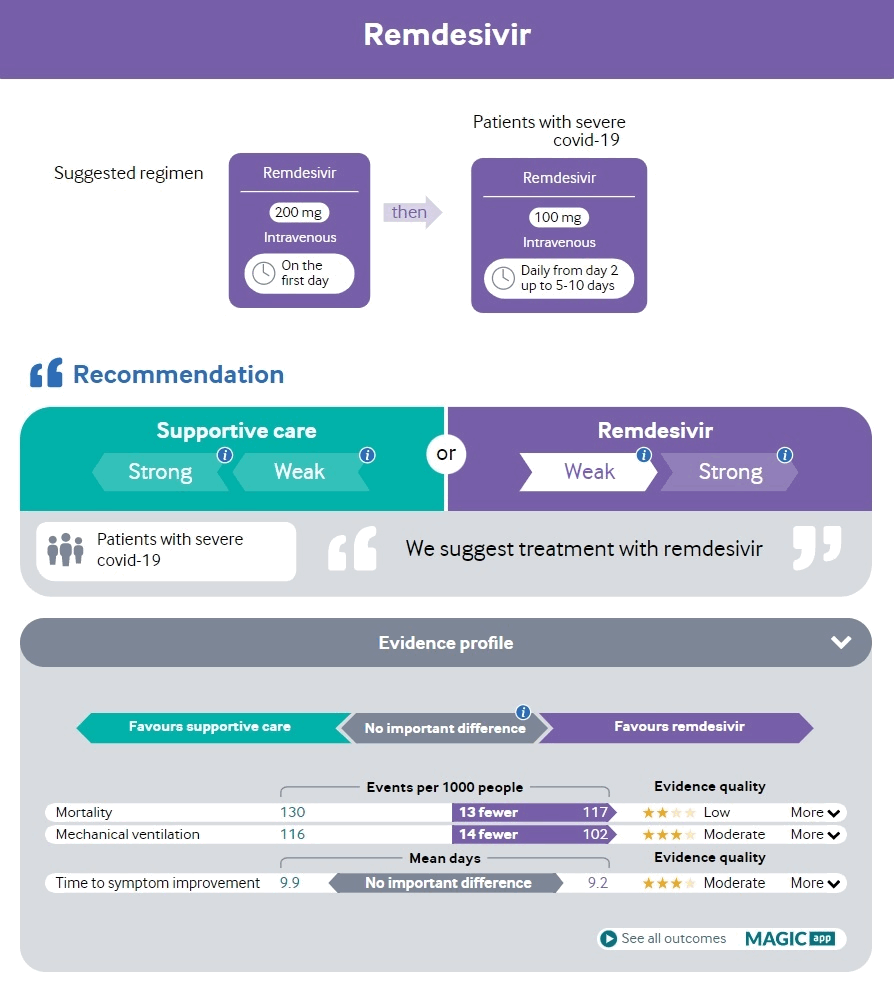
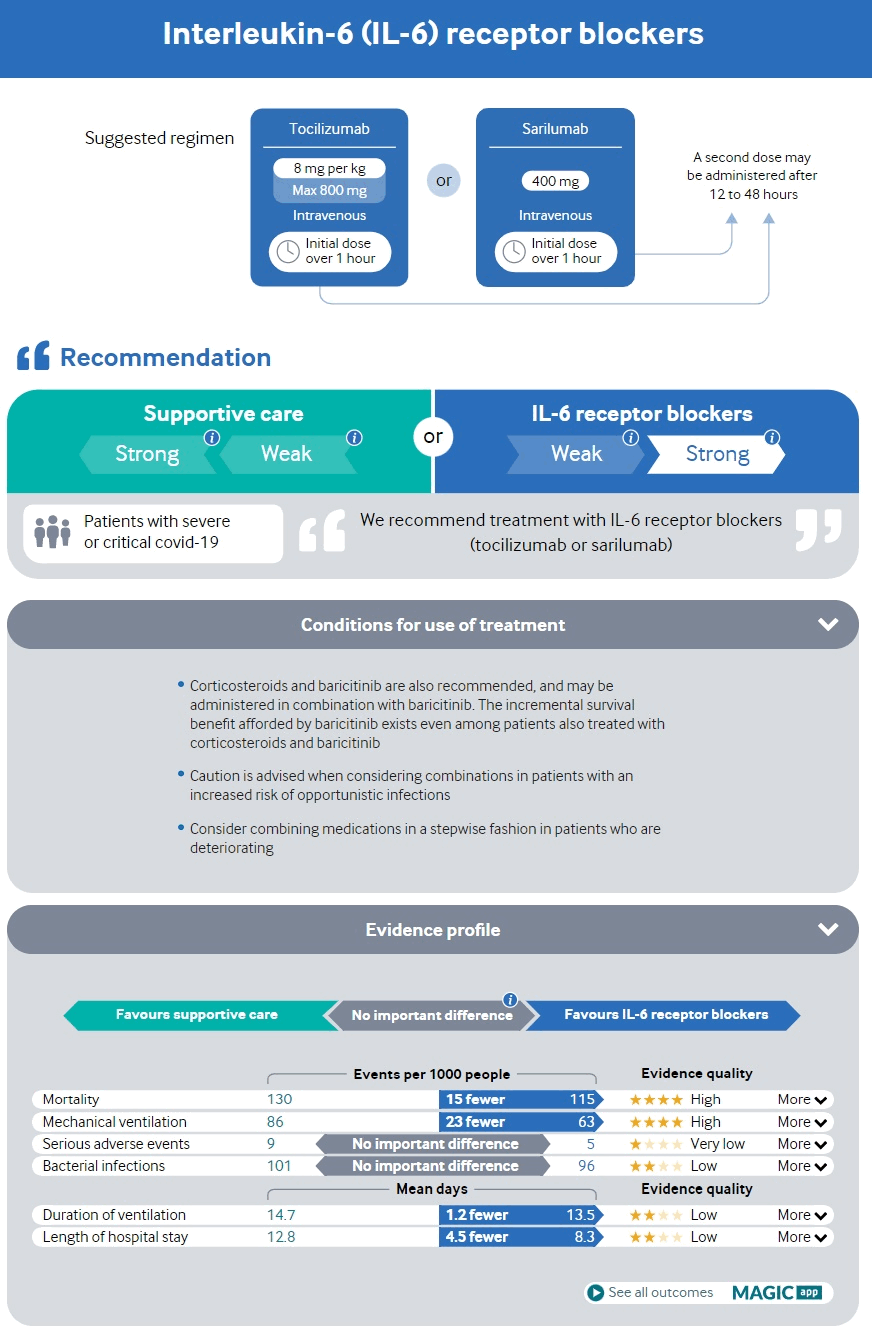
Esteja ciente de qualquer risco associado à comorbidade para deterioração clínica e doença grave
Monitore atentamente o paciente com COVID-19 leve ou moderada (não grave) quando apropriado, e considere o ambiente de atendimento e tratamento mais adequado. Leve em consideração os fatores de risco associados a comorbidades para o desenvolvimento de doença grave, incluindo:[1179]
Idade ≥50 anos
Doença cardíaca
Diabetes mellitus
Asma
Doença pulmonar crônica
Doença renal crônica
Doença cerebrovascular
Doença hepática crônica
Demência
Transtornos mentais (incluindo depressão)
Neoplasias hematológicas
Imunossupressão
Obesidade
Tabagismo
Possivelmente hipertensão (as evidências não são consistentes)
A Organização Mundial da Saúde (OMS) tem uma lista um pouco diferente e não especifica um limite de idade, mas informa que a idade avançada é um fator de risco para maior mortalidade nas pessoas com COVID-19, principalmente se outros fatores de risco estiverem presentes (por exemplo, declínio funcional, tabagismo, diabetes, hipertensão, doença cardiovascular, câncer, doença pulmonar crônica).[1180]
A OMS recomenda que você inclua o monitoramento por oximetria de pulso para seu paciente não hospitalizado com COVID-19 sintomática não grave com fatores de risco para doença grave, os quais incluem as comorbidades listadas acima.[1180]
Considere discutir sobre seu paciente com a equipe especializada que estiver tratando de sua condição de longo prazo e/ou encaminhá-lo para outros profissionais da saúde na equipe multidisciplinar.
Uma assistência colaborativa multidisciplinar pode ser particularmente útil para os idosos com COVID-19 para ajudar a garantir que todos os aspectos do cuidado (incluindo comorbidades) sejam adequadamente abordados.



 ]
]