Investigações
Primeiras investigações a serem solicitadas
reação em cadeia da polimerase via transcriptase reversa (RT-PCR) em tempo real
Exame
Solicite uma RT-PCR para SARS-CoV-2 nos pacientes com suspeita de infecção sempre que possível.[439] Espera-se que os ensaios comumente usados sejam capazes de detectar as variantes do SARS-CoV-2.[495] Pode ser realizado um sequenciamento do genoma para diferenciar entre as variantes.
As estratégias de testagem variam amplamente entre os países, e você deve consultar as orientações locais. Para obter informações mais detalhadas sobre em quem realizar testes e a escolha do teste, consulte Recomendações diagnósticas.
A amostra ideal para testagem depende do quadro clínico e do tempo desde o início dos sintomas. A Organização Mundial da Saúde (OMS) recomenda amostras do trato respiratório superior (swabs nasofaríngeos e/ou orofaríngeos) para as infecções em estágio inicial, especialmente os casos assintomáticos ou leves, e amostras do trato respiratório inferior (escarro e/ou aspirado endotraqueal ou lavagem broncoalveolar nos pacientes com doença respiratória mais grave) para as infecções em estágio avançado ou pacientes nos quais houver forte suspeita de infecção e o teste de amostra do trato respiratório superior tiver sido negativo. Outras amostras (por exemplo, swab do corneto médio nasal, swab das narinas anteriores, lavado/aspirado nasal/nasofaríngeo, saliva, fezes) podem ser recomendadas em algumas circunstâncias; consulte as orientações locais.[439][496][614]
Um resultado de RT-PCR positivo confirma a infecção por SARS-CoV-2 (no contexto das limitações associadas ao teste da RT-PCR). Se o resultado for negativo e ainda houver uma suspeita clínica de infecção (por exemplo, uma ligação epidemiológica, achados típicos na radiografia, ausência de outra etiologia), colete uma nova amostra do paciente e repita o teste. Um resultado positivo confirma a infecção. Se um segundo teste for negativo, considere a testagem sorológica (ver abaixo).[439] A sensibilidade combinada foi estimada em 87.8%, com a especificidade estimada na faixa de 87.7% a 100%.[502]
A testagem molecular apenas auxilia no diagnóstico, e os resultados devem ser interpretados com precaução. Para obter informações detalhadas sobre limitações e evidências dos testes, consulte Recomendações diagnósticas.
Ensaios multiplex de teste único para diagnosticar e diferenciar entre infecções causadas por influenza A, influenza B, vírus sincicial respiratório e SARS-CoV-2 estão disponíveis em alguns países, inclusive testes domiciliares de venda livre.
Colete swabs nasofaríngeos para descartar influenza e outras infecções respiratórias, de acordo com as orientações locais.[444] É importante observar que podem ocorrer coinfecções, e um exame positivo para um patógeno não COVID-19 não descarta a COVID-19.
Resultado
positivo para RNA viral do SARS-CoV-2; pode ser positivo para os vírus influenza A e B e outros patógenos respiratórios
testes rápido de antígeno
Exame
Testes rápidos de antígenos podem ser usados em alguns casos como alternativa à (ou em associação com a) RT-PCR. As estratégias de testagem variam amplamente entre os países, e você deve consultar as orientações locais.[440][442][503][615] Para obter informações mais detalhadas sobre em quem realizar testes e a escolha do teste, consulte Recomendações de diagnóstico.
Embora os testes de antígenos sejam substancialmente menos sensíveis que a RT-PCR, particularmente em pessoas assintomáticas, eles oferecem a possibilidade de detecção rápida, econômica e precoce dos casos mais infecciosos nos contextos apropriados.[440] Em geral, os resultados ficam disponíveis em menos de 30 minutos.
Uma revisão Cochrane revelou que os testes rápidos de antígenos variam em relação à sensibilidade. A sensibilidade foi maior na primeira semana após o início dos sintomas em pessoas sintomáticas (80.9%), em comparação com a segunda semana de sintomas (53.8%). A sensibilidade foi maior nas pessoas sintomáticas (73%), em comparação com pessoas assintomáticas (54.7%). A sensibilidade também variou entre as marcas de testes.[538]
Os testes rápidos de antígenos auxiliam no diagnóstico, e os resultados devem ser interpretados com precaução. Para obter informações detalhadas sobre limitações e evidências dos testes, consulte Recomendações diagnósticas.
Testes antigênicos rápidos de fluxo lateral para uso doméstico estão disponíveis em alguns países. Testes antigênicos laboratoriais (não rápidos) também estão disponíveis em alguns países.
BMJ: interpreting a lateral flow SARS-CoV-2 antigen test Opens in new window
Resultado
positivo para antígenos do vírus SARS-CoV-2
oximetria de pulso
Exame
A oximetria de pulso pode revelar hipóxia/hipoxemia (ou seja, saturação de oxigênio <94%, ou <88% na presença de doença pulmonar crônica).[474]
A Organização Mundial da Saúde (OMS) define a doença grave como uma SpO2 <90%.[444] No Reino Unido, uma leitura <92% é uma característica definidora de doença grave que requer internação hospitalar urgente, enquanto uma leitura de 93% a 94% pode indicar doença moderada.[475] Nos EUA, a Infectious Diseases Society of America (IDSA) define a doença grave como uma SpO2 <94%.[401]
Os médicos devem estar cientes de que os pacientes com COVID-19 podem desenvolver "hipóxia silenciosa": suas saturações de oxigênio podem cair para níveis baixos e precipitar insuficiência respiratória aguda sem a presença de sintomas óbvios de desconforto respiratório.[476]
Os oxímetros de pulso podem apresentar precisão abaixo do ideal em certas populações, especialmente naquelas com pele mais escura.[477] A Food and Drug Administration (FDA) dos EUA alertou que vários fatores podem afetar a acurácia da leitura de um oxímetro de pulso (por exemplo, má circulação, pigmentação da pele, espessura da pele, temperatura da pele, uso de tabaco, uso de esmalte). A FDA recomenda considerar as limitações da acurácia ao se usar um oxímetro de pulso para auxiliar no diagnóstico e nas decisões de tratamento, e usar tendências nas leituras ao longo do tempo, em vez de pontos de corte absolutos, se possível.[478]
Os oxímetros de pulso podem ser usados em domicílio para detectar a hipóxia nos pacientes com doença leve a moderada. As evidências sugerem que os pacientes que mais podem se beneficiar do monitoramento são aqueles que forem sintomáticos e tiverem mais de 65 anos de idade, ou tiverem menos de 65 anos de idade e forem extremamente vulneráveis clinicamente à COVID-19.[475] A oximetria de pulso domiciliar requer suporte clínico (por exemplo, contato telefônico regular de um profissional da saúde no cenário de uma enfermaria virtual).
Resultado
pode mostrar baixa saturação de oxigênio (o corte depende das diretrizes locais)
gasometria arterial
Exame
Solicitar para pacientes com doença grave, pois é indicada para detectar hipercapnia ou acidose.
Recomendada para os pacientes com dificuldade respiratória e cianose que apresentarem saturação de oxigênio baixa.
Resultado
pode mostrar baixa pressão parcial de oxigênio
Hemograma completo
Exame
Solicitar para pacientes com doença grave.
Linfopenia, leucocitose, trombocitopenia, eosinófilos diminuídos, hemoglobina diminuída e alta proporção de neutrófilos para linfócitos estão significativamente associadas à doença grave e podem ser úteis para predizer a progressão da doença. Os casos graves têm maior probabilidade de se manifestarem com linfopenia e trombocitopenia, mas não com leucopenia.[616]
A anemia é comum e pode estar associada a um maior risco de mortalidade.[617]
A elevação da RDW (amplitude da distribuição dos eritrócitos; à internação e com aumento durante a hospitalização) foi associada a um aumento significativo do risco de mortalidade nos pacientes hospitalizados.[618]
Contagem absoluta dos principais subconjuntos de linfócitos, particularmente a contagem de células T CD4+ e CD8+, está significativamente reduzida nos pacientes com doença grave.[619]
A trombocitopenia de fase tardia (isto é, ocorrendo 3 semanas ou mais após o início dos sintomas) foi relatada, mas é incomum.[620]
Resultado
linfopenia; leucocitose; leucopenia; trombocitopenia; eosinófilos diminuídos; hemoglobina diminuída
perfil metabólico completo
Exame
Solicitar para pacientes com doença grave.
As enzimas hepáticas, bilirrubina total, creatinina e ureia sérica elevadas e a hipoalbuminemia estão significativamente associadas a doença grave e podem ser úteis para predizer a progressão da doença.[616]
A hipocalemia foi relatada em 54% dos pacientes.[621] A hipocalcemia foi relatada e está associada a desfechos desfavoráveis.[622] A hiponatremia foi relatada em 24% dos pacientes, e está associada a desfechos desfavoráveis.[623] Outros distúrbios eletrolíticos podem estar presentes.
Resultado
enzimas hepáticas elevadas; bilirrubina total elevada; comprometimento renal; hipoalbuminemia; distúrbios eletrolíticos
nível glicêmico
Exame
Solicitar para pacientes com doença grave.
A hiperglicemia em jejum prediz de maneira independente um prognóstico desfavorável e está associada a um aumento do risco de mortalidade, independentemente de o paciente ter ou não diabetes.[624][625]
A hipoglicemia também foi associada ao aumento da mortalidade em um estudo de coorte retrospectivo.[626]
A infecção está associada a um risco aumentado de novo diabetes. Portanto, o monitoramento para hiperglicemia durante a admissão deve ser considerado.[627]
Resultado
variável
coagulograma
Exame
Solicitar para pacientes com doença grave.
Dímero D elevado, fibrinogênio elevado (e produtos de degradação da fibrina) e prolongamento do tempo de protrombina estão significativamente associados à doença grave e podem ser úteis para predizer a progressão da doença.[616][628]
O risco de doença grave e mortalidade é 2 vezes e 4 vezes maior, respectivamente, nos pacientes com níveis elevados de dímero D.[629] Pacientes com níveis muito altos de dímero D têm um aumento do risco de trombose.[630][631]
Os valores prolongados da razão normalizada internacional (INR) têm sido associados a doença mais grave e maior mortalidade.[632]
Os marcadores do fator de Von Willebrand podem estar aumentados, especialmente em pacientes com doença crítica, e podem ter valor prognóstico.[633]
Resultado
dímero D elevado; prolongamento do tempo de protrombina; fibrinogênio elevado; INR prolongada
biomarcadores cardíacos
Exame
Solicitar para pacientes com doença grave.
Creatina quinase fração miocárdica (CK-MB), peptídeo natriurético tipo B, fragmento N-terminal do peptídeo natriurético tipo B (NT-proBNP) e troponina elevados estão associados a doença grave e mortalidade e podem ser úteis para predizer a progressão da doença ou a sobrevida.[634]
Verificou-se que a CK-MB está elevada na doença leve em crianças. O significado disso é desconhecido.[486]
Resultado
pode estar elevada
proteína C-reativa sérica
Exame
Solicitar para pacientes com doença grave.
A proteína C-reativa elevada está significativamente associada a doença grave e pode ser útil para predizer a progressão da doença.[616][635]
Pacientes com proteína C-reativa elevada no momento da apresentação inicial tiveram maior probabilidade de ter lesão renal aguda, tromboembolismo venoso, doença crítica e mortalidade intra-hospitalar durante a internação em comparação com pacientes com níveis mais baixos.[636]
Resultado
pode estar elevada
velocidade de hemossedimentação sérica
Resultado
pode estar elevada
concentração sérica de lactato desidrogenase
Exame
Solicitar para pacientes com doença grave.
A lactato desidrogenase sérica elevada está significativamente associada a doença grave e pode ser útil para predizer a progressão da doença.[616]
Resultado
pode estar elevada
procalcitonina sérica
Exame
Solicitar para pacientes com doença grave.
A procalcitonina sérica elevada está significativamente associada à doença grave e pode ser útil para predizer a progressão da doença e a mortalidade.[616][637]
A procalcitonina sérica elevada pode ser mais comum nas crianças.[638]
Pode estar elevada em pacientes com infecções bacterianas secundárias.[29][30]
Não há evidências suficientes para recomendar a testagem rotineira da procalcitonina para servir de base para decisões sobre o uso de antibióticos. No entanto, ela pode ser útil para identificar se há uma infecção bacteriana, embora o limiar de procalcitonina mais apropriado seja incerto.[405]
Resultado
pode estar elevada
nível de ferritina sérica
hemoculturas e culturas de escarro
Exame
Colete amostras de sangue e escarro para cultura nos pacientes com doença grave ou crítica para descartar outras causas de infecção do trato respiratório inferior e sepse.[444]
As amostras devem ser coletadas antes de se iniciar o regime antimicrobiano empírico, se possível.[444]
Resultado
negativa para infecção bacteriana
radiografia torácica
Exame
Solicite a todos os pacientes gravemente doentes (por exemplo, SpO2 <94% ou National Early Warning Score 2 [NEWS2] score ≥3) ou aos pacientes estáveis, mas com indicação clínica para radiografia torácica (por exemplo, suspeita de pneumonia).[443]
Aproximadamente 74% dos pacientes apresentam radiografia torácica anormal no momento do diagnóstico. As anormalidades mais comuns são opacidade em vidro fosco (29%) e condensação (28%). Geralmente, a distribuição é bilateral, periférica e predominante na zona basal. Pneumotórax e derrames pleurais são raros. Não há nenhuma característica na radiografia torácica que seja diagnóstica da COVID-19.[546]
A radiografia de tórax é moderadamente sensível e moderadamente específica para o diagnóstico de COVID‐19. Resultados combinados revelaram que a radiografia torácica diagnosticou a COVID-19 corretamente em 73% das pessoas que tinham a doença. No entanto, ela identificou incorretamente a COVID‐19 em 27% das pessoas que não tinham a doença.[547]
Embora a radiografia torácica pareça ter uma sensibilidade menor em comparação à TC de tórax, ela tem as vantagens de necessitar de menos recursos, associada a doses mais baixas de radiação, ser mais fácil de se repetir sequencialmente e de ser portátil.[544]
Resultado
opacidade em vidro fosco; condensação
Investigações a serem consideradas
tomografia computadorizada (TC) torácica
Exame
Considere uma TC torácica. Consulte as orientações locais sobre a realização de uma TC.
A British Society of Thoracic Imaging (BSTI) recomenda o exame de imagem por TC em pacientes com suspeita clínica de COVID-19 que estejam gravemente enfermos, se a radiografia torácica for incerta ou normal. BSTI: radiology decision tool for suspected COVID-19 Opens in new window Algumas instituições no Reino Unido recomendam uma abordagem mais pragmática para os pacientes com alta suspeita clínica de COVID-19, com TC de tórax recomendada somente após duas radiografias torácicas indeterminadas ou normais em combinação com um teste de RT-PCR negativo.[549]
O American College of Radiology recomenda reservar a TC para pacientes hospitalizados e sintomáticos com indicações clínicas específicas para TC, e enfatiza que uma TC torácica normal não significa que um paciente não tenha COVID-19 e uma TC torácica anormal não é específica para o diagnóstico de COVID-19.[550]
Evidências de pneumonia à TC podem preceder um resultado positivo de RT-PCR para SARS-CoV-2 em alguns pacientes.[554] Alguns pacientes podem apresentar um achado torácico normal, apesar de uma RT-PCR positiva.[555] Os resultados do teste de RT-PCR podem ser falso-negativos; portanto, os pacientes com achados típicos à TC devem repetir a testagem por RT-PCR para confirmar o diagnóstico.[556] Anormalidades na imagem da TC podem estar presentes em pacientes assintomáticos. A estimativa combinada da taxa de achados positivos da TC de tórax em casos assintomáticos foi de 47.6% (principalmente opacidade em vidro fosco).[557]
Achados anormais à TC torácica foram relatados em até 97% dos pacientes hospitalizados.[559] Os achados mais comuns são a opacidade em vidro fosco, isoladamente ou coexistindo com outros achados, como condensação, espessamento septal interlobular ou padrão em mosaico. O padrão de distribuição mais comum é a distribuição posterior bilateral, periférica/subpleural das opacidades, com predominância do lobo inferior. O envolvimento extenso/multilobar com condensações é mais comum nos pacientes idosos e naqueles com doença grave. As características atípicas incluem aumento vascular pulmonar, espessamento pleural adjacente, broncogramas aéreos, linhas subpleurais, distorção brônquica, bronquiectasia, sinal de retração vacuolar e sinal em halo. Derrame pleural, derrame pericárdico, cavitação, pneumotórax e linfadenopatia mediastinal foram raramente relatados.[560] A opacidade em vidro fosco tem o melhor desempenho diagnóstico para pneumonia por COVID-19, seguida pela opacidade em vidro fosco associada a consolidação e apenas consolidação.[561]
Os pacientes com variantes Ômicron do SARS-CoV-2 tiveram menor probabilidade de serem positivos na TC em comparação com aqueles infectados com variantes diferente da Ômicron. Os pacientes com variantes Ômicron geralmente apresentavam lesões localizadas no centro do pulmão ou em um único lobo. Eles tinham menos probabilidade de apresentar lesões bilaterais, padrão de pavimentação em mosaico, opacidade linear e dilatação vascular, mas tinham maior probabilidade de apresentar espessamento da parede brônquica. A distribuição das lesões foi mais extensa (envolvimento bilateral e multilobar) em pacientes com variantes diferentes da Ômicron.[558]
As gestantes parecem apresentar mais comumente achados de TC mais avançados em comparação com a população adulta em geral; no entanto, os resultados são semelhantes aos da população adulta em geral.[564]
Com frequência, as crianças apresentam TC de tórax normal ou com achados leves. Os sinais mais comuns em crianças são opacidade em vidro fosco irregular, sombras irregulares não específicas, áreas de condensação, nódulos infectados e um sinal de halo. As anormalidades são mais comuns em múltiplos lobos e são predominantemente bilaterais. Derrames pleurais são raros.[565][641] Opacidade em vidro fosco e espessamento peribrônquico foram os achados mais prevalentes nas crianças menores de 1 ano de idade.[566] A precisão parece ser menor entre as crianças; no entanto, existem dados limitados nesta população.[548]
A TC do tórax geralmente mostra um aumento no tamanho, no número e na densidade das opacidades em vidro fosco no período de acompanhamento inicial, com a progressão para áreas mistas de opacidades em vidro fosco, condensações e padrão em mosaico atingindo a intensidade máxima nos dias 10 ao 11, antes de remitir gradualmente ou persistir como fibrose irregular.[560]
A TC de tórax é moderadamente sensível (70%) e altamente específica (90%) para o diagnóstico de COVID-19.[551] Resultados combinados revelaram que a TC de tórax diagnosticou a COVID-19 corretamente em 87% das pessoas que tinham a doença. No entanto, ela identificou incorretamente a COVID‐19 em 21% das pessoas que não tinham a doença. Portanto, a TC de tórax pode ter mais utilidade para descartar a COVID-19 que para diferenciá-la de outras causas de doença respiratória.[547] O valor preditivo positivo foi baixo (1.5% a 30.7%) nas regiões de baixa prevalência, e o valor preditivo negativo variou de 95.4% a 99.8% em uma metanálise. A sensibilidade e a especificidade agrupadas foram de 94% a 96% e 37%, respectivamente.[552][553] A presença simultânea de opacidade em vidro fosco e outras características de pneumonia viral teve ótimo desempenho na detecção da COVID-19 (sensibilidade de 90% e especificidade de 89%).[562]
[Figure caption and citation for the preceding image starts]: TCs transversas de um homem de 32 anos com opacidade em vidro fosco e condensação do lobo inferior do pulmão direito, próxima à pleura, no dia 1 após o início dos sintomas (figura superior), e opacidade em vidro fosco bilateral e condensação no dia 7 após o início dos sintomas.Xu XW et al. BMJ. 2020;368:m606 [Citation ends].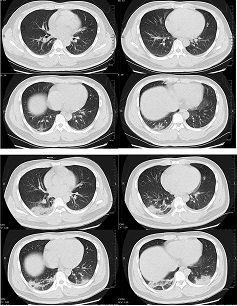
Resultado
opacidade em vidro fosco isoladamente ou coexistindo com outros achados (por exemplo, condensação, espessamento septal interlobular, padrão em mosaico); distribuição bilateral, periférica/subpleural, posterior com predominância do lobo inferior
ultrassonografia do pulmão
Exame
Usada como ferramenta diagnóstica em alguns centros como alternativa à radiografia torácica e à TC do tórax. Embora exista apenas evidências de muito baixa certeza embasando sua precisão diagnóstica, ela pode ser útil como uma modalidade de imagem complementar ou alternativa.[544]
A ultrassonografia é sensível, mas não específica para o diagnóstico de COVID-19. Resultados combinados revelaram que a ultrassonografia pulmonar diagnosticou corretamente a COVID-19 em 87% das pessoas com a doença. No entanto, diagnosticou a COVID-19 incorretamente em 24% das pessoas que não tinham a doença. Portanto, a ultrassonografia pode ter mais utilidade para descartar a COVID-19 do que para diferenciá-la de outras causas de doença respiratória.[547] Pode também ser útil para triagem no pronto-socorro.[642]
Linhas B (confluentes ou separadas e geralmente pelo menos 3) e anormalidades pleurais, com distribuição bilateral, são os achados mais frequentes na COVID-19. Os outros achados incluem consolidações, derrame pleural, broncograma aéreo e pneumotórax.[568] Embora esses achados não sejam específicos para a COVID-19, eles aumentam a probabilidade de doença no contexto de um quadro clínico característico.
Tem as vantagens de portabilidade, avaliação à beira do leito, menor exposição dos profissionais da saúde, processo de esterilização mais fácil, ausência de exposição à radiação ionizante, repetibilidade durante o acompanhamento, pode estar mais facilmente disponível nos cenários de recursos limitados e é segura em gestantes e crianças. No entanto, ela também tem limitações (por exemplo, é incapaz de discernir a cronicidade de uma lesão), e outras modalidades de imagem podem ser necessárias.[569][570][571]
As possíveis funções incluem: redução da transmissão nosocomial; monitorar a evolução dos pacientes; e um possível papel nas subpopulações que são vulneráveis, mas não são adequadas para TC (por exemplo, gestantes).[572] O escore da ultrassonografia pulmonar pode desempenhar um papel no prognóstico.[573]
BSTI: lung ultrasound (LUS) for COVID-19 patients in critical care areas Opens in new window
Resultado
Linhas B; anormalidades pleurais
sorologia
Exame
Não pode ser usada como um diagnóstico independente para infecções agudas, e não deve ser usada para estabelecer a presença ou ausência de infecção aguda; no entanto, pode ser útil em vários cenários.[439][507]
As respostas de anticorpos ao SARS-CoV-2 geralmente ocorrem durante as primeiras 1 a 3 semanas da doença, sendo o tempo de soroconversão dos anticorpos IgG frequentemente inferior ao dos anticorpos IgM.[505][506]
A Organização Mundial da Saúde (OMS) recomenda a coleta de uma amostra pareada de soro, uma amostra na fase aguda e uma na fase de convalescença 2 a 4 semanas depois, nos pacientes em que haja forte suspeita de infecção e o resultado do RT-PCR seja negativo. A soroconversão ou um aumento nos títulos de anticorpos em soros pareados ajudam a confirmar se a infecção é recente e/ou aguda. Se o teste da amostra inicial for positivo, isso pode ser devido a uma infecção pregressa que não esteja relacionada a doença vigente. A soroconversão pode ser mais rápida e robusta nos pacientes com doença grave em comparação com aqueles com doença leve ou infecção assintomática.[439]
A Infectious Diseases Society of America (IDSA) recomenda contra o uso de testes sorológicos para diagnosticar a infecção durante as primeiras 2 semanas após o início dos sintomas ou para fornecer evidências de infecção em pacientes sintomáticos com alta suspeita clínica e testes moleculares repetidamente negativos. Os testes sorológicos podem ser usados para auxiliar no diagnóstico de síndrome inflamatória multissistêmica em crianças, ou quando é desejável ter evidências de uma infecção prévia.[507]
Uma revisão Cochrane constatou que os testes de anticorpos podem ser uma ferramenta útil para pacientes nos quais os testes moleculares ou à base de antígenos não conseguiram detectar o vírus SARS-CoV-2, inclusive aqueles com sintomas contínuos de infecção aguda (a partir da semana 3) ou aqueles que apresentam sequelas pós-agudas. A sensibilidade do teste é muito baixa durante a primeira semana desde o início dos sintomas.[543]
A sensibilidade estimada dos testes de anticorpos variou de 18.4% a 96.1% (a menor sensibilidade relatada foi em um teste laboratorial remoto, embora uma sensibilidade <50% foi relatada para um exame laboratorial), e a especificidade variou de 88.9% a 100 %. As estimativas da precisão do diagnóstico devem ser interpretadas com cautela na ausência de um padrão de referência definitivo para diagnosticar ou descartar a COVID-19.[502]
Para obter informações detalhadas sobre limitações de testes e evidências, consulte Recomendações de diagnóstico.
Embora kits de detecção rápida de anticorpos tenham sido aprovados para a detecção qualitativa de anticorpos IgG / IgM contra SARS-CoV-2 em soro, plasma ou sangue total, a OMS não recomenda o uso desses testes fora dos ambientes de pesquisa, pois não foram validados ainda.[508] As evidências não dão apoiam o seu uso.[509]
BMJ practice pointer: testing for SARS-CoV-2 antibodies Opens in new window
Resultado
positiva para anticorpos contra o vírus SARS-CoV-2; soroconversão ou um aumento nos títulos de anticorpos em soros pareados
O uso deste conteúdo está sujeito ao nosso aviso legal
