Epidemiologia
Em 31 de dezembro de 2019, a Organização Mundial da Saúde (OMS) foi informada de casos de pneumonia de etiologia microbiana desconhecida associados à cidade de Wuhan, província de Hubei, na China. Posteriormente, a OMS anunciou que um novo coronavírus havia sido detectado em amostras obtidas desses pacientes. Desde então, a epidemia aumentou de proporção e se disseminou pelo mundo com rapidez, ao ponto de a OMS declarar uma emergência de saúde pública de importância internacional pela primeira vez no dia 30 de janeiro de 2020 e declarar formalmente a existência de uma pandemia em 11 de março de 2020. A OMS declarou que a COVID-19 não constitui mais uma emergência de saúde pública de importância internacional no dia 5 de maio de 2023.
Foram relatados casos em todos os continentes desde o início da pandemia, com mais de 777 milhões de casos confirmados e mais de 7 milhões de mortes relatadas globalmente.[17]
[Figure caption and citation for the preceding image starts]: Número de casos de COVID-19 relatados semanalmente por região da OMS e mortes globais, até 2 de fevereiro de 2025World Health Organization [Citation ends].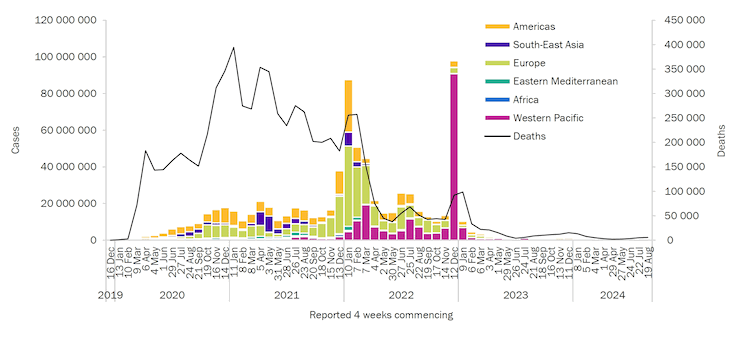
Contagens atualizadas dos casos estão disponíveis na OMS e nos Centros de Controle e Prevenção de Doenças dos EUA (CDC):
Os idosos ≥70 anos de idade e os homens têm um risco maior de infecção e doença grave.[18] Os adolescentes parecem ter suscetibilidade à infecção semelhante à dos adultos, e as crianças têm uma suscetibilidade menor. No entanto, as evidências são conflitantes.[19][20] Ao contrário dos adultos, as crianças não parecem ter um alto risco para doença grave com base na idade ou no sexo.[21] As variantes podem ter se disseminado de forma mais efetiva e rápida entre as crianças pequenas em comparação com o vírus do tipo selvagem, embora as taxas de hospitalização tenham diminuído.[22][23]
As incidências de infecções em profissionais da saúde variaram de 0% a 49.6%, e as prevalências de soropositividade variaram de 1.6% a 31.6%. Não houve associações entre idade, sexo ou função profissional na saúde (ou seja, enfermeiro versus médico) e o risco de infecção, com base em evidências de certeza moderada. Houve uma associação entre raça negra ou etnia hispânica e um maior risco de infecção nos profissionais da saúde, em comparação com raça branca e etnia não hispânica, com base em evidências de certeza moderada. Houve uma associação entre uso de equipamento de proteção individual e menor risco de infecção, com base em evidências de certeza moderada.[24][25]
Fatores de risco
Pessoas que tiverem estado em contato com um caso provável ou confirmado estarão sob risco aumentado de infecção.
A Organização Mundial da Saúde (OMS) define um contato como uma pessoa que tenha tido qualquer uma das seguintes exposições: contato face a face com um caso provável ou confirmado dentro de 1 metro (3 pés) e por pelo menos 15 minutos; contato físico direto com um caso provável ou confirmado; cuidado direto de um paciente com COVID-19 provável ou confirmada sem o uso do equipamento de proteção individual recomendado; ou outras situações conforme determinadas pelas autoridades de saúde locais, com base em avaliações dos riscos locais. A exposição deve ter ocorrido durante o período infeccioso do caso. Para os casos sintomáticos, isso significa 2 dias antes e 10 dias após o início dos sintomas do caso, associados a pelo menos 3 dias adicionais sem sintomas, por um mínimo de 13 dias no total após o início dos sintomas. Para os casos assintomáticos, isso significa 2 dias antes e 10 dias após a data em que a amostra que levou à confirmação foi coletada.[124]
Pessoas que vivem ou trabalham em um local com alto risco de transmissão apresentam risco aumentado de infecção.
Pessoas que residem ou trabalham em uma área com alto risco de transmissão (por exemplo, ambientes fechados, ambientes de ajuda humanitária) e pessoas que trabalham em um ambiente de assistência à saúde (incluindo dentro de unidades de saúde e residências) apresentam maior risco de infecção.[124]
Os idosos apresentam aumento dos riscos de infecção e de doença grave.[18]
O risco de hospitalização e morte aumenta com a idade. Foi observado um aumento relacionado à idade dos riscos de mortalidade intra-hospitalar, mortalidade dos casos e hospitalização de 5.7%, 7.4% e 3.4% por ano de idade, respectivamente, com base em evidências de alta qualidade. Não foi observado aumento dos riscos de internação em unidade de terapia intensiva e intubação por ano de idade. Não houve evidência de um limite de idade específico em que o risco se acelera de maneira considerável.[125]
De acordo com dados dos EUA, o risco de morte é 340 vezes maior em pessoas com 85 anos de idade ou mais em comparação com pessoas com idades entre 18 e 29 anos.[126]
No Reino Unido, dados de um estudo transversal indicaram que pessoas com idade entre 40 e 64 anos estão sob maior risco de infecção, seguidas por pacientes com 75 anos ou mais,seguidas das pessoas com 65 a 74 anos.[127] A taxa de mortalidade mais alta foi observada nos pacientes com 80 anos ou mais.[128]
Nos EUA, os pacientes com idade ≥65 anos representaram 31% de todos os casos, 45% das hospitalizações, 53% das internações em unidades de terapia intensiva e 80% das mortes no início da pandemia, com a maior incidência de desfechos graves nos pacientes com idade ≥85 anos.[129]
Embora a idade seja um fator de risco independente, o risco nos idosos também está parcialmente relacionado à probabilidade de que os idosos tenham maior chance de terem comorbidades. A maior prevalência de desnutrição nos pacientes idosos também pode contribuir para desfechos desfavoráveis.[130]
O sexo masculino apresenta aumento do risco de infecção e doença grave.[18]
Uma metanálise revelou que os homens têm maiores riscos de infecção, hospitalização, gravidade da doença, internação em unidade de terapia intensiva e morte.[131]
Foram propostas várias hipóteses para explicar a diferença, incluindo patogênese ocasionada por androgênios (evidências fracas), efeito de proteção imunológica do estrogênio nas mulheres (evidências conflitantes), tempestade inflamatória induzida por deficiência de testosterona (evidências conflitantes limitadas) e erro inato da imunidade por citocinas (requer pesquisas adicionais). Provavelmente, a causa é multifatorial, com características de várias hipóteses sobrepostas.[132]
As pessoas que pertencem a populações de minorias raciais/étnicas podem ter maiores riscos de infecção, doença grave, hospitalização, internação em unidade de terapia intensiva e morte de extensões variadas entre os grupos étnicos.[133][134][135][136] Entretanto, os estudos são inconsistentes, principalmente no que diz respeito às definições de grupos raciais/étnicos minoritários e status socioeconômicos.
No Reino Unido, os dados indicam que as populações do sul da Ásia, negras e de etnia mista têm um maior risco de teste positivo e de desfechos adversos (ou seja, hospitalização, internação em unidade de terapia intensiva, morte) em comparação com a população branca, mesmo depois de se levarem em conta diferenças em características sociodemográficas, clínicas e domiciliares.[137][138][139] A raça pode desempenhar um papel importante nos desfechos adversos em crianças e adultos.[140]
Nos EUA, índios americanos ou nativos do Alasca, latinos, negros e asiáticos ou das ilhas do Pacífico tiveram maior probabilidade que os brancos de terem um teste positivo e serem hospitalizados, internados em unidade de terapia intensiva ou morrerem durante o primeiro ano da pandemia.[141][142]
Os fatores de risco nesses pacientes incluem pobreza, baixo nível de educação, más condições de moradia, baixa renda familiar, falar em um idioma diferente do nacional e superlotação na residência.[135]
Embora o risco de um diagnóstico tenha sido maior na maioria das minorias étnicas, uma vez hospitalizado, não havia desigualdades claras nos desfechos (exceto para o alto risco de mortalidade nas minorias étnicas no Brasil). Isso sugere que o status de minoria étnica é um importante determinante social dos desfechos de saúde relacionados à COVID, provavelmente por meio da associação com outros determinantes sociais (por exemplo, habitação, status socioeconômico, emprego, estado geral de saúde).[143] As disparidades raciais nos desfechos também podem ser parcialmente atribuídas às taxas mais altas de comorbidades em certos grupos étnicos.[144]
Pessoas em uma unidade de cuidados de longa permanência apresentam aumento do risco de infecções e doença grave.[126][145]
No Reino Unido, os residentes de instituições de longa permanência representaram aproximadamente um terço do número total de mortes na Inglaterra e no País de Gales durante a primeira onda da pandemia; outros países relataram uma experiência semelhante. Provavelmente, isso foi devido à escassez de equipamentos de proteção individual, a uma população vulnerável e à falta de testagem.[146] Um estudo realizado em quatro instituições asilares revelou que 26% dos residentes morreram durante um período de 2 meses, com a mortalidade por todas as causas aumentando em 203% em comparação com os anos anteriores. Aproximadamente 40% dos residentes apresentaram resultado positivo para o vírus da síndrome respiratória aguda grave por coronavírus 2 (SARS-CoV-2), sendo 43% assintomáticos e 18% com sintomas atípicos.[147]
Nos EUA, a taxa de mortalidade por todas as causas em 30 dias foi de 21% em um estudo de coorte com mais de 5000 residentes de instituições asilares. Idade avançada, sexo masculino e funções cognitiva e física prejudicadas foram independentemente associados à mortalidade.[148]
As pessoas com comorbidades apresentam aumento do risco de doença grave e, quanto mais comorbidades, maior o risco.[126][149]
No Reino Unido, as comorbidades mais comuns relatadas em um estudo de coorte de mais de 20,000 pacientes hospitalizados foram doença cardíaca (31%), diabetes não complicada (21%), doença pulmonar crônica não asmática (18%) e doença renal crônica (16%).[150] Entre 65,000 pacientes hospitalizados no Reino Unido, 68% relataram pelo menos uma condição cardiometabólica à internação. As condições cardiometabólicas basais foram associadas a um aumento do risco de complicações intra-hospitalares, e esse risco aumentou na presença de multimorbidade cardiometabólica.[151]
Nos EUA, aproximadamente 95% dos adultos hospitalizados tinham pelo menos uma afecção clínica subjacente relatada, sendo as mais comuns hipertensão, distúrbios do metabolismo lipídico e obesidade. Aproximadamente 99% dos pacientes que morreram tinham pelo menos uma doença subjacente. Os fatores de risco mais fortes para morte foram obesidade, ansiedade e transtornos relacionados ao medo e diabetes, bem como o número total de afecções subjacentes.[152] Estima-se que aproximadamente 56% dos adultos e 32% dos adultos jovens (idades entre 18-25 anos) correm risco de doença grave devido à presença de pelo menos uma comorbidade.[153][154]
Mundialmente, a hipertensão (21%), a obesidade (18%) e o diabetes (18%) foram as comorbidades mais prevalentes. Câncer, doença renal crônica, diabetes e hipertensão foram independentemente associados à mortalidade. A doença renal crônica foi estatisticamente a comorbidade mais proeminente que levou à morte.[155] A síndrome metabólica também está significativamente associada a um maior risco de mortalidade.[156]
As crianças com comorbidades, incluindo obesidade, diabetes, doença pulmonar crônica (não incluindo asma), cardiopatia, transtornos convulsivos e status imunocomprometido tiveram umaalta prevalência de doença grave.[157]
Pessoas com obesidade (≥30 kg/m²) e com sobrepeso (25-30 kg/m²) apresentam aumento dos riscos de infecção e de doença grave.[126] O risco de doença grave aumenta com o índice de massa corporal (IMC).[158] A obesidade foi altamente prevalente em pacientes com COVID-19, com uma prevalência combinada de 32% (37% naqueles que precisaram ser admitidos para terapia intensiva).[159]
Dos 2.5 milhões de mortes relatadas globalmente até o final de fevereiro de 2021, 2.2 milhões ocorreram em países onde mais da metade da população é classificada como com sobrepeso. Em países onde menos da metade da população adulta é classificada como com sobrepeso, a probabilidade de morte é cerca de um décimo do nível observado em países onde mais da metade da população é classificada como com sobrepeso.[160]
Evidências de metanálises constataram que os pacientes que são obesos apresentam riscos significativamente maiores de infecção, doença clinicamente grave, hospitalização, internação em unidade de terapia intensiva, necessidade de ventilação mecânica e mortalidade. O sobrepeso aumenta o risco de hospitalização, mas não o de morte.[161][162] No entanto, a solidez da associação parece ter perdido força ao longo do tempo.[162]
Um estudo de coorte realizado no Reino Unido revelou que o risco de desfechos graves (ou seja, hospitalização, internação em unidade de terapia intensiva, morte) aumentou progressivamente acima de um IMC ≥23 kg/m², independentemente dos riscos excedentes de doenças relacionadas (por exemplo, diabetes). O risco relativo foi particularmente notável nas pessoas <40 anos de idade e pessoas de etnia negra. Cada aumento de unidade no IMC aumentou os riscos de internação hospitalar em 5% (acima de um IMC ≥23 kg/m²), internação em terapia intensiva em 10% (qualquer IMC) e morte em 4% (IMC ≥28 kg/m²).[163]
Um estudo de coorte, realizado nos EUA, revelou uma relação não linear entre o IMC e a gravidade da doença, com o menor risco nos IMCs próximos ao limiar entre peso saudável e sobrepeso, aumentando com o aumento do IMC.[164]
As pessoas com doenças cardiovasculares apresentam aumento do risco de doença grave.[126]
Doenças cardiovasculares preexistentes estão associadas a desfechos adversos, incluindo gravidade da doença, progressão da doença e mortalidade em adultos e crianças.[165][166]
Arritmias, doença arterial coronariana e doença cardiovascular estão significativamente associadas à internação em unidade de terapia intensiva. Insuficiência cardíaca, arritmias, doença arterial coronariana e doença cardiovascular também estão significativamente associadas a um aumento do risco de mortalidade.[167] Fibrilação atrial/flutter atrial preexistente foram associados a um maior risco de internação em terapia intensiva, mortalidade intra-hospitalar e desfechos mais desfavoráveis.[168][169] A doença coronariana também foi associada à progressão da doença e a doença grave/crítica. A associação é afetada pela presença de hipertensão; os pacientes com doença coronariana e hipertensão tiveram um aumento do risco de prognóstico desfavorável em comparação com aqueles sem hipertensão.[170] A lesão miocárdica e a doença arterial periférica também estão associadas a aumento da mortalidade em curto prazo.[171][172]
As pessoas com fatores de risco para doenças cardiovasculares (por exemplo, hipertensão, diabetes) também apresentam aumento do risco para doença grave e mortalidade (veja abaixo).[173][174]
As pessoas com diabetes do tipo 1 ou do tipo 2 apresentam um aumento do risco de doença grave.[126]
O diabetes está associado a um aumento de mais de 2 vezes no risco de doença grave e a um aumento ligeiramente inferior a 2 vezes no risco de morte. O diabetes também está associado a um aumento do risco de internação em unidade de terapia intensiva. Níveis glicêmicos mais elevados (em prazos imediatos e mais longos) estão associados a desfechos mais desfavoráveis. Não há evidência de diferença no risco entre pessoas com diabetes de início recente e preexistente. Os dados são insuficientes para determinar se o diabetes predispõe as pessoas à infecção. Os dados são mistos sobre se o diabetes do tipo 1 predispõe uma pessoa a um risco maior de infecção em comparação com o diabetes do tipo 2. Não existem dados que sugiram que o diabetes aumente o risco de doença grave nas crianças e adolescentes.[175][176] A variabilidade entre as diferentes regiões do mundo é significativa e pode distorcer as tendências globais.[177]
Os fatores de risco para prognóstico desfavorável e maior mortalidade nos pacientes com diabetes são semelhantes aos fatores de risco que existem na população em geral e incluem idade avançada, sexo masculino, etnia não branca, privação socioeconômica, lesão renal aguda, história de AVC ou insuficiência cardíaca, e maior índice de massa corporal. Os outros fatores de risco mais específicos incluem pré-diabetes, controle glicêmico inadequado, nível de hemoglobina glicosilada mais alto, cetoacidose diabética, estado hiperosmolar hiperglicêmico, retinopatia diabética e uso de insulina.[178][179][180][181][182][183][184] O controle glicêmico inadequado em pacientes gravemente doentes aumenta os riscos de complicações e mortalidade.[185] Estudos que ajustaram para idade, sexo, etnia, privação e localização geográfica ainda encontraram um aumento do risco de morte em pessoas com diabetes. Existem poucas evidências sobre o papel das comorbidades no aumento do risco de desfechos desfavoráveis.[175]
O uso de metformina, inibidores da proteína cotransportadora de sódio e glicose 2 (SGLT2) e agonistas do receptor de peptídeo semelhante ao glucagon 1 (GLP-1) foi associado a uma mortalidade mais baixa nos pacientes com diabetes do tipo 2. Os inibidores da dipeptidil peptidase-4 (DPP-4) e a insulina têm sido associados a uma maior mortalidade. As sulfonilureias, as tiazolidinedionas e os inibidores da alfa-glicosidase não pareceram aumentar ou diminuir o risco de mortalidade.[186][187] Não está claro se esses medicamentos têm efeito protetor, e são necessárias pesquisas adicionais.
Os desfechos desfavoráveis nesses pacientes podem ser devido à natureza sindrômica do diabetes, a presença de comorbidades, função imunológica comprometida, possível up-regulation das enzimas que fazem a mediação da invasão viral e inflamação crônica associada à reação inflamatória aguda causada pelo SARS-CoV-2, resultando em uma propensão para tempestade inflamatória.[188][189]
A infecção também está associada a um risco elevado de diabetes incidente. O risco está associado a hospitalização e ao recebimento de cuidados intensivos.[190]
Pessoas com doenças pulmonares crônicas, como asma, doença pulmonar obstrutiva crônica (DPOC), doença pulmonar intersticial, embolia pulmonar, hipertensão pulmonar, tuberculose, fibrose cística e bronquiectasia apresentam aumento do risco de doença grave. Pessoas com displasia broncopulmonar ou deficiência de alfa 1-antitripsina podem apresentar aumento do risco de doença grave; no entanto, a evidência é limitada.[126] Não há evidências claras de que pessoas com asma ou DPOC apresentem maior risco de infecção.[191][192]
DPOC: associada a um aumento do risco de hospitalização, internação em unidade de terapia intensiva e mortalidade.[193][194] Um estudo de coorte nacional, prospectivo e multicêntrico no Reino Unido revelou que pacientes com DPOC tiveram menor probabilidade de receberem cuidados intensivos que os pacientes sem uma afecção respiratória subjacente.[195]
Asma: associada a desfechos clínicos semelhantes (se não ligeiramente melhores) em comparação com aqueles sem asma. Os resultados agrupados de uma grande revisão sistemática mostraram que, em geral, a asma não esteve associada a desfechos graves (hospitalização, internação em unidade de terapia intensiva, mortalidade). No entanto, a evidência foi de certeza muito baixa e os resultados foram limitados pela falta de relatórios sobre a gravidade da asma, heterogeneidade estatística inexplicável e imprecisão. Pessoas com asma alérgica parecem estar em menor risco de desfechos graves, enquanto pessoas com asma e DPOC concomitantes parecem estar em alto risco de desfechos graves. Revisões sistemáticas e metanálises anteriores geraram conclusões conflitantes. Ainda não está claro se a asma está associada a um aumento do risco de infecção ou a desfechos graves.[196][197] A asma foi associada a aumento do risco de hospitalização em crianças; no entanto, o uso de corticosteroides inalatórios foi associado a uma redução no risco de infecção.[198]
Apneia obstrutiva do sono: associada a um aumento do risco de doença grave, internação em terapia intensiva, ventilação mecânica e mortalidade, mas não a um aumento do risco de infecção; no entanto, a evidência é limitada.[199][200]
Fibrose cística: não parece estar associada a um aumento do risco de infecção; no entanto, há evidências de que alguns pacientes podem apresentar uma evolução clínica mais grave (por exemplo, pós-transplante).[201] Os outros fatores de risco para desfechos graves incluem VEF1 <70%, idade >40 anos, diabetes, insuficiência pancreática, peso abaixo do normal e uso de azitromicina.[202] Transplante de pulmão e diabetes relacionado à fibrose cística foram fatores de risco para doença grave em crianças.[198]
Tuberculose pulmonar ativa: parece estar associada a um risco aumentado de doença grave e mortalidade.[203][204]
Doença pulmonar intersticial: parece estar associada a um maior risco de doença grave e mortalidade.[205][206]
As pessoas com doença renal crônica (incluindo aquelas em diálise) têm risco aumentado de doença grave, e podem ter maior risco de infecção.[126][127]
Os pacientes com doença renal crônica tiveram um risco significativamente maior de hospitalização e mortalidade por todas as causas em comparação com pessoas sem doença renal crônica. Os pacientes com doença renal crônica também tiveram um risco maior de evolução para doença crítica na análise combinada dos estudos incluídos e nas análises dos subgrupos de estudos com ajustes de múltiplas variáveis, embora nenhum dos resultados tenha alcançado significância estatística.[207]
A incidência parece ser maior em pacientes em diálise em comparação com aqueles que não necessitam de terapia renal substitutiva.[208] Pacientes com doença renal em estágio terminal que faziam terapia renal substitutiva apresentaram também aumento dos riscos de internação em unidade de terapia intensiva, necessidade de ventilação mecânica e mortalidade.[209]
No Reino Unido, dados de um estudo transversal revelaram que as chances ajustadas de um teste positivo foram maiores nos pacientes com doença renal crônica (32.9%) em comparação com aqueles sem (14.4%).[127]
A doença renal crônica preexistente é um fator de risco independente para o desenvolvimento de lesão renal aguda como complicação.[210]
As pessoas com doença hepática crônica, como cirrose, doença hepática gordurosa associada a disfunção metabólica (doença hepática gordurosa não alcoólica), hepatopatia alcoólica e hepatite autoimune têm um aumento do risco para doença grave. As pessoas com hepatite B ou C podem ter um aumento do risco de doença grave; no entanto, as evidências são limitadas.[126]
A doença hepática crônica foi associada a um aumento do risco de doença grave e mortalidade, mas não a um aumento do risco de infecção.[211] Escores mais altos de fibrose hepática estão associados a um pior prognóstico.[212]
Pessoas com cirrose apresentam aumento do risco de mortalidade. Os pacientes cirróticos tiveram uma chance 2.48 vezes maior de mortalidade em comparação com os pacientes não cirróticos. O risco de mortalidade é potencialmente maior nos pacientes com cirrose mais avançada.[213] O consumo de bebidas alcoólicas está associado com aumento do risco de doença grave, hospitalização e internação em unidade de terapia intensiva.[214]
As pessoas com doença hepática gordurosa associada à disfunção metabólica têm risco aumentado risco para doença grave.[215] A gravidade da doença foi associada a idade <60 anos e escores fibrose-4 (FIB-4) intermediários ou altos.[216][217]
As gestantes apresentam aumento do risco de doença grave.[126]
A prevalência global em gestantes e gestantes recentes atendidas ou internadas por qualquer motivo foi estimada em 10%; no entanto, a taxa varia entre os estudos e países.[218][219] Uma metanálise de mais de 2500 gestantes com doença confirmada revelou que 73.9% das mulheres estavam no terceiro trimestre; 50.8% eram negras, asiáticas ou de grupos étnicos minoritários; 38.2% eram obesas; e 32.5% tinham comorbidades crônicas.[220]
De acordo com uma análise de aproximadamente 400,000 mulheres de 15 a 44 anos com doença sintomática, as gestantes tiveram maior probabilidade de serem hospitalizadas, de serem internadas em unidades de terapia intensiva, de receber ventilação mecânica invasiva ou oxigenação por membrana extracorpórea e de morrer em comparação com mulheres não gestantes.[221]
As taxas de mortalidade variam significativamente entre regiões geográficas, com as taxas mais altas na África Subsaariana, América Latina e Caribe, e por grupos de renda dos países, com as taxas mais altas nos países de baixa renda.[222]
Os fatores de risco para gestantes que desenvolvem doença grave, morbidade materna e desfechos adversos da gestação incluíram idade ≥30 anos, etnia mista, diabetes gestacional, diabetes, hipertensão, doença cardiovascular, doença renal, sobrepeso/obesidade, infecção por HIV, peso abaixo do normal antes da gravidez e anemia.[223][224][225]
Para obter mais informações sobre complicações relacionadas à gravidez, consulte Complicações.
Pessoas que são fumantes ou ex-fumantes apresentam aumento do risco de doença grave.[126]
O tabagismo está associado a desfechos graves ou críticos, e a um aumento dos riscos de internação em unidade de terapia intensiva e mortalidade. A associação parece ser mais significativa em ex-fumantes do que em fumantes no presente, e nas pessoas mais jovens.[226] Fumantes atuais ou ex-fumantes (que já fumaram em qualquer momento da vida) tiveram risco 16% maior de serem hospitalizados, risco 44% maior de doença mais grave, risco 39% maior de mortalidade e risco 45% maior de evolução da doença, em comparação com não fumantes (que nunca fumaram).[227] Isso pode decorrer do aumento da expressão nas vias aéreas do receptor da enzima conversora de angiotensina-2 em fumantes.[228] O risco de mortalidade em fumantes atuais não parece variar de acordo com a idade; no entanto, o risco cai significativamente com a idade em ex-fumantes.[229]
A Organização Mundial da Saúde (OMS) revisou as evidências disponíveis e concluiu que o tabagismo está associado a um aumento da gravidade da doença e das mortes nos pacientes hospitalizados.[230]
As pessoas com câncer (incluindo neoplasias hematológicas) têm risco aumentado de infecção e doença grave.[126][231]
Os pacientes com câncer apresentam um aumento do risco de infecção, doença grave, admissão a uma unidade de terapia intensiva e maior mortalidade em comparação com a população geral.[232] As neoplasias hematológicas foram associadas a maior risco de doença grave e mortalidade (possivelmente explicado pelo maior grau de imunossupressão utilizado no tratamento desses pacientes), seguidas pelo câncer pulmonar. Não há associação clara entre modalidades de tratamento e mortalidade.[233]
O risco combinado de mortalidade intra-hospitalar nos pacientes com câncer é de 14.1%.[234] A mortalidade agrupada em pacientes oncológicos internados em unidades de terapia intensiva é de 60.2%.[235] A mortalidade nos pacientes com câncer é afetada por comorbidades não cancerosas preexistentes e é significativamente maior nas pessoas com hipertensão, doença cardiovascular, doença pulmonar obstrutiva crônica e diabetes.[236]
Pacientes com tratamento de câncer recente (até 3 meses antes do diagnóstico de COVID-19) tiveram um aumento estatisticamente significativo nos riscos de mortalidade em 30 dias, permanência na unidade de terapia intensiva e hospitalização em comparação com os pacientes com COVID-19 sem câncer. Os pacientes sem tratamento recente contra o câncer apresentaram riscos semelhantes de mortalidade e permanência na unidade de terapia intensiva, e menores riscos de ventilação mecânica e hospitalização em comparação com pacientes sem câncer.[237] Os pacientes que recebem inibidores de checkpoints imunológicos não parecem apresentar maior risco de desfechos clínicos desfavoráveis em comparação com pacientes que não recebem tratamento oncológico ou outras terapias contra o câncer, mas as evidências são limitadas.[238]
As crianças com câncer podem não ser mais vulneráveis à infecção que as crianças sem câncer. Dados limitados mostram que a morbidade geral em pacientes pediátricos com câncer é baixa, com apenas 5% precisando ser hospitalizados devido aos sintomas.[239] No maior estudo de coorte internacional até o momento, 20% das crianças com câncer desenvolveram doença grave ou crítica, mas a maioria se recuperou sem suporte avançado. Aproximadamente 35% das crianças se mostraram assintomáticas. A linfopenia e a neutropenia foram associadas a casos mais graves da doença.[240] A sobrevida global em crianças com câncer é muito alta (99.4%), e não houve diferença significativa no risco de hospitalização ou admissão a unidades de terapia intensiva entre neoplasias hematológicas e tumores sólidos em crianças.[241] Evidências limitadas sugerem que nenhuma complicação grave foi associada à continuação da quimioterapia em crianças com teste positivo para SARS-CoV-2.[242]
As pessoas com doenças cerebrovasculares apresentam aumento do risco de doença grave.[126]
Os pacientes com história de doença cerebrovascular tiveram maior probabilidade de evoluir para desfechos adversos em comparação com pacientes sem história de doença cerebrovascular.[243] Os pacientes com doença cerebrovascular preexistente tiveram chances 2.67 vezes maiores de desfechos desfavoráveis, incluindo internação em terapia intensiva, ventilação mecânica e mortalidade.[244] Um AVC prévio foi significativamente associado com doença grave, internação em unidade de terapia intensiva, ventilação mecânica e mortalidade.[245]
Pessoas com transtornos de saúde mental, como transtornos de humor (por exemplo, depressão) e transtornos do espectro da esquizofrenia, apresentam aumento do risco de doença grave.[126]
As pessoas com transtornos mentais preexistentes apresentam aumento do risco de hospitalização e mortalidade em comparação com pacientes sem transtornos mentais.[246][247]
As pessoas com esquizofrenia preexistente podem apresentar aumento do risco de mortalidade. Os fatores de risco incluem idade avançada e história de tabagismo.[248]
As pessoas com um estado imunocomprometido em decorrência de transplante de órgão sólido ou de células-tronco apresentam aumento do risco de doença grave.[126]
Os receptores de transplante de órgãos sólidos apresentam aumento do risco de hospitalização, internação em unidade de terapia intensiva e mortalidade. No entanto, o aumento da taxa de hospitalização pode refletir uma estratégia de tratamento preferencial de monitoramento mais estrito em regime de internação nesses pacientes, em vez de ser um indicador da gravidade da doença. Não se constatou nenhum aumento do risco de mortalidade em comparação com a população em geral quando ajustado para características demográficas e clínicas e para a gravidade da doença.[249]
Os receptores de transplante de células-tronco hematopoiéticas (TCTH) apresentam um aumento do risco de mortalidade. A taxa de mortalidade foi ligeiramente superior em receptores de TCTH alogênico em comparação com receptores de TCTH autólogo, mas essa diferença não foi estatisticamente significativa. Os fatores de risco para maior mortalidade incluíram idade avançada, terapia imunossupressora, doença do enxerto contra o hospedeiro e marcadores inflamatórios elevados com linfopenia.[250]
As pessoas com deficiências, incluindo síndrome de Down, paralisia cerebral, malformações congênitas, dificuldades de aprendizagem, transtorno de deficit da atenção com hiperatividade, deficiências intelectuais e do desenvolvimento e lesões na medula espinhal (entre outras) têm risco aumentado de doença grave.[126]
No Reino Unido, um estudo de coorte revelou um risco 4 vezes maior de hospitalização e um risco 10 vezes maior de mortalidade em pessoas com síndrome de Down.[251] Isso pode ser devido às presenças de disfunção imunológica, cardiopatia congênita e patologia pulmonar. Além disso, os indivíduos com síndrome de Down muitas vezes têm obesidade e apneia obstrutiva do sono associadas, sendo ambas fatores de risco para desfechos desfavoráveis. Em uma revisão sistemática, o índice de mortalidade foi maior nos indivíduos com mais de 40 anos de idade.[252]
Outro estudo no Reino Unido revelou que adultos com dificuldade de aprendizagem e aqueles com síndrome de Down ou paralisia cerebral apresentam um aumento significativo dos riscos de internação hospitalar e morte, além dos riscos observados para causas de morte não relacionadas à COVID-19.[253]
O risco de morte foi maior para pessoas com deficiência (incluindo dificuldades de aprendizagem, afecções neurológicas e fragilidade) em comparação com pessoas sem deficiência durante as duas primeiras ondas da pandemia. Os riscos relativos foram altos entre pessoas com deficiência mais jovens, mulheres com deficiência e pessoas com maiores níveis de limitação de atividades. Fatores de risco adversos socioeconômicos, demográficos e relacionados à saúde foram responsáveis por uma parcela da elevação dos riscos.[254]
Pessoas com demência podem apresentar aumento do risco de infecção e aumento do risco de doença grave.[126][255]
Os idosos com demência apresentam um risco maior de mortalidade a curto prazo. Os pacientes com demência têm maior probabilidade de serem vulneráveis a doenças como hipertensão, diabetes e pneumonia e serem imunocomprometidos. A taxa de mortalidade combinada dos pacientes com demência foi de 39% em comparação com 20% nos adultos idosos sem demência.[256]
No Reino Unido, mais de um quarto das pessoas que morreram com COVID-19 de março a junho de 2020 tinham demência. A demência e doença de Alzheimer foi a principal condição de saúde preexistente mais comum nas mortes envolvendo COVID-19 entre março e junho de 2020.[257]
Um estudo retrospectivo de caso-controle de prontuários eletrônicos de pacientes nos Estados Unidos revelou que os pacientes com demência apresentaram aumento do risco de infecção em comparação com os pacientes sem demência. Eles também tiveram desfechos significativamente piores (risco de hospitalização e risco de mortalidade em 6 meses) em comparação com os pacientes com demência, mas sem COVID-19, e os pacientes com COVID-19 mas sem demência. O maior risco foi observado nos pacientes com demência vascular.[258]
As pessoas com doença de Parkinson podem ter um maior risco de infecção e um maior risco de doença grave.[126][259][260][261]
Os fatores de risco para infecção podem incluir obesidade, doença pulmonar e hospitalização. A suplementação de vitamina D foi associada a um menor risco de infecção.[260]
A doença de Parkinson foi associada a doença grave, desfechos intra-hospitalares desfavoráveis e mortalidade em uma metanálise. No entanto, a evidência para uma associação ainda não é clara. A associação foi influenciada pela idade, mas não pelo sexo ou pela presença de demência, hipertensão ou diabetes.[259]
Os pacientes podem apresentar agravamento substancial dos sintomas parkinsonianos.[262]
As pessoas que estiverem imunocomprometidas apresentam aumento do risco de doença grave.[126] As pessoas com condições de imunocomprometimento têm maior risco de hospitalização e mortalidade.[263]
Isso inclui as pessoas com história de deficiências imunológicas primárias ou uso prolongado de corticosteroides ou outros medicamentos imunossupressores.
Após a hospitalização, os indivíduos imunocomprometidos apresentam aumento do risco de admissão a uma unidade de terapia intensiva e morte, independentemente do status de vacinação, em comparação com pacientes não imunocomprometidos (após ajuste para diferenças de características clínicas e demográficas).[264]
Os dados atuais não apresentam indícios fortes de que os medicamentos associados ao tratamento de doenças inflamatórias mediadas imunologicamente aumentem os riscos de infecção ou doença grave, com exceção de corticosteroides e do rituximabe.[265] A exposição a glicocorticoides ≥10 mg/dia (prednisolona) tem sido associada a uma maior chance de hospitalização nos pacientes com doença reumática.[266] Os pacientes tratados com ciclosporina/tacrolimo também apresentaram um aumento do risco de hospitalização; no entanto, não ficou claro se o aumento do risco está relacionado ao próprio medicamento, à condição subjacente para a qual o paciente é tratado ou a outros fatores.[267]
Os pacientes imunossuprimidos não apresentam aumento significativo do risco de infecção em comparação com a população em geral.[268]
Consulte também Infecção por HIV e doenças autoimunes abaixo.
As pessoas que vivem com HIV apresentam aumento do risco de doença grave.[126]
Estudos retrospectivos revelaram que, embora as pessoas com HIV não pareçam ter maior risco de infecção, elas apresentam aumento do risco de desfechos desfavoráveis (isto é, doença grave, hospitalização, mortalidade) em comparação com pessoas que vivem sem infecção por HIV. O risco de doença grave e hospitalização aumentou com a progressão do estágio da doença pelo HIV.[269][270][271][272] Entretanto, há algumas evidências que sugerem que os pacientes com HIV em estágios avançados (estágio 3 ou 4) podem manifestar sintomas menos graves e terem menor mortalidade. Isso pode ser devido à incapacidade do sistema imunológico dos indivíduos HIV-positivos de provocar a a tempestade de citocinas que geralmente causa desfechos clínicos desfavoráveis nos pacientes com COVID-19.[273]
As evidências de estudos individuais, revisões sistemáticas e metanálises são conflitantes. Algumas constataram que a infecção por HIV não esteve associada ao composto de desfecho desfavorável ou mortalidade, enquanto outras revelaram que pessoas que vivem com a infecção por HIV apresentam aumento do risco de infecção e mortalidade em comparação com pessoas sem HIV.[274]
A Organização Mundial da Saúde (OMS) afirma que a infecção por HIV parece ser um fator de risco independente significativo para doença grave ou crítica à admissão hospitalar e para mortalidade intra-hospitalar. A infecção por HIV foi independentemente associada a um maior risco de mortalidade em comparação com a população HIV-negativa após ajustes para idade, sexo, gravidade da doença e afecções subjacentes. Idade >65 anos, sexo masculino e presença de diabetes ou hipertensão foram fatores de risco para doença grave ou crítica à admissão hospitalar, bem como para mortalidade intra-hospitalar. Os dados foram predominantemente da África do Sul, o que pode limitar a generalização dos resultados.[275][276] Os outros fatores de risco para doença grave incluem doença cardiovascular, doença respiratória e doença renal crônica coexistentes.[277]
Pessoas sedentárias apresentam aumento do risco de doença grave.[126]
Os dados indicam uma associação entre sedentarismo e aumento do risco de hospitalização e mortalidade, e possivelmente uma associação entre sedentarismo e aumento do risco de ventilação. Existem dados limitados sobre a associação entre sedentarismo e internação em unidade de terapia intensiva e intubação.[278][279][280] A atividade física moderada a intensa reduziu as chances de infecção, hospitalização e mortalidade, em comparação com a ausência de atividade física.[281]
As pessoas com doença falciforme ou talassemia podem apresentar aumento do risco de doença grave; no entanto, as evidências são limitadas.[126] As pessoas com doença ou trato falciforme têm um aumento dos riscos de hospitalização e mortalidade.[282]
Os pacientes com hemoglobinopatia apresentaram um aumento dos riscos de doença grave e mortalidade em comparação com a população geral. A mortalidade entre os pacientes com hemoglobinopatia foi de 6.9%. Comorbidades respiratórias e cardiovasculares foram preditores significativos de mortalidade.[283][284]
No Reino Unido, os pacientes com doença falciforme apresentaram um aumento do risco de 4 vezes para hospitalização e aumento do risco de 2.6 vezes para morte. O traço falciforme também foi associado a aumento do risco para ambos os desfechos, embora em menor grau.[285]
Nos EUA, entre 178 pacientes com doença falciforme (idade média do paciente <40 anos), 69% foram hospitalizados, 11% foram internados em terapia intensiva e 7% morreram.[286] A infecção pode causar síndrome torácica aguda nos pacientes com doença falciforme.[287][288]
As pessoas com hemofilia podem ter um maior risco de doença grave; no entanto, as evidências são limitadas.[126]
As pessoas com hemofilia tiveram uma maior probabilidade de terem doença moderada e serem hospitalizadas em comparação com aquelas sem hemofilia em um estudo retrospectivo. A hemofilia aumentou o risco de sangramento nos pacientes com COVID-19 e não foi protetora contra o tromboembolismo venoso, apesar do estado hipocoagulável. Não houve diferença significativa entre as taxas de mortalidade ou outros marcadores de gravidade da doença (por exemplo, internação em unidade de terapia intensiva, necessidade de oxigênio).[289]
As pessoas com hipertensão podem apresentar um aumento do risco de doença grave; no entanto, as evidências são limitadas.[126]
Quase todas as evidências disponíveis sugerem que a hipertensão aumenta o risco de doença grave ou mortalidade, embora às vezes não esteja claro se isso é independente dos outros fatores de risco. Não houve revisões sistemáticas ou metanálises estudando se as pessoas com hipertensão estavam em maior risco de infecção.[290][291]
A hipertensão foi associada ao aumento de desfecho composto desfavorável, incluindo mortalidade, doença grave, síndrome do desconforto respiratório agudo, necessidade de internação em terapia intensiva e progressão da doença.[292][293] Os pacientes com hipertensão têm um risco 2.98 vezes maior de doença grave, um risco 1.82 vezes maior de doença crítica e um risco 2.17 a 2.88 vezes maior de fatalidade em comparação com pacientes sem hipertensão.[294][295]
Inicialmente, houve uma preocupação de que as pessoas que tomavam inibidores da ECA (IECAs) ou antagonistas do receptor de angiotensina II pudessem apresentar aumento do risco de infecção ou doença grave devido à up-regulation da expressão do receptor da ECA2.[296] No entanto, evidências de alta certeza sugerem que o uso desses medicamentos não está associado a doença grave e que não há associação entre o uso desses medicamentos e um resultado positivo do teste para SARS-CoV-2 entre pacientes sintomáticos.[297][298]
As pessoas com epilepsia podem ter um maior risco de doença grave; no entanto, as evidências são limitadas.[126]
Os idosos (com idade ≥65 anos) com epilepsia tiveram um risco significativamente maior de mortalidade intra-hospitalar e um maior tempo de internação hospitalar em comparação com aqueles sem epilepsia em um estudo retrospectivo.[299]
As pessoas com transtornos por uso de substâncias podem apresentar aumento do risco de doença grave; no entanto, as evidências são limitadas.[126] Isso inclui transtornos por uso de álcool, opioides ou cocaína.
As pessoas com transtornos por abuso de substâncias, especialmente aqueles que usam drogas que afetam os sistemas respiratório e cardiovascular, podem ser vulneráveis aos efeitos respiratórios adversos da COVID-19. Estudos de coorte revelaram que os transtornos por uso de substâncias estiveram associados a aumentos de hospitalização, internação em unidade de terapia intensiva, uso de ventilador e mortalidade.[300][301] Uma revisão sistemática e metanálise revelou que pessoas com transtorno relacionado ao uso de opioides apresentam um aumento dos riscos de hospitalização, internação em unidade de terapia intensiva e mortalidade.[302]
Crianças com certas condições subjacentes podem apresentar aumento do risco de doença grave; no entanto, as evidências são limitadas.[126] A presença de pelo menos uma comorbidade foi associada a um aumento acentuado no risco de doença grave em crianças.[303]
Essas afecções incluem obesidade, diabetes, asma e doença pulmonar crônica, imunossupressão e doença falciforme. As crianças também podem estar em risco se forem clinicamente complexas; tiverem distúrbios genéticos, neurológicos ou metabólicos graves; ou tiverem cardiopatia congênita.[126]
Um estudo transversal com mais de 43,000 crianças nos EUA revelou que as condições subjacentes mais comumente documentadas foram obesidade, asma, transtornos do neurodesenvolvimento, distúrbios relacionados a medo e ansiedade e distúrbios depressivos. Crianças com diabetes do tipo 1, anomalias congênitas cardíacas e circulatórias, obesidade, hipertensão, epilepsia, transtornos neuropsiquiátricos e asma, assim como crianças com doenças crônicas, apresentaram maior risco de hospitalização e doença grave. Dados limitados sugerem que crianças com cardiopatia congênita podem apresentar aumento do risco de doença grave.[304]
Pessoas com deficiência de vitamina D podem apresentar maior risco de infecção e doença grave; no entanto, as evidências são limitadas.
Metanálises revelaram que um baixo nível sérico de vitamina D está significativamente associado a um maior risco de infecção e aumentos dos riscos para doença grave, hospitalização e mortalidade em adultos e crianças.[305][306][307][308][309][310][311] No entanto, não está claro se essas associações foram estatisticamente significantes e a certeza das evidências é muito baixa.[312][313] Quando as análises incluíram estudos com ajustes para confundidores, a deficiência de vitamina D não foi associada a aumento do risco de mortalidade.[314]
Uma metanálise e avaliação GRADE de estudos de coorte e ensaios clínicos randomizados e controlados revelou que as evidências atuais sugerem que a deficiência de vitamina D não está significativamente ligada a suscetibilidade à infecção ou morte, e a suplementação de vitamina D não melhorou significativamente os desfechos clínicos. No entanto, a qualidade geral da evidência foi baixa.[315]
Pessoas que tomam inibidores da bomba de prótons (IBPs) podem apresentar aumento do risco de infecção e doença grave; no entanto, as evidências são limitadas.[316]
Os dados sobre se o uso de IBPs aumenta o risco de infecção são conflitantes. A maior metanálise até o momento constatou que o uso de IBP foi marginalmente associado a um aumento nominal, mas estatisticamente significativo, no risco de infecção, bem como um aumento nos riscos de infecção grave e mortalidade.[316]
Os usuários atuais ou regulares de IBPs tiveram maior probabilidade de ter desfechos graves em comparação com os não usuários de IBP. Além disso, os atuais usuários de IBPs tiveram maior probabilidade de ficar hospitalizados por mais tempo em comparação com os não usuários de IBP, embora isso não tenha sido estatisticamente significativo. O uso anterior de IBP não está associado a aumento de suscetibilidade a infecções ou a desfechos graves.[317]
Embora os corticosteroides sejam usados para o tratamento da COVID-19 para reduzir a mortalidade, constatou-se que o uso em longo prazo de corticosteroides orais para outra doença antes do desenvolvimento da COVID-19 aumenta a hospitalização, a admissão a uma unidade de terapia intensiva e a mortalidade, em comparação com não usuários, de acordo com um estudo de coorte de base populacional.[318]
Pessoas com doenças autoimunes (incluindo doenças reumáticas e musculoesqueléticas) podem apresentar maiores riscos de infecção e de doença grave; no entanto, as evidências são limitadas.[319][320]
Os dados atuais não apresentam indícios fortes de que a presença de uma doença inflamatória mediada imunologicamente aumente o risco de infecção ou doença grave. O aumento do risco relatado em alguns estudos pode ser devido a comorbidades associadas a doenças inflamatórias imunologicamente mediadas ou a medicamentos que o paciente estiver tomando (corticosteroides, rituximabe). O aumento das taxas de hospitalização, nesses pacientes, não foi associado a aumento das taxas de óbito.[265] A monoterapia com inibidor do fator de necrose tumoral (TNF)-alfa foi associada a um menor risco de hospitalização ou morte entre pacientes com distúrbios inflamatórios imunologicamente mediados em comparação com outros esquemas de tratamento (por exemplo, metotrexato, azatioprina, inibidores de Janus quinases [JAK]).[321] Não houve aumento do risco de ventilação mecânica ou mortalidade intra-hospitalar para outras terapias reumatológicas, antineoplásicas ou antimetabólitas examinadas em um estudo de coorte, com exceção do rituximabe.[322]
As pessoas com artrite inflamatória podem ter maiores riscos de infecção e doença grave; no entanto, as evidências são limitadas.
As evidências não mostram nenhuma associação forte entre artrite inflamatória (por exemplo, artrite reumatoide, espondiloartrite) e os riscos de infecção ou de desfecho adverso, como hospitalização, internação em unidade de terapia intensiva, necessidade de ventilação mecânica ou morte. No entanto, as evidências são conflitantes. Alguns estudos relatam um maior risco de desfechos adversos, mas os estudos tiveram limitações.[265]
As pessoas com doença inflamatória intestinal podem ter maiores riscos de infecção e doença grave; no entanto, as evidências são limitadas.
A prevalência nos pacientes com doença inflamatória intestinal parece ser baixa.[323][324] A doença inflamatória intestinal não foi associada a maiores riscos de hospitalização, internação em unidade de terapia intensiva ou mortalidade.[325] As evidências sugerem que o perfil de risco para infecção e doença grave é semelhante ao da população geral se os pacientes apresentarem um bom controle da doença e não usarem corticosteroides.[265] O uso de corticosteroides foi associado a um aumento do risco de doença grave e internação em unidade de terapia intensiva, mas não de mortalidade.[326] Uma maior atividade da doença e as exacerbações podem aumentar a suscetibilidade a infecções e causar desfechos piores.[327]
Os desfechos dos pacientes (hospitalização, internação em unidade de terapia intensiva e mortalidade) foram piores nos casos de colite ulcerativa (em comparação com a doença de Crohn) e de pacientes que faziam uso de corticosteroides, tiopurinas, aminossalicilatos ou terapia combinada. Os desfechos foram melhores nos pacientes que faziam uso de agentes biológicos.[323][325][328][329][330]
Foi desenvolvida uma calculadora de risco que prediz quais pacientes com doença inflamatória intestinal apresentam maior risco de desfechos adversos.[331]
As pessoas com doença do tecido conjuntivo podem ter maiores riscos de infecção e doença grave; no entanto, as evidências são limitadas.
Vários estudos sugerem um maior risco de infecção nos pacientes com doenças do tecido conjuntivo (por exemplo, lúpus eritematoso sistêmico, síndrome de Sjögren, esclerose sistêmica, polimiosite e dermatomiosite) em comparação com a população geral e com pacientes com outras doenças inflamatórias imunologicamente mediadas. Isso, possivelmente, se deve ao uso generalizado de corticosteroides nesses pacientes. Há uma carência de dados sobre os desfechos, e as evidências são conflitantes.[265]
Pacientes com nefrite lúpica apresentaram aumento do risco de evolução para doença grave ou crítica.[332]
As pessoas com vasculite podem ter um maior risco de infecção e doença grave; no entanto, as evidências são limitadas.
Uso de corticosteroides, idade avançada, sexo masculino, atividade da doença moderada ou grave, comorbidades (por exemplo, doença respiratória) e uso de rituximabe ou ciclofosfamida foram associados a desfechos graves, com base em dados limitados.[333][334]
As pessoas com esclerose múltipla podem ter maior risco de infecção e doença grave; no entanto, as evidências são limitadas.
Deficiência neurológica, idade avançada, raça negra, comorbidades cardiovasculares, tratamento recente com corticosteroides e obesidade foram fatores de risco para doença grave e mortalidade.[335][336] O risco de doença grave foi maior nos pacientes com doença progressiva em comparação com aqueles com doença remitente-recorrente. O uso de terapias anti-CD20 foi associado a um maior risco de doença grave em pacientes com doença remitente-recorrente.[337]
As evidências atuais não sugerem que a esclerose múltipla aumente significativamente a taxa de mortalidade. As taxas de hospitalização e mortalidade mais altas ocorreram nos pacientes que não estavam recebendo terapias modificadoras da doença, seguidos por aqueles que estavam recebendo terapias de depleção de células B (por exemplo, rituximabe, ocrelizumabe).[338]
As evidências atuais não sugerem que os pacientes com esclerose múltipla infectados com SARS-CoV-2 tenham um maior risco de recidivas.[339]
Pessoas com hipotireoidismo podem ter maior risco de doença grave; no entanto, as evidências são limitadas.[340][341]
Distúrbios da tireoide (hipotireoidismo e anormalidades não especificadas da tireoide, que não hipertireoidismo) estão associados a um maior risco de desfechos desfavoráveis, incluindo doença grave, hospitalização, internação em unidade de terapia intensiva e mortalidade. Essa associação foi significativamente associada a aumento da idade e à presença de hipertensão.[342][343]
A gota parece estar associada a um aumento do risco de infecção e mortalidade; no entanto, as evidências são limitadas.[344]
Um estudo de base populacional do Biobank do Reino Unido com mais de 15,000 pessoas com gota revelou que a gota esteve associada a um aumento do risco de diagnóstico de COVID-19 e morte relacionada à COVID-19, independentemente das comorbidades metabólicas da gota. As mulheres estiveram em maior risco de morte em comparação com os homens. Não houve diferenças significativas no risco de morte relacionada à COVID-19 de acordo com a prescrição de colchicina ou de terapia redutora do urato.[344] As evidências são limitadas e pesquisas adicionais são necessárias.
A dislipidemia parece estar associada a um aumento do risco de doença grave e mortalidade; no entanto, as evidências são limitadas.[345][346][347]
A associação foi mais forte em homens, pessoas com idade avançada e pessoas com hipertensão.[348]
Inicialmente, houve a preocupação de que as pessoas que tomavam estatinas pudessem apresentar um aumento do risco de infecção ou doença mais grave, pois as estatinas mostraram aumentar a expressão de ECA2 em animais e podem promover a ativação da via inflamatória na síndrome do desconforto respiratório agudo.[296] No entanto, até o momento, os estudos não apoiam essa hipótese, e os estudos têm mostrado um efeito protetor (menor risco de mortalidade ou doença grave).[349] Achados do Registro de Doenças Cardiovasculares na COVID-19 da American Heart Association relatam que os pacientes em uso de estatinas antes da hospitalização têm chances substancialmente menores de morte, principalmente entre os indivíduos com história de doença cardiovascular e/ou hipertensão.[350] Achados semelhantes foram relatadas em um estudo de registros sueco.[351]
A mortalidade cirúrgica e as complicações podem ser maiores nos pacientes com COVID-19 em comparação com pacientes sem COVID-19.[352]
Um estudo retrospectivo de 34 pacientes na China submetidos a cirurgias eletivas durante o período de incubação da COVID-19 constatou que todos os pacientes desenvolveram pneumonia após a cirurgia. Aproximadamente 44% desses pacientes necessitaram de internação na unidade de terapia intensiva e 20% morreram.[353]
As complicações pulmonares pós-operatórias ocorrem em metade dos pacientes com infecção perioperatória por SARS-CoV-2 e estão associadas a maior mortalidade, principalmente em homens e pessoas com 70 anos ou mais.[354]
As pessoas com grupo sanguíneo A podem apresentar aumento do risco de infecção e mortalidade, e pessoas com grupos sanguíneos B e AB podem apresentar aumento do risco de infecção; no entanto, as evidências são limitadas.[355][356][357][358]
O grupo sanguíneo O parece ser protetor contra a infecção; no entanto, as evidências são de qualidade baixa/muito baixa. Pessoas Rh-positivas foram mais vulneráveis à infecção em comparação com aquelas Rh-negativas.[355][359][360]
Um estudo de associação genômica ampla revelou que pacientes com grupo sanguíneo A têm aumento do risco de 45% de insuficiência respiratória em comparação com outros grupos sanguíneos. Ele também encontrou um efeito protetor no grupo sanguíneo O. Dois loci cromossômicos foram associados à insuficiência respiratória e um deles coincidiu com o locus do grupo sanguíneo ABO.[361] O domínio de ligação ao receptor do SARS-CoV-2 liga-se diretamente ao antígeno do grupo sanguíneo A expresso nas células epiteliais respiratórias, vinculando diretamente o grupo sanguíneo A e o SARS-CoV-2.[362]
Há evidências limitadas de que a disfunção das microbiotas intestinal e pulmonar possa estar implicada na patogênese da COVID-19.[363]
Um perfil bacteriano intestinal disbiótico foi observado durante as fases aguda e de recuperação.[364] Os pacientes parecem ter uma depleção de comensais benéficos (por exemplo, Eubacterium ventriosum, Eubacterium rectale, Faecalibacterium prausnitzii, Roseburia e táxons de Lachnospiraceae) e um supercrescimento de patógenos oportunistas (por exemplo, Clostridium hathewayi, Actinomyces viscosus, Bacteroides nordii) durante a hospitalização.[365][366][367] Associações entre a composição da microbiota intestinal, níveis de citocinas e marcadores inflamatórios em pacientes com COVID-19 sugerem que o microbioma intestinal está envolvido na gravidade da doença, possivelmente por meio da modulação da resposta imune do hospedeiro. A disbiose intestinal após a remissão da doença pode contribuir para os sintomas persistentes.[368]
As pessoas com deficiência de zinco podem ter um maior risco de mortalidade; no entanto, as evidências são limitadas e o papel exato do zinco na COVID-19 não está bem compreendido.
Uma metanálise revelou que pacientes com deficiência de zinco tiveram um maior risco de mortalidade e sintomatologia em comparação com aqueles sem deficiência de zinco. Não foi encontrada associação entre os níveis de zinco e a gravidade dos sintomas. No entanto, são necessárias pesquisas adicionais.[369]
O uso deste conteúdo está sujeito ao nosso aviso legal
