Recommendations
Urgent
Se a infecção por COVID-19 for confirmada, gerencie o paciente de acordo com as diretrizes locais de COVID-19. Consulte Doença do coronavírus 2019 (COVID-19).
Os pacientes devem continuar tomando seus medicamentos respiratórios orais e inalatórios para a DPOC conforme instruído.[1]
Administre imediatamente um beta-2 agonista de ação curta (com uma dose ou frequência aumentada em relação ao tratamento basal usual do paciente),com ou sem um antagonista muscarínico de ação curta.[1]
Interrompa qualquer antagonista muscarínico de ação prolongada que o paciente já esteja tomando para terapia de manutenção se um antagonista muscarínico de ação curta for administrado.
Considere um corticosteroide sistêmico.[1][90]
Prescreva oxigênio controlado para exacerbações graves em pacientes hipóxicos.
Titule o oxigênio controlado até uma saturação alvo de 88% a 92%, pois pacientes com DPOC são considerados em risco de insuficiência respiratória hipercápnica (tipo 2).[1][99]
Obtenha medidas de gasometria arterial e oximetria de pulso na apresentação erepita após 30-60 minutos.[1][99]
Monitore sinais de insuficiência respiratória hipercápnica (tipo 2) com acidose respiratória.
A insuficiência respiratória aguda pode ser fatal quando:[1]
Frequência respiratória >24 respirações/minuto
O paciente usa os músculos respiratórios acessórios
Alterações agudas no estado mental
A hipoxemia não melhora com oxigênio suplementar via máscara de Venturi ou com a necessidade de fração de oxigênio inspirado (FiO₂) > 40%
Certifique-se de que não haja evidência de hipercapnia antes de passar para concentrações mais altas de oxigênio.
Realize uma avaliação contínua com gasometrias arteriais.
Documente a taxa de fluxo de FiO₂ ou O₂.
PaCO₂ aumentada em comparação com a basal ou aumentada em aproximadamente 8 kPa (>60 mmHg), ou presença de acidose (pH ≤ 7.25).
Na comunidade, encaminhe o paciente ao hospital se ele tiver:[1]
Agravamento súbito da dispneia em repouso
Frequência respiratória alta
Insuficiência respiratória aguda
Diminuição da saturação de oxigênio (SaO₂): SaO₂ < 90% no ar ou deterioração da SaO₂ em pacientes com hipoxemia conhecida (ou seja, aqueles em oxigenoterapia de longa duração)[90]
Confusão ou torpor
Insuficiência respiratória aguda
Alteração ou início de novos sinais físicos, como cianose ou agravamento do edema periférico[90]
Falha na resposta ao manejo inicial
Comorbidades graves que afetariam a recuperação ou afetariam o tratamento, como insuficiência cardíaca, fibrilação atrial ou outras condições cardiorrespiratórias
Suporte insuficiente em casa ou no ambiente de tratamento comunitário.
Key Recommendations
Tratamento inicial para todos os pacientes
Administre um beta-2 agonista de ação curta (com ou sem um antagonista muscarínico de ação curta) e considere um corticosteroide sistêmico.[1]
Para o beta-2 agonista, use:
Um nebulizador acionado por ar (sem oxigênio, devido ao risco de hipercapnia) para uma exacerbação moderada a grave[90]
Durante os períodos de alta prevalência da COVID-19, procure orientação de um especialista em medicina respiratória e consulte as diretrizes locais antes de usar um nebulizador. Atualmente, existem diferenças de opinião entre organizações de diferentes países sobre se o uso de um nebulizador é um procedimento de geração de aerossóis
Um inalador dosimetrado (MDI) mais espaçador para uma exacerbação leve.
Adicione um antagonista muscarínico de ação curta (por exemplo, ipratrópio) administrado por meio de um nebulizador se a dose inicial do beta-2 agonista de ação curta não trouxer benefício suficiente e imediato.[1][131]
Interrompa qualquer antagonista muscarínico de ação prolongada que o paciente já esteja tomando para terapia de manutenção se um antagonista muscarínico de ação curta for administrado.
Monitore o paciente usando uma pontuação de alerta precoce, como a pontuação NEWS2:[92]
Frequência respiratória
Saturação de oxigênio (documente a taxa de fluxo de FiO₂ ou O₂)
Pressão arterial sistólica
Frequência de pulso
Nível de consciência ou novo episódio de confusão
Temperatura.
Oxigênio
Titule o oxigênio controlado até uma saturação alvo de 88% a 92%, pois pacientes com DPOC são considerados em risco de insuficiência respiratória hipercápnica (tipo 2).[1][99][103]
Use uma máscara de Venturi para fornecer 24% a 28% de oxigênio.[99]
Documente a taxa de fluxo de FiO₂ ou O₂.
Verifique a gasometria para garantir uma oxigenação satisfatória e monitore a retenção de dióxido de carbono e a acidose.
Evite o uso excessivo de oxigênio em pacientes com DPOC, pois isso pode levar ao agravamento da hipercapnia, acidose, insuficiência respiratória e morte.
Isso pode se desenvolver rapidamente (no momento da internação hospitalar), mesmo que os resultados iniciais da gasometria tenham sido satisfatórios.[99]
Esteja ciente de que a insuficiência respiratória hipercápnica e a morte podem ocorrer como consequência do alto fornecimento de oxigênio em uma ambulância ao tentar a correção da hipoxemia.[132]
Ventilação
Inicie a ventilação não invasiva (VNI) em pacientes que apresentem alguma das seguintes condições, apesar da terapia medicamentosa ideal, e não tenham contraindicações ao tratamento:[1][103]
Acidose respiratória
A acidemia implica uma exacerbação grave e prediz mortalidade intra-hospitalar e em 30 dias.[104]
Consulte os protocolos locais para obter os limites recomendados para uso, pois as diretrizes internacionais variam:
Dispneia grave (demonstrada pelo uso de músculos acessórios respiratórios, respiração com os lábios franzidos, movimento paradoxal do abdome ou retração dos espaços intercostais)
Hipoxemia persistente apesar do oxigênio suplementar.
Considere a política de escalonamento e os “limites máximos de cuidado” do paciente antes de iniciar a ventilação.
Siga o protocolo do seu hospital para o início da VNI e o tratamento subsequente.
Isso incluirá recomendações sobre pressões, titulações de oxigênio e frequência de gasometrias arteriais.
No Reino Unido, de acordo com as recomendações da British Thoracic Society, para pacientes que atendem aos critérios de VNI aguda, inicie o tratamento em:[93][105]
60 minutos do resultado da gasometria associado à decisão clínica de prosseguir com o tratamento
120 minutos de chegada ao hospital para pacientes que se apresentam de forma aguda.
Considere a ventilação mecânica invasiva somente após cuidadosa consideração e discussão com a equipe médica sênior. Tenha em mente as estratégias de escalonamento existentes e quaisquer diretrizes antecipadas.[1]
A - antibióticos
Administre antibióticos a qualquer paciente que precise de ventilação (invasiva ou não invasiva) ou pacientes com exacerbações com:[1]
Aumento no volume de escarro,mais
Aumento da purulência do escarroe/ou
Aumento da dispneia.
Ainda administre antibióticos se o paciente apresentar apenas dois dos sintomas principais, se o aumento da purulência do escarro for um deles.[1]
A escolha do antibiótico deve ser baseada nos padrões de resistência locais, em quaisquer resultados de cultura prévios para cada paciente e nas diretrizes locais de antibióticos.[1]
A duração da terapia deve ser de 5-7 dias (≤5 dias para os pacientes ambulatoriais), mas consulte suas diretrizes locais.[1]
Administre antibióticos orais de primeira linha, se possível e se a gravidade da exacerbação não exigir antibióticos intravenosos.[1][97] Se forem administrados antibióticos intravenosos, revise-os em 48 horas e considere a possibilidade de usar antibióticos orais sempre que possível.[97]
Tratamento suplementar para todos os pacientes
Monitore o equilíbrio hídrico.
Ofereça terapia de reposição de nicotina a todos os fumantes atuais enquanto estiverem no hospital e discuta as opções de cessação do tabagismo após a alta.[90]
Trate todas as comorbidades.
Considere a profilaxia contra o tromboembolismo.
Considere suplementos nutricionais.
Não há critérios absolutos para determinar a configuração de tratamento mais adequada.
Considere o quadro clínico completo no contexto do estado normal do paciente.
Consulte colegas seniores se não tiver certeza da melhor configuração de tratamento.
Para obter conselhos específicos sobre quando admitir no hospital, consulte Recomendações de diagnóstico.
Broncodilatadores inalatórios
Administre um beta-2 agonista de ação curta (por exemplo, salbutamol) em uma dose ou frequência aumentada do tratamento basal usual do paciente como terapia de primeira linha.[1][90]
Para uma exacerbação moderada a grave, use um nebulizador acionado por ar (não oxigênio).[90]
Para uma exacerbação leve, use um espaçador MID plus.
Pessoas com dispneia grave e baixas taxas de fluxo inspiratório podem ter dificuldade em obter a técnica e a administração de medicamentos adequadas pela MID; um nebulizador pode ser mais fácil de usar para esses pacientes.
Você pode ver os benefícios desse tratamento inicial em 30 minutos.
Practical tip
Observe os pacientes enquanto eles usam MID. É comum que os pacientes precisem de aconselhamento e treinamento sobre a técnica. Se um paciente tiver dificuldades para obter a dose necessária, mude para um nebulizador.
Adicione um antagonista muscarínico de ação curta (por exemplo, ipratrópio) administrado por meio de um nebulizador se a dose inicial do beta-2 agonista de ação curta não trouxer benefício suficiente e imediato.[1][131]
Os beta-2 agonistas de ação curta são normalmente preferidos como opção de primeira linha, pois tendem a ter um efeito mais rápido do que os antimuscarínicos.
Administre ipratrópio isolado se o paciente apresentar efeitos adversos devido ao salbutamol (por exemplo, tremor, palpitações, cefaleia, náusea, tontura).
Para evitar superdosagem, interrompa qualquer antagonista muscarínico de ação prolongada que o paciente já esteja tomando para terapia de manutenção (por exemplo, aclidínio, glicopirrônio, tiotrópio, umeclidínio) enquanto o antagonista muscarínico de ação curta é administrado.
Continue o beta-2 agonista de ação prolongada (a terapia de manutenção do paciente) junto com o beta-2 agonista adicional de ação curta necessário para a recuperação da exacerbação.
Muitos pacientes usam um inalador combinado de beta-2 agonista de ação prolongada/antagonista muscarínico de ação prolongada (com ou sem corticosteroide) para terapia de manutenção. Se for esse o caso, pare o inalador combinado durante a exacerbação aguda.
Procure aconselhamento especializado sobre o método ideal de administração de broncodilatadores (MDI ou nebulizador) a adultos com exacerbação da DPOC que estejam recebendo ventilação mecânica via tubo endotraqueal.
Não há evidências suficientes para recomendar uma via de administração em detrimento da outra.[133]
Corticosteroides sistêmicos
Considere um corticosteroide sistêmico (oral ou intravenoso).[1][90] A administração oral é preferida; no entanto, alguns pacientes podem necessitar de administração intravenosa se não tolerarem a terapia oral (por exemplo, se estiverem vomitando).
As diretrizes do National Institute for Health and Care Excellence (NICE) e GOLD recomendam um tratamento de 5 dias.[1][90]
As evidências mais recentes não mostram nenhum benefício da terapia prolongada.[134] [
 ]
[Evidence B]
]
[Evidence B]Os corticosteroides estão associados ao risco de pneumonia, sepse e morte e só devem ser usados em pacientes com exacerbações significativas.[1]
Evite o uso de um corticosteroide com um antibiótico fluoroquinolona, pois a coadministração pode exacerbar a tendinite induzida por fluoroquinolona e a ruptura do tendão.[135]
Evidência: Corticosteroides
As evidências mostram que não há benefício da terapia prolongada com corticosteroides.
Uma revisão Cochrane comparou a eficácia do tratamento sistêmico com corticosteroides de curta duração (7 dias ou menos) e convencional de longa duração (mais de 7 dias) de adultos com exacerbações agudas da DPOC.[134]
Oito estudos com 582 participantes foram incluídos.
O tratamento com corticosteroides foi administrado em doses diárias equivalentes por 3-7 dias para tratamento de curta duração e por 10-15 dias para tratamento de longa duração.
Pacientes tratados por 7 dias ou menos não tiveram uma taxa maior de falha no tratamento.
O tempo de internação e a função pulmonar ao final do tratamento não foram diferentes.
Nenhuma diferença nos efeitos colaterais ou na morte foi observada entre os tratamentos.
O equilíbrio entre os riscos e benefícios dos corticosteroides em pessoas com exacerbações leves é incerto.
Observe que, no futuro, pode haver orientação sobre para quais pacientes prescrever corticosteroides, em um esforço para reduzir sua prescrição.
No momento, não há consenso devido à falta de dados revisados por pares.
Estudos recentes sugerem que os corticosteroides sistêmicos podem ser menos eficazes no tratamento de exacerbações em pacientes com níveis mais baixos de eosinófilos no sangue.[58][114][115][116]
A contagem de eosinófilos também pode se tornar um indicador útil da probabilidade de benefício contínuo dos corticosteroides inalatórios pós-estabilização.[1][114]
Evidência: O papel das metilxantinas
O uso de metilxantinas não é recomendado rotineiramente.
A GOLD afirma que as metilxantinas (teofilina ou aminofilina) não são rotineiramente recomendadas devido ao seu perfil de efeitos colaterais.[1]
O NICE afirma que a teofilina intravenosa só deve ser usada como adjuvante no tratamento da exacerbação se houver uma resposta inadequada aos broncodilatadores nebulizados, observando que há potencial de toxicidade em pacientes que já tomam teofilina oral e que os níveis devem ser monitorados.[90]
Uma meta-análise de quatro ensaios clínicos randomizados e controlados não encontrou nenhum benefício consistente em tomar uma metilxantina para tratar uma exacerbação da DPOC, mas que eles estavam associados a um aumento de náuseas e vômitos.[136]
Os riscos de náuseas ou vômitos foram significativamente maiores nos pacientes que receberam metilxantina (OR 4.6, IC 95% 1.7 a 12.6) do que nos pacientes que receberam placebo.[136]
Em um estudo para avaliar se a teofilina ajuda a prevenir exacerbações, 1567 participantes foram randomizados para receber baixa dose de teofilina ou placebo.[137]
O principal resultado medido foi o número de exacerbações moderadas ou graves relatadas pelos participantes tratadas com antibióticos, corticosteroides orais ou ambos durante um período de tratamento de 1 ano.
Ele descobriu que entre adultos com DPOC com alto risco de exacerbação tratados com corticosteroides inalatórios, a adição de baixa dose de teofilina, em comparação com placebo, não reduziu o número de exacerbações da DPOC em um período de 1 ano.
No total, houve 3430 exacerbações:
1727 no grupo da teofilina (média de exacerbações por ano 2.24, IC 95% 2.10 a 2.38)
1703 no grupo placebo (média de exacerbações por ano 2.23, IC 95% 2.09 a 2.37).
Os resultados não apoiam o uso de teofilina em baixas doses como terapia adjuvante aos corticosteroides inalatórios para a prevenção das exacerbações da DPOC.
Avalie a gravidade para determinar onde e como tratar o paciente.[1][90]
Use oximetria de pulso e gasometria arterial, reconhecendo que os valores precisarão ser comparados com a linha basal do paciente.
Considere o estado anterior do paciente e quaisquer alterações na investigação basal prévia (com base nos sintomas, exame físico e investigações).
Leve em consideração a fragilidade e as comorbidades.
Para obter conselhos específicos sobre como estratificar as exacerbações (em leves, moderadas e graves) e o impacto disso no tratamento, consulte Recomendações de diagnóstico.
Oxigênio
Verifique a gasometria arterial e a oximetria de pulso na apresentação e depois de 30 a 60 minutos para garantir uma oxigenação satisfatória e monitorar a retenção de dióxido de carbono e a acidose.[1][99]
Administre o oxigênio de forma controlada por meio de uma máscara de Venturi para fornecer 24% a 28% de oxigênio.[99]
Titule o oxigênio controlado até uma saturação alvo de 88% a 92%, pois pacientes com DPOC são considerados em risco de insuficiência respiratória hipercápnica (tipo 2).[1][99][103]
Documente a taxa de fluxo de FiO₂ ou O₂.
Repita a gasometria arterial se a condição clínica do paciente piorar ou se ele não responder à terapia inicial.
Evite o uso excessivo de oxigênio em pacientes com DPOC devido ao risco de insuficiência respiratória hipercápnica (tipo 2).
É provável que haja pelo menos seis mecanismos responsáveis pela hipercapnia induzida por oxigênio:[99]
desequilíbrio da relação V/Q (relação ventilação/perfusão)
Acionamento ventilatório
Efeito Haldane (a capacidade da desoxihemoglobina de transportar mais dióxido de carbono do que a oxihemoglobina)[138])
Atelectasia por absorção
Maior densidade de oxigênio em comparação com o ar
A reinalação pode ocorrer se baixas taxas de fluxo de oxigênio forem usadas por meio de uma máscara facial.
Os fatores de risco para insuficiência respiratória hipercápnica incluem:
O risco de acidose respiratória em pacientes com insuficiência respiratória hipercápnica aumenta se a PaO₂ estiver acima de 10.0 kPa (75 mmHg) devido ao uso excessivo prévio de oxigênio.[99]
Use uma máscara de Venturi em vez das sondas nasais, pois elas permitem um fornecimento de oxigênio mais preciso.[1]
Mais evidências são necessárias sobre o uso da oxigenoterapia de alto fluxo por cânula nasal em pacientes com exacerbações agudas da DPOC.[1]
Practical tip
Lembre-se de que a insuficiência respiratória hipercápnica pode ocorrer como consequência do alto fornecimento de oxigênio em uma ambulância ao tentar a correção da hipoxemia.[132] Observe que as sondas nasais e as máscaras tipo Hudson padrão não fornecem oxigênio controlado.
Reduza gradualmente a oxigenoterapia à medida que o paciente se recupera.[99]
Interrompa a oxigenoterapia quando o paciente conseguir manter a saturação de oxigênio alvo no ar ambiente.[99]
Lembre-se de que alguns pacientes farão oxigenoterapia de longa duração como parte de seu tratamento usual e isso precisará ser mantido.
Ventilação
Ventilação não invasiva (VNI)
Inicie a VNI em pacientes com insuficiência respiratória hipercápnica aguda (acidose respiratória), apesar da terapia médica ideal, que não têm contraindicações.[1][103] Consulte os protocolos locais para obter os limites recomendados de uso; as diretrizes internacionais diferem:
A British Thoracic Society/Intensive Care Society define acidose respiratória como pH < 7.35 e PaCO2 > 6.5 kPa[103]
A Global Initiative for Chronic Obstructive Lung Disease (GOLD) define acidose respiratória como pH ≤7.35 e PaCO2 ≥6.0 kPa.[1]
A acidemia implica uma exacerbação grave e prediz mortalidade intra-hospitalar e em 30 dias.[104] A evidência é menos clara para pacientes com pH arterial ≤ 7.25. Nesses pacientes, a VNI pode ser usada como um tratamento de “limite de cuidado” para insuficiência ventilatória acidêmica hipercápnica grave.
Também forneça VNI a pacientes com:[1]
Dispneia grave (demonstrada pelo uso de músculos acessórios respiratórios, movimento paradoxal do abdome ou retração dos espaços intercostais) ou
Hipoxemia persistente apesar do oxigênio suplementar.
VNI:[1][139]
[  ]
[Evidence B]
]
[Evidence B]
Melhora a sobrevida
Melhora a troca gasosa
Reduz o trabalho respiratório
Reduz a necessidade de intubação
Diminui o tempo de internação hospitalar.
Siga o protocolo do seu hospital para o início da VNI e o tratamento subsequente.
Isso deve incluir recomendações sobre pressões, titulações de oxigênio e frequência de gasometrias arteriais.
Em geral:
Monitore continuamente as saturações de oxigênio[103]
Faça medições intermitentes de PaCO₂ e pH[103]
Use o monitoramento de ECG se o paciente tiver uma frequência de pulso > (120 bpm) ou se houver disritmia ou possível cardiomiopatia[103]
Avalie frequentemente o paciente para monitorar qualquer complicação que ocorra.
A British Thoracic Society define prazos específicos como marcadores mensuráveis de boas práticas para o uso da VNI aguda no Reino Unido.[93][105]
Para pacientes que atendem aos critérios para VNI aguda, inicie-a em:
60 minutos após o resultado da gasometria associado à decisão clínica de prosseguir com a VNI
120 minutos de chegada ao hospital para pacientes que se apresentam de forma aguda.
Revise a evolução clínica do paciente dentro de 4 horas após o início da VNI.
Isso deve ser feito por um profissional de saúde com treinamento e competência adequados.
Um consultor com treinamento e competência em VNI aguda deve revisar o progresso clínico do paciente dentro de 14 horas após o início da VNI aguda.
Se possível, realize uma gasometria dentro de 30-60 minutos após o início da VNI aguda.
Embora a British Thoracic Society (BTS) recomende realizar as gasometrias em até 2 horas após o início da VNI aguda, na prática, os especialistas recomendam, idealmente, esperar apenas 30-60 minutos para verificar se há alterações na PaCO2 e no pH.[105]
Organize a revisão por um profissional de saúde especializado com experiência no tratamento de pacientes com VNI em 30 minutos se as medições gasométricas não melhorarem.
Planeje com colegas seniores o que fazer se o paciente se deteriorar, incluindo “limites máximos de cuidados”.[90][103] Considere o DNACPR (“Não tente ressuscitação cardiopulmonar”) para pacientes não adequados para encaminhamento para uma unidade de terapia intensiva.
Para obter conselhos específicos sobre planejamento de cuidados, consulte Recomendações de diagnóstico.
Interne o paciente em uma unidade de terapia intensiva se ele tiver:[1]
Dispneia grave com baixa resposta à terapia inicial de emergência
Alterações no estado mental
Hipoxemia persistente ou em piora (PaO2 <40 mmHg ou <5.3 kPa) e/ou acidose respiratória grave ou em piora (pH <7.25) apesar do oxigênio suplementar e da ventilação não invasiva
Necessidade de ventilação mecânica invasiva
Instabilidade hemodinâmica (necessidade de vasopressores).
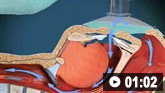
Ventilação mecânica invasiva
Considere a ventilação invasiva somente apóscuidadosa consideração e discussão com a equipe médica sênior. [1]
Esta não é uma decisão puramente clínica e não há limites numéricos absolutos a serem seguidos. Você terá que considerar muitos fatores, incluindo os desejos do próprio paciente em relação à ressuscitação.
Compare o estado funcional do paciente com sua linha basal e considere sua aptidão geral para ventilação.
As indicações para ventilação mecânica invasiva incluem:[1]
Incapaz de tolerar a VNI
Quando a VNI falhou
Parada pós-respiratória ou parada cardíaca
Consciência diminuída ou agitação psicomotora inadequadamente controlada
Aspiração maciça ou vômitos persistentes
Secreções respiratórias persistentes que não podem ser removidas
Instabilidade hemodinâmica grave, não tratada com sucesso com fluidos e medicamentos
Arritmias graves
Hipoxemia e incapacidade de tolerar a VNI.
As complicações associadas à ventilação mecânica incluem:[1]
Pneumonia associada a ventilação mecânica
Barotrauma
Volutrauma
Fraqueza respiratória após ventilação prolongada (o desmame e a traqueostomia podem ser necessários para controlar isso).
Adequação do paciente
Ao avaliar a adequação para intubação e ventilação, leve em consideração:[90]
Estado funcional
Índice de massa corporal (IMC)
Necessidade de oxigênio quando estável
Comorbidades
Internações prévias em unidades de terapia intensiva
Idade
VEF₁.
Não use a idade ou o VEF de forma isolada ao avaliar a adequação para intubação e ventilação.
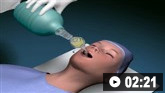
Como inserir um tubo traqueal em adulto usando um laringoscópio.
Como usar um aparato reanimador manual autoinflável para fornecer suporte ventilatório a adultos. Vídeo de demonstração da técnica de duas pessoas.
Administre antibióticos a qualquer paciente que precise de ventilação (invasiva ou não invasiva) ou pacientes com exacerbações e com:[1]
Aumento da purulência do escarro,além de
Aumento do volume de escarro,e/ou
aumento da dispneia.
Além da gravidade dos sintomas, particularmente mudanças na cor do escarro e aumentos em volume ou espessura além da variação diária normal do paciente, o National Institute for Health and Care Excellence (NICE) recomenda que você também considere:[97]
Se o paciente precisa ir ao hospital para tratamento
História prévia de exacerbação e internação hospitalar
Risco de desenvolver complicações
Resultados anteriores de cultura de escarro e suscetibilidade
Risco de resistência antimicrobiana com ciclos repetidos de antibióticos.
Escolha um esquema de antibioticoterapia com base nos padrões de resistência locais, em quaisquer resultados de cultura prévios para cada paciente e nas diretrizes locais de antibióticos.[1]
A duração da terapia costuma ser de 5-7 dias (≤5 dias para os pacientes ambulatoriais), mas consulte as diretrizes locais.[1]
Orientações mais recentes do American College of Physicians recomendam limitar o tratamento com antibióticos a 5 dias em pacientes com exacerbações da DPOC e bronquite aguda não complicada.[143]
Quando usados adequadamente, os antibióticos podem:[1]
Reduzir o tempo de recuperação
Reduzir o risco de recidiva precoce e falha no tratamento
Reduzir o tempo de internação hospitalar.
Administre antibióticos orais de primeira linha se o paciente for capaz de tolerar medicamentos por via oral e se a gravidade da exacerbação não exigir antibióticos intravenosos.[1][97]
Se um paciente começar a tomar antibióticos intravenosos, revise-os em 48 horas e considere a possibilidade de iniciar a terapia oral sempre que possível.[97]
O NICE recomenda amoxicilina, doxiciclina ou claritromicina como opções orais de primeira linha adequadas. As opções orais alternativas incluem amoxicilina/clavulanato, levofloxacino e trimetoprim/sulfametoxazol. As opções intravenosas de primeira linha adequadas incluem amoxicilina, amoxicilina/clavulanato, claritromicina, trimetoprim/sulfametoxazol ou piperacilina/tazobactam.[97]
É importante notar que você não deve prescrever fluoroquinolonas (por exemplo, levofloxacino) para exacerbação aguda leve a moderada da DPOC, a menos que outros antibióticos sejam considerados inadequados. Isso se deve a relatos de reações adversas incapacitantes, duradouras ou potencialmente irreversíveis que afetam os sistemas musculoesquelético e nervoso.[135][144] Evite fluoroquinolonas em pacientes que já tiveram efeitos adversos graves com um antibiótico fluoroquinolona. Evite o uso de um corticosteroide com uma fluoroquinolona, pois a coadministração pode exacerbar a tendinite induzida por fluoroquinolona e a ruptura do tendão.[135]
Procure melhora na dispneia e na purulência do escarro para medir o sucesso do tratamento com antibióticos.[1]
Considerações adicionais na comunidade
Dê ao paciente/sua família conselhos específicos sobre quando procurar mais ajuda médica, em particular:[97]
Se os sintomas piorarem rápida ou significativamente
Se os sintomas não começarem a melhorar dentro de um prazo acordado (por exemplo, 2-3 dias se estiver tomando antibióticos)
Se o paciente ficar sistemicamente muito mal.
Dê conselhos sobre possíveis efeitos adversos dos antibióticos (particularmente diarreia).[97]
Explique que seus sintomas respiratórios podem não ser totalmente resolvidos quando o ciclo for concluído.[97]
Reavalie o paciente se os sintomas piorarem rápida ou significativamente. Em particular:
Cuidado com os sintomas e sinais de:
Pneumonia
Insuficiência cardiorrespiratória
Sepse.
Encaminhe o paciente ao hospital se suspeitar de uma doença mais grave (por exemplo, sepse ou insuficiência cardiorrespiratória).
Considere bactérias resistentes a antibióticos e envie uma amostra de escarro para microscopia, cultura e coloração de Gram se os sintomas não melhorarem após o tratamento com antibióticos e esses testes ainda não tiverem sido feitos.[97]
Solicite microscopia de escarro, cultura e coloração de Gram somente em caso de doença grave e se a hospitalização estiver sendo considerada. Esta não é uma investigação de rotina na atenção primária.[90]
Procure aconselhamento especializado para pacientes:[97]
Cujos sintomas não melhoram após ciclos repetidos de antibióticos
Com uma infecção bacteriana resistente aos antibióticos orais
Que não podem tomar medicamentos por via oral.
Outras opções podem ser administrar antibióticos intravenosos em casa ou na comunidade, em vez de no hospital, quando apropriado.
Alguns pacientes manterão antibióticos em casa para uso em uma exacerbação como parte de seu plano de ação atual.
Evidência: eficácia dos antibióticos
Os antibióticos oferecem um efeito benéfico amplo e consistente em todos os resultados de pacientes admitidos em uma unidade de terapia intensiva (UTI), mas para pacientes internados e ambulatoriais, os efeitos são inconsistentes.
Uma revisão Cochrane de 19 ensaios clínicos com 2663 participantes analisou os efeitos dos antibióticos no tratamento das exacerbações agudas da DPOC em:[145]
Fracasso do tratamento (observado 7 dias a 1 mês após o início do tratamento)
Mortalidade
Tempo de permanência no hospital.
No estudo:
Três grupos de pacientes foram considerados:
Pacientes ambulatoriais (exacerbação leve a moderada)
Pacientes internados (exacerbação grave)
Pacientes na UTI (exacerbação muito grave)
Em pacientes ambulatoriais, houve evidência de baixa qualidade de que os antibióticos reduzem significativamente o risco de falha do tratamento entre 7 dias e 1 mês após o início do tratamento (RR 0.72, IC 95% 0.56 a 0.94).
Em pacientes internados (excluindo UTI), evidências de qualidade moderada não mostram que os antibióticos reduzam significativamente o risco de fracasso do tratamento em pacientes internados com exacerbações graves (RR 0.65, IC 95% 0.38 a 1.12).
Em pacientes de UTI:
Um estudo com 93 pacientes mostrou um efeito grande e estatisticamente significativo dos antibióticos no fracasso do tratamento (RR 0.19, IC 95% 0.08 a 0.45)
Os antibióticos reduziram significativamente o tempo de internação hospitalar (diferença média de -9.60 dias, IC 95% -12.84 a -6.36 dias).
O tempo de internação hospitalar (em dias) foi semelhante nos grupos de antibióticos e placebo para pacientes internados.
Os autores concluem que há um efeito benéfico em todos os resultados de pacientes internados em uma UTI, mas que, para pacientes internados e ambulatoriais, os efeitos dos antibióticos são inconsistentes.[145]
Evidência: escolha do antibiótico
Verificou-se que muitos antibióticos são eficazes no tratamento de uma exacerbação aguda da DPOC.
Uma revisão de 19 ensaios clínicos randomizados e controlados descobriu que macrolídeos, fluoroquinolonas e amoxicilina/clavulanato podem ser considerados equivalentes para o tratamento de pacientes com exacerbação bacteriana aguda de bronquite crônica com eficácia de curto prazo.[146]
O sucesso do tratamento foi menor para macrolídeos em comparação com fluoroquinolonas (OR 0.47, IC 95% 0.31 a 0.69).
Menos receptores de fluoroquinolona experimentaram uma recorrência da exacerbação aguda após a resolução do episódio inicial, em comparação com os receptores de macrolídeos, durante o período de 26 semanas após a terapia.
A amoxicilina/clavulanato foi associada a mais efeitos adversos (principalmente diarreia) do que as fluoroquinolonas (OR 1.36, IC 95% 1.01 a 1.85).
Uma análise de cinco ensaios clínicos randomizados envolvendo 287 pacientes descobriu que não havia diferenças entre pacientes com exacerbação aguda de bronquite crônica recebendo penicilinas semissintéticas (por exemplo, amoxicilina, ampicilina) e aqueles recebendo regimes baseados em trimetoprima (por exemplo, trimetoprima, trimetoprima/sulfametoxazol, trimetoprima/sulfadiazina) no:[147]
Sucesso do tratamento (intenção de tratar pacientes: n = 262; OR 1.68, IC 95% 0.91 a 3.09; pacientes clinicamente avaliáveis: n = 246; OR 1.59, IC 95% 0.79 a 3.20)
Número de eventos adversos relacionados a medicamentos em geral (n = 186 pacientes; OR 0.37, IC 95% 0.11 a 1.24).
Escolha um esquema de antibioticoterapia com base nos padrões de resistência locais, em quaisquer resultados de cultura anteriores para cada paciente e nas diretrizes locais de antibióticos.[1]
Monitore o equilíbrio hídrico.
Isso pode ser particularmente importante em pacientes com comorbidades, como insuficiência cardíaca.
Dependendo da condição clínica do paciente, você pode precisar:[1]
Tratar qualquer comorbidade
Comorbidades, como câncer de pulmão, doenças cardiovasculares, osteoporose e depressão, são comuns em pacientes com DPOC
Considere quaisquer outros medicamentos que o paciente esteja tomando
Administre profilaxia contra tromboembolismo, se necessário
Forneça suplementos nutricionais
Pacientes com DPOC que estão subnutridos correm um risco aumentado de exacerbações.[148]
Monitore a recuperação
Avalie regularmente os sintomas e observe o estado funcional do paciente.[90]
Use medições intermitentes da gasometria arterial para monitorar a recuperação de pessoas com insuficiência respiratória que são hipercápnicas ou acidóticas, até que estejam estáveis com um pH normalizado.[90]
Use a oximetria de pulso para monitorar a recuperação de pessoas com insuficiência respiratória não hipercápnica e não acidótica.[90]
Não use o monitoramento diário do pico do fluxo expiratório ou do VEF₁ para monitorar a recuperação de uma exacerbação, porque a magnitude da alteração é pequena em comparação com a variabilidade da medição.[90]
Practical tip
Mude a administração do medicamento de um nebulizador para MID quando o paciente estiver estabilizado. Isso pode permitir uma alta hospitalar mais precoce.
Planejamento da alta
Você (junto com o paciente e a família) deve ter certeza de que o paciente pode controlar seus sintomas em casa antes de receber alta.
Se o paciente fuma, reforce o conselho de que ele deve parar de fumar (incluindo cigarros eletrônicos) e forneça informações sobre como acessar os serviços que ajudam nisso.[149]
Ofereça uma abordagem de “redução de danos”, como reduzir o número de cigarros fumados ou abstinência temporária. Essa pode ser uma etapa prática para pacientes que lutam para parar de fumar.[149]
Revise a medicação de longo prazo do paciente.
Restabeleça as pessoas em sua terapia broncodilatadora de manutenção ideal antes da alta.[90]
Alguns pacientes podem se beneficiar dos corticosteroides inalatórios uma vez que a exacerbação tenha sido estabilizada.[1] No momento, não há consenso devido à falta de dados revisados por pares, embora a contagem de eosinófilos possa se tornar um indicador útil da probabilidade de benefício. Para pacientes com uma exacerbação por ano, um hemograma com ≥300 eosinófilos/microlitro pode identificar aqueles com maior probabilidade de responder aos corticosteroides inalados em combinação com um beta-2 agonista de longa duração.[1] Para pacientes com duas ou mais exacerbações por ano, ou pelo menos uma exacerbação grave o suficiente para requerer hospitalização, corticosteroides inalatórios em combinação com um beta-2 agonista de ação prolongada podem ser considerados na contagem de eosinófilos no sangue ≥ 100 células/microlitro. No entanto, esses limites devem ser considerados como estimativas, em vez de valores de corte precisos, que podem prever diferentes probabilidades de benefício do tratamento.[1]
Forneça suplementação de vitamina D, se necessária. A suplementação nos pacientes com deficiência grave pode resultar em uma redução das exacerbações e hospitalizações.[1]
Considere um esquema de hospital em casa ou de alta assistida, quando disponível, quando o paciente estiver estável.[90][150][151] [
 ]
[Evidence B]
]
[Evidence B]A decisão sobre quais pacientes são adequados para esses esquemas precisará de uma abordagem de equipe, assim como a implementação desses esquemas. Leve em consideração os fatores e preferências do paciente.[90] Considere usar um escore prognóstico validado, como o escore DECAF (dispneia, eosinopenia, consolidação, acidemia e fibrilação atrial), para determinar quais pacientes são adequados para essa abordagem.[150]
É importante destacar que os pacientes que tiverem sofrido uma exacerbação significativa da DPOC nem sempre se recuperam ou voltam ao estado funcional anterior. Discuta sobre isso, se necessário, com o paciente e a família, para que as expectativas sobre a duração e a extensão da recuperação sejam realistas.
Encaminhe para um programa de reabilitação pulmonar, conforme necessário, para melhorar a tolerância ao exercício, a capacidade física e a qualidade de vida.[152]
A reabilitação pulmonar é um programa multidisciplinar de tratamento que envolve reabilitação física e orientações sobre o manejo da doença, nutrição e outras questões relacionadas ao estilo de vida (por exemplo, abandono do hábito de fumar, adesão terapêutica aos medicamentos e técnica de inalação, oxigênio suplementar e manutenção de atividade física).[153]
Revise todos os dados clínicos e os resultados de exames: identifique e trate quaisquer anormalidades.
Meça a espirometria (ou revise a anterior) em todos os pacientes.[93] Durante períodos de alta prevalência de COVID-19 na comunidade, a espirometria deve ser restrita aos pacientes que necessitarem de exames urgentes ou essenciais para o diagnóstico da DPOC e/ou para avaliar o estado da função pulmonar para procedimentos intervencionistas ou cirurgias.[1][100] A realização da espirometria e de testes da função pulmonar pode causar transmissão do SARS-CoV-2 em consequência da formação de gotículas e aerossóis durante os testes, especialmente se houver tosse.
Garanta resultados satisfatórios de oximetria ou gasometria arterial nos pacientes que tiverem tido um episódio de insuficiência respiratória.
Avalie a necessidade de continuar a oxigenoterapia.
Verifique a compreensão do paciente sobre a suspensão dos medicamentos agudos e a terapia de manutenção restabelecida.
Forneça informações adequadas sobre o uso correto dos medicamentos e de oxigênio.
Reavalie a técnica inalatória.
Forneça um plano de manejo de comorbidades.
Providencie acompanhamento e assistência domiciliar.
Practical tip
Embora não haja dados suficientes de que “pacotes de cuidados” específicos na alta hospitalar reduzam as taxas de reinternação, melhorem a mortalidade ou sejam custo-efetivos, vale a pena considerar todos os princípios gerais como parte da alta e do acompanhamento:[1]
Educação
Otimização da medicação
Supervisão e correção da técnica inalatória
Avaliação e manejo das comorbidades
Reabilitação precoce
Telemonitoramento
Contato contínuo com o paciente.
Evidência: reabilitação pulmonar
A reabilitação pulmonar mostrou-se uma intervenção segura para melhorar a qualidade de vida e a capacidade de exercício para os pacientes com DPOC após uma exacerbação. Ela pode reduzir a mortalidade e as re-hospitalizações nesse contexto, embora os dados sejam limitados.
A diretriz da Global Initiative for Chronic Obstructive Lung Disease (GOLD) de 2025 cita uma revisão sistemática e metanálise (pesquisa atualizada até outubro de 2017), a qual incluiu 13 ensaios clínicos randomizados e controlados (ECRCs), que comparou a reabilitação pulmonar supervisionada precoce (iniciada durante ou dentro de 4 semanas após a hospitalização) após uma exacerbação de DPOC com a assistência habitual ou nenhum programa de reabilitação pulmonar.[1][154]
A revisão encontrou evidências de qualidade moderada de que a reabilitação pulmonar reduziu a mortalidade no final do tratamento (quatro estudos), embora a diferença não tenha sido estatisticamente significativa ao acompanhamento mais longo (três estudos).
Evidências de qualidade moderada (seis estudos) constataram que as reinternações devidas a uma exacerbação diminuíram significativamente com a reabilitação pulmonar ao acompanhamento mais longo.
As melhoras na qualidade de vida relacionada à saúde e na capacidade de exercício aparentemente se mantiveram por pelo menos 12 meses.
Esses resultados foram corroborados por evidências do mundo real de um estudo de coorte retrospectivo com 197,376 adultos com idade >65 anos (beneficiários do Medicare nos EUA) que foram hospitalizados com DPOC em 2014. Constatou-se que a reabilitação pulmonar dentro de 90 dias após a alta foi significativamente associada a um menor risco de mortalidade e a menos re-hospitalizações a 1 ano.[1][155] A diretriz GOLD menciona um ECRC que relatou que a sobrevida pode ser comprometida se a reabilitação pulmonar for iniciada muito precocemente, mas o mecanismo não foi explicado.[1][156]
Melhoras na qualidade de vida e na capacidade de exercício com a reabilitação pulmonar após uma exacerbação de DPOC em comparação com os cuidados habituais foram também constatadas em uma revisão Cochrane.[152]
A revisão incluiu 20 estudos realizados com 1477 participantes.
A qualidade de vida foi medida por meio de questionários, e a capacidade de exercício foi medida por meio de testes de marcha, como o teste de marcha de 6 minutos.
Oito estudos que usaram o St George’s Respiratory Questionnaire relataram um efeito estatisticamente significativo no escore total com a reabilitação pulmonar (evidências de alta qualidade).
Treze estudos (819 participantes) usaram o teste de marcha de 6 minutos. A distância de caminhada em 6 minutos melhorou, em média, 62 metros com a reabilitação pulmonar (evidências de alta qualidade).
Evidências de qualidade moderada de oito estudos (810 participantes) mostraram que a reabilitação pulmonar reduziu as -re-hospitalizações. No entanto, quatro desses estudos mostraram reduções grandes e estatisticamente significativas no risco de internação hospitalar associado à reabilitação pulmonar, e quatro não mostraram nenhum efeito.
Evidências de baixa qualidade de seis estudos (670 participantes) não mostraram nenhum efeito estatisticamente significativo da reabilitação sobre a mortalidade.
Os dados sobre efeitos adversos estiveram disponíveis em cinco estudos (278 participantes). Embora nenhum evento adverso tenha sido relatado em quatro desses estudos, um relatou um evento grave.
Use of this content is subject to our disclaimer