Рекомендации
Основные рекомендации
Для предотвращения заражения и назначения поддерживающего лечения важна идентификация вероятных больных на ранних этапах и быстрое установление диагноза. Необходима клиническая настороженность относительно COVID-19 у всех пациентов, которые обращаются с лихорадкой и/или острым респираторным заболеванием; однако помните, что некоторые пациенты могут не иметь симптомов фебрильного респираторного заболевания.
COVID-19 подлежит регистрации. Обо всех предполагаемых и подтвержденных случаях следует немедленно сообщать в местные органы здравоохранения.
Немедленно изолируйте всех лиц с предполагаемым или подтвержденным диагнозом. Сортируйте пациентов с помощью стандартизированного инструмента сортировки и оценивайте тяжесть заболевания. Следуйте локальным рекомендациям по профилактике и инфекционному контролю.[79]
Используйте высокий индекс клинического подозрения у всех пациентов с лихорадкой и/или острыми респираторными заболеваниям. У людей, в анамнезе которых проживание/работа/путешествие в регион с высоким риском передачи или контактного заражения и контакта с вероятными и подтвержденными случаями, отмечают повышенный риск инфекции.[119]
Следует подозревать этот диагноз у пациентов, у которых появился длительный кашель, лихорадка и нарушение вкуса или обоняния. Другие распространенные симптомы, особенно в контексте циркулирующих вариантов коронавируса 2-го типа, вызывающего тяжелый острый респираторный синдром (SARS-CoV-2), и широкого охвата вакцинацией в определенных группах населения, включают головную боль, боль в горле, ринорею, чихание и утомляемость. У пациентов также могут отмечаться такие симптомы как одышка, миалгия/артралгия, отделение мокроты, стеснение в груди или симптомы со стороны желудочно-кишечного тракта (например, тошнота, рвота, диарея).[507]
Назначьте исследование методом полимеразной цепной реакции (ПЦР) с обратной транскрипцией для подтверждения диагноза. Предпочтительными для анализа являются образцы из верхних и нижних дыхательных путей. В некоторых условиях целесообразным может быть серологическое исследование.[508] Интерпретируйте результаты в контексте вероятности наличия заболевания до проведения теста.
Будьте бдительны при работе с детьми и подростками с острыми желудочно-кишечными симптомами и признаками панкардита. Согласно имеющимся данным, у детей и подростков заболевание характеризуется более легким и бессимптомным течением.[509] Впрочем, у детей и подростков редкое мультисистемное воспалительное заболевание, признаки которого похожи на синдром Кавасаки и синдром токсического шока, иногда может ассоциироваться с COVID-19.[510]
Госпитализированным пациентам следует назначить следующие лабораторные исследования: общий анализ крови, полная метаболическая панель, анализ на газовый состав артериальной крови, уровень глюкозы крови, коагулограмма, маркеры воспаления, сердечные биомаркеры, уровень креатинкиназы сыворотки, бактериологическое исследование крови и мокроты на предмет других возбудителей. Результаты пульсоксиметрии могут свидетельствовать о низком насыщении кислородом.
Всем тяжелобольным пациентам с подозрением на пневмонию в первую очередь назначайте рентгенографию органов грудной клетки. Если результат рентгенографии органов грудной клетки сомнителен или соответствует норме, рассмотрите возможность выполнения компьютерной томографии (КТ).[511] Изучите местные рекомендации.
Следует разработать план лечения пациентов с предполагаемым или подтвержденным COVID-19 на локальном, региональном и национальном уровнях.[79]
Проводите наблюдение пациентов при первом обращении за медицинской помощью на основе определения случая и оценивания симптомов, а также проводите лечение пациента с предполагаемым или подтвержденным заболеванием согласно разработанному плану. Предполагаемые случаи должны оставаться в плане пациента до момента отрицательного результата теста.
Немедленно изолируйте всех пациентов с предполагаемым и подтвержденным заболеванием и выполните необходимые действия для профилактики и контроля инфекции.
Сортируйте пациентов с помощью стандартизированного инструмента сортирования и обследуйте пациента на предмет тяжести заболевания.
Для принятия решений относительно лечения, в том числе госпитализации в стационар и в отделение интенсивной терапии, используйте клиническое оценивание, принимая во внимание, помимо прочего, ценности и предпочтения пациента, а также местные и национальные принципы ведения пациентов, если таковые имеются, а не имеющиеся модели прогнозирования.
Соберите детальный анамнез с целью определения риска COVID-19 и оцените вероятность других причин, включая анамнез путешествий и оценку факторов риска.
Нужно подозревать диагноз в следующих случаях:[119]
Люди, которые проживают или работают в регионе с высоким риском передачи (например, в закрытых учреждениях, гуманитарных учреждениях), люди, проживающие или путешествующие в регионы с контактным заражением, а также люди, которые работают в сфере здравоохранения (в медицинских учреждениях и домохозяйствах) и находились в указанных учреждениях или поездках в любое время в течение 14 дней до появления симптомов
Люди, имевшие контакт с вероятным или подтвержденным случаем. Контактным называют лицо, которое подверглось любому из следующих контактов:
Личный контакт с вероятным или подтвержденным случаем в пределах 1 метра (3 футов) в течение не менее 15 минут
Прямой физический контакт с вероятным или подтвержденным случаем
Непосредственный уход за пациентом с вероятным или подтвержденным COVID-19 без использования рекомендованных средств индивидуальной защиты
Другие ситуации согласно местным указаниям по оценке риска.
Заражение должно произойти в инфекционный период такого случая. В случаях с симптомами это означает 2–10 дней после появления симптомов, плюс по крайней мере 3 дополнительных дня без симптомов, в общей сложности минимум 13 дней после появления симптомов. Для бессимптомных случаев это означает 2–10 дней после даты взятия пробы, которая подтвердила диагноз.
Центры контроля и профилактики заболеваний США определяют человека, находившегося в тесном контакте, как человека, который находился на расстоянии 2 метров (6 футов) от инфицированного лица в течение минимум 15 минут за 24-часовой период, за 2 или менее дней до появления симптомов (или за 2 и менее дней до проведения теста у бессимптомного пациента).[120]
У некоторых пациентов симптомы могут быть минимальными или отсутствовать, в то время как другие могут обращаться с тяжелой пневмонией или осложнениями, в частности острым респираторным синдромом, септическим шоком, острым инфарктом миокарда, венозной тромбоэмболией или же полиорганной недостаточностью. Приблизительно у 80% пациентов болезнь протекает в легкой форме, которая не требует медицинского вмешательства или госпитализации.[479]
Классические основные симптомы:
Лихорадка
Кашель
Одышка
Нарушение вкуса/обоняния.
Другие распространенные симптомы, особенно в контексте циркулирующих вариантов SARS-CoV-2 и широкого охвата вакцинацией в определенных группах населения, включают следующие:
Головная боль
Боль в горле
Ринорея/заложенность носа
Чихание
Утомляемость.
Менее распространенные или нечастые симптомы:
Миалгия или артралгия
Продукцию мокроты
Стеснение/боль в груди
Симптомы со стороны ЖКТ
Головокружение
Неврологические симптомы
Глазные симптомы
Аудио-вестибулярные симптомы
Кожно-слизистые симптомы
Симптомы поражения нижних отделов мочевыводящих путей
Кровохарканье.
Официальный перечень симптомов COVID-19 в Великобритании был обновлен в апреле 2022 года и теперь включает боль в горле, утомляемость, головную боль, одышку, боль в теле, заложенность или насморк, потерю аппетита, диарею и плохое самочувствие или недомогание. Ранее официальный список симптомов Великобритании включал только лихорадку, устойчивый кашель, потерю или изменение вкуса или обоняния.[512]
Ни один из признаков или симптомов не позволяет точно диагностировать COVID-19, и отсутствия или наличия конкретных признаков либо симптомов не достаточно для того, чтобы подтвердить или же исключить заболевание.
Кокрановский обзор выявил, что как минимум у половины пациентов были кашель, боль в горле, лихорадка, боль в мышцах/артралгия, слабость или же головная боль. Также часто наблюдались аносмия и/или агевзия. Наличие лихорадки, боли в мышцах/артралгии, слабости и головной боли значительно повышало вероятность COVID-19. Кашель и боль в горле были распространены среди людей без COVID-19, поэтому в отдельности эти симптомы менее полезны для установления диагноза. Наличие аносмии и/или агевзии может быть полезным сигналом для установления диагноза. Наличие лихорадки либо кашля также может быть полезным для выявления людей для дальнейшего тестирования.[507]
Признаки и симптомы могут отличаться в контексте циркулирующих вариантов SARS-CoV-2 и широкого охвата вакцинацией в определенных группах населения.
По данным британского исследования симптомов COVID в контексте варианта Дельта наиболее распространенными симптомами после полноценной вакцинации являются головная боль, ринорея, чихание и боль в горле. Ранее описанные характерные симптомы, такие как аносмия, одышка, лихорадка и кашель, теперь занимают нижние позиции в перечне симптомов и, согласно этим данным, больше не являются ключевыми признаками COVID-19 у вакцинированных людей. У не вакцинированных людей наиболее распространенные симптомы – головная боль, боль в горле, ринорея, лихорадка и устойчивый кашель – отличаются от симптомов COVID-19 при первоначальном появлении этого заболевания.[513]
По данным британского исследования симптомов COVID в контексте варианта Омикрон наиболее распространенными симптомами являются головная боль, насморк, чихание, боль в горле и усталость от легкой до тяжелой степени. Первоначальный анализ не выявил четких различий в ранних симптомах между вариантами Дельта и Омикрон.[514]
Симптомы, характерные для заражения вариантом Омикрон, умеренно отличаются от симптомов, характерных для заражения вариантом Дельта. Боль в горле и хриплый голос были более распространены среди людей с инфекцией Омикрон по сравнению с людьми с инфекцией Дельта. Потеря/изменение обоняния, болезненность/жжение глаз, чихание, головная боль, лихорадка, головокружение и спутанность сознания были значительно менее распространены среди людей с инфекцией Омикрон по сравнению с людьми с инфекцией Дельта. Потеря обоняния, патогномонический признак предыдущих вариантов SARS-CoV-2, наблюдалась лишь в менее 20% случаев у людей, инфицированных вариантом Омикрон.[515]
У беременных женщин проявления заболевания в целом аналогичны таковым у не беременных женщин.
Клинические характеристики у беременных женщин аналогичные другим взрослым.[516]
Наиболее распространенным симптомами у беременных женщин являются лихорадка и кашель. Впрочем, у беременных женщин отмечают меньшую вероятность развития лихорадки, одышки и миалгии, по сравнению с не беременными женщинами репродуктивного возраста. У беременных женщин и женщин, которые недавно были беременными, вероятность бессимптомного течения выше, чем у не беременных женщин репродуктивного возраста.[203][204]
Важно заметить, что такие симптомы как лихорадка, одышка, симптомы со стороны ЖКТ и усталость, могут совпадать с симптомами, обусловленными физиологическими изменениями во время беременности, или быть следствием неблагоприятных событий беременности.[79]
Сообщалось о нетипичных проявлениях.
Может наблюдаться атипичная клиническая картина, особенно у лиц пожилого возраста и пациентов с ослабленным иммунитетом (например, падение, делирий/спутанность сознания, функциональные расстройства, сниженная мобильность, обмороки, отсутствие лихорадки). Пожилые пациенты и пациенты с сопутствующими заболеваниями могут обращаться с легкими симптомами, но имеют высокий риск ухудшения состояния.[79]
У пациентов с COVID-19 были описаны клинические случаи паротита (возможно, связанные с интрапаротитным лимфаденитом), оральных везикулобулезных поражений, повреждения сетчатки, постоянной икоты и андрогенетической алопеции; однако неизвестно, связаны ли эти нарушения с инфекцией SARS-CoV-2.[517][518][519][520][521]
Возможны коинфекции.
Общая распространенность коинфекции у пациентов с SARS-CoV-2 составила 19%, при этом вирусная коинфекция более распространена, чем бактериальная и грибковая. Наиболее часто выявляемыми бактериями были Klebsiella pneumonia, Streptococcus pneumoniae и Staphylococcus aureus. Наиболее часто выявляемыми вирусами были вирус гриппа типа A, вирус гриппа типа B и респираторно-синцитиальный вирус. Наиболее часто выявляемым грибком был Aspergillus.[522] Сообщалось о коинфекции туберкулеза, ВИЧ и малярии.[523][524][525]
Необходимо наблюдение на предмет развития мукормикоза.[526] Для получения дополнительной информации о диагностике и лечении смотрите раздел Осложнения.
Признаки и симптомы могут быть аналогичны другим распространенным вирусным респираторным инфекциям и другим детским заболеваниям, поэтому для детей и подростков требуется высокий индекс подозрения на COVID-19.
Как правило, у детей и подростков симптомы отмечают реже, их выраженность не столь велика, и вероятность прогрессирования до тяжелого заболевания меньше, чем у взрослых. Причины этого по-прежнему изучаются. В ранее проведенных исследованиях отмечали более высокий риск тяжелого или критического заболевания у младенцев в возрасте менее 1-го года по сравнению с детьми других возрастных групп; впрочем, у этих исследований были ограничения, и убедительных доказательств того, что младший возраст является фактором риска тяжелого заболевания у детей и подростков, получено не было. Тяжесть заболевания, вызванного новыми вариантами SARS-CoV-2, по сравнению с предыдущими линиями, по-прежнему изучается.[22]
Одышка, лихорадка и кашель у детей, по сравнению со взрослыми, встречаются реже.[527] У детей часто наблюдают симптомы со стороны желудочно-кишечного тракта. Сообщалось о более высокой распространенности симптомов со стороны желудочно-кишечного тракта у детей старше 5 лет по сравнению с детьми 5-ти лет и младше.[509] Наличие диареи ассоциируется с тяжелым клиническим течением у детей.[528]
Среди наиболее частых симптомов у новорожденных – лихорадка, неспособность есть, вялость, раздражительность, трудности с кормлением, одышка, бессимптомная гипоксия и неврологические симптомы. Случаи позднего неонатального сепсиса и энцефалита отмечают редко.[509][529][530][531]
Необходимо наблюдение на предмет признаков и симптомов детского мультисистемного воспалительного синдрома (ДМВС), также известного как мультисистемный воспалительный синдром у детей (MIS-C).
Рассмотрите возможность использования PIMS/MIS-C у детей с лихорадкой и симптомами со стороны брюшной полости, особенно если у них возникает конъюнктивит или сыпь. Для проведения оценивания направьте в педиатрическое отделение неотложной помощи.[532] Для получения дополнительной информации смотрите раздел Осложнения.
У детей возможны коинфекции.
Проведите физикальный осмотр.
Пациенты могут иметь лихорадку (с ознобом/дрожанием или без), кашель и/или затрудненное дыхание.
При аускультации легких могут отмечать инспираторные влажные хрипы, крепитацию и/или бронхиальное дыхание у пациентов с пневмонией либо дыхательной недостаточностью. Следует соблюдать осторожность при аускультации пациентов, учитывая риск перекрестного заражения. После каждого использования очищайте стетоскоп надлежащим образом.[535]
У пациентов с респираторным дистрессом может наблюдаться тахикардия, тахипноэ или цианоз, сопровождающий гипоксию. Брадикардия отмечена у небольшой группы пациентов с легкой и средней тяжестью течения.[536]
Результаты пульсоксиметрии могут свидетельствовать о низком насыщении кислородом.
Национальный институт здравоохранения и совершенствования медицинской помощи Великобритании рекомендует использовать уровни сатурации кислородом ниже 94% для взрослых (или ниже 88% для взрослых с известной дыхательной недостаточностью 2-го типа) и ниже 91% для детей при комнатном воздухе в состоянии покоя для выявления людей, которые имеют тяжелое течение заболевания.[537]
Врачи должны знать, что у пациентов с COVID-19 может развиваться «тихая гипоксия»: у этих пациентов сатурация кислородом может упасть до низких значений и повлечь за собой развитие острой дыхательной недостаточности без наличия очевидных симптомов респираторного дистресс-синдрома.[538]
В некоторых группах населения, в особенности у людей с более темной кожей, пульсоксиметры могут быть недостаточно точными.[539]
Согласно предупреждению Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), на точность показаний пульсоксиметра может влиять множество факторов (например, плохое кровообращение, пигментация кожи, толщина кожи, температура кожи, употребление табака в настоящее время, использование лака для ногтей). FDA рекомендует учитывать ограничения точности при использовании пульсоксиметра в диагностике и принятии решений о лечении, а также по возможности использовать тенденции в показаниях с течением времени, а не абсолютные пороговые значения.[540]
Традиционные методы выявления дальнейшего ухудшения не всегда помогают определить пациентов, у которых в дальнейшем разовьется дыхательная недостаточность.
Лишь небольшое количество пациентов имеет нарушения функций других органов, а это означает, что после начальной фазы острого ухудшения традиционные методы распознавания дальнейшего ухудшения (например, шкала National Early Warning Score 2 [NEWS2]) могут не помочь определить тех пациентов, у которых развивается дыхательная недостаточность.[538] Несмотря на то, что пациентам с COVID-19 до сих пор рекомендовано использовать NEWS2, Королевская коллегия врачей Великобритании сейчас рекомендует в случае любого повышения потребности в кислороде у этих пациентов активно звонить компетентному лицу, которое принимает клинические решения, а также инициировать начальное усиление наблюдения как минимум ежечасно, пока не будет проведен клинический осмотр.[541]
Систематический обзор и метаанализ продемонстрировали, что показатель NEWS2 обладает умеренной чувствительностью и специфичностью в прогнозировании ухудшения состояния пациентов с COVID-19. Показатель характеризуется хорошей дискриминацией в прогнозировании комбинированного исхода в виде потребности в интенсивной респираторной поддержке, госпитализации в отделение интенсивной терапии либо внутрибольничной смертности.[542]
Пульсоксиметры можно использовать в домашних условиях для выявления гипоксии.
В случае проведения пульсоксиметрии в домашних условиях требуется клиническая поддержка (например, в виде регулярного телефонного контакта с медицинским работником в условиях виртуального отделения).
Назначьте следующие лабораторные исследования всем пациентам с тяжелой степенью заболевания:
Определение газового состава артериальной крови
развернутый анализ крови
Комплексный биохимический анализ крови
Исследование функции щитовидной железы
Уровень глюкозы в крови
Коагулограмма
Маркеры воспаления (например, сывороточный С-реактивный белок, скорость оседания эритроцитов, интерлейкины, лактатдегидрогеназа, прокальцитонин, амилоид А и ферритин)
Сердечные биомаркеры
Сывороточная креатинкиназа и миоглобин.
Наиболее распространенные нарушения по результатам лабораторных исследований:[543][544][545]
Лимфопения
Лейкоцитоз
Лейкопения
Тромбоцитопения
Гипоальбуминемия
Повышенные сердечные биомаркеры
Повышенные маркеры воспаления
Повышенный уровень D-димера
Нарушение функции печени и почек
Лабораторные нарушения – в частности, лимфопения, аномалии лейкоцитов и другие маркеры системного воспаления – менее распространены у детей.[546][547] Большинство пациентов (62%) с бессимптомным заболеванием обращаются с нормальными лабораторными показателями. Среди лиц с лабораторными отклонениями частыми находками являются лейкопения, лимфопения, повышенная лактатдегидрогеназа и повышенный С-реактивный белок.[548]
У пациентов с тяжелым или критическим заболеванием возьмите образцы крови и мокроты.
Посев на культуры необходим для того, чтобы исключить другие причины инфекции нижних дыхательных путей и сепсис, в особенности у пациентов с атипичным эпидемиологическим анамнезом. Образцы следует собирать до начала эмпирической антибактериальной терапии, если это возможно.[79]
Продолжающиеся исследования
С целью облегчить раннее распознавание ухудшения и следить за осложнениями, у госпитализированных пациентов регулярно контролируйте:[79]
Витальные признаки (температуру, частоту дыхания, частоту сердечных сокращений, артериальное давление, сатурацию кислородом)
Гематологические и биохимические параметры
Коагуляционные параметры (D-димер, фибриноген, количество тромбоцитов, протромбиновое время)
ЭКГ
Визуализационные методы обследования органов грудной клетки
Признаки и симптомы венозной и артериальной тромбоэмболии.
У пациентов могут развиться сопутствующие бактериальные или грибковые инфекции, поэтому важно назначить соответствующее исследование с визуализацией и выполнить отбор микробиологических образцов при подозрении на такую инфекцию.
Существует три основных метода выявления инфекции SARS-CoV-2:
Молекулярное тестирование
Серологическое исследование
Экспресс-тесты для определения антигена.
Молекулярные исследования обладают высокой специфичностью и чувствительностью в случае обнаружения вирусной РНК и являются предпочтительным тестом для подтверждения диагноза у людей с симптомами. Однако эти тесты дорогостоящие и требуют специализированных навыков и инструментов, а для получения результатов может потребоваться до 24–48 часов. Экспресс-тесты на антиген, выявляющие вирусный белок, менее чувствительны, чем молекулярные исследования, однако они быстрее, проще и дешевле, а также способны выявлять инфекцию у тех, кто с наибольшей вероятностью подвержен риску передачи вируса. Серологические исследования можно использовать для установления позднего или ретроспективного диагноза, если результаты молекулярных тестов и экспресс-тестов на антиген отрицательные, а также могут выступать полезным инструментом наблюдения с целью информирования в рамках государственной политики. Роль этих тестов в ходе пандемии значительно изменилась. Выбор теста для использования в тех или иных условиях требует тщательного оценивания цели тестирования и доступных ресурсов, а также баланса таких характеристик теста, как точность, доступность, приемлемая стоимость и скорость получения результатов.[549]
Стратегии тестирования зависят от страны, поэтому необходимо придерживаться локальных рекомендаций.
Молекулярное тестирование необходимо для подтверждения диагноза.
Молекулярный тест служит лишь как вспомогательный инструмент в диагностике. Всемирная организация здравоохранения (ВОЗ) рекомендует медицинским работникам учитывать положительный или отрицательный результат в сочетании с типом образца, клиническими наблюдениями, анамнезом пациента и эпидемиологической информацией. Если результат теста не соответствует клинической картине, следует взять новый образец и повторно протестировать его с использованием того же или другого молекулярного теста (смотрите ниже «Ограничения молекулярного тестирования).[550]
Пациентам с подозрением на инфекцию необходимо, по возможности, назначать тест на амплификацию нуклеиновых кислот, такой как полимеразная цепная реакция (ПЦР) с обратной транскрипцией, на предмет SARS-CoV-2.[508]
Тесты необходимо выполнять в соответствии с рекомендациями местных органов здравоохранения, и их должны проводить с применением надлежащим методов биологической безопасности.
Ожидают, что варианты SARS-CoV-2 можно обнаружить с помощью широко используемых анализов. Впрочем, варианты могут повлиять на некоторые тесты.[551]
У кого следует проводить исследование
Решения о том, у кого проводить исследование, должны основываться на клинических и эпидемиологических факторах.[508] Всемирная организация здравоохранения рекомендует проводить тесты у всех людей, которые соответствуют определению предполагаемого случая COVID-19, независимо от статуса вакцинации или анамнеза. В случаях, когда ресурсы ограничены, приоритет следует отдавать людям, подверженным риску развития тяжелого заболевания, медицинским работникам, стационарным пациентам и лицам с первыми симптомами в условиях предполагаемой вспышки. Тестирование лиц без симптомов в настоящее время рекомендовано только для определенных групп, в том числе лиц, контактировавших с подтвержденными или предполагаемыми случаями заболевания, а также групп лиц, которые часто контактируют с потенциальными больными, таких как медицинские работники и работники учреждений длительного ухода.[552]
В Англии тестирование людей с симптомами больше не требуется. Руководство относительно тестирования и требования для его проведения различаются в странах Великобритании. Необходимо ознакомиться с местными руководствами. В Англии тестирование по-прежнему рекомендовано проводить в следующих группах:[553][554]
Пациенты стационара с симптомами или подозрением на COVID-19 с целью диагностики; для скрининга бессимптомных случаев; тестирование при выписке в определенных случаях; и у пациентов с тяжелым иммунодефицитом
Пациенты при поступлении на внеплановое лечение или до поступления для получения плановой медицинской помощи
Негоспитализированные пациенты с высоким риском осложнений, которые соответствуют критериям получения противовирусных препаратов и других видов лечения COVID-19, или у которых врач требует проведения теста для поддержки клинических решений в отношении лечения.
Персонал в учреждениях здравоохранения и социальной помощи при бессимптомном скрининге или в случае развития симптомов.
В США тестирование рекомендовано таким людям:[555]
Все лица с признаками или симптомами, которые соответствуют COVID-19 (независимо от статуса вакцинации)
Люди без симптомов с недавним известным или предполагаемым контактом с SARS-CoV-2, в том числе лица, находившиеся в тесном контакте (менее 2-х метров [6 футов] в течение в целом 15 минут и за более чем 24-часовой период) с человеком с подтвержденной инфекцией. Полностью вакцинированные люди должны пройти тест через 5–7 дней после заражения, а люди, которые вакцинированы не полностью, должны пройти тест немедленно.
Люди без симптомов и без недавнего известного или предполагаемого контакта с SARS-CoV-2 с целью раннего выявления, изоляции и профилактики заболевания (только если скрининговое обследование рекомендовано органами общественного здравоохранения). Такими людьми могут быть невакцинированные лица, принимающие участие в деятельности, которая подвергает их более высокому риску в связи с тем, что они не могут физически дистанцироваться во избежание контакта (например, при путешествиях, посещении больших социальных или массовых собраний, пребывании в переполненных или плохо вентилируемых помещениях).
Проконсультируйтесь с местными органами здравоохранения, поскольку приоритеты тестирования будут зависеть от местных рекомендаций и доступных ресурсов.
Образцы
Выбор оптимального образца для испытаний зависит от клинической картины и времени с момента появления симптомов. Ниже представлены рекомендации ВОЗ.[508]
Образцы из верхних дыхательных путей: рекомендованы для ранних этапов инфекции, в особенности когда симптомов нет или они минимальны. Мазки из носоглотки дают более надежный результат, чем мазки из ротоглотки; сочетание мазков из носоглотки и ротоглотки дополнительно повышает надежность.
Образцы из нижних дыхательных путей: рекомендовано использовать на поздних стадиях инфекции либо у пациентов с высоким подозрением на инфекцию, у которых анализ образцов из верхних дыхательных путей дал отрицательный результат. Подходящими образцами являются мокрота и/или эндотрахеальный аспират или бронхоальвеолярный лаваж у пациентов с более тяжелым респираторным заболеванием. Впрочем, следует учитывать высокий риск аэрозольной передачи в случае отбора образцов из нижних дыхательных путей – отбор образца индуцированной мокроты не рекомендован, поскольку это может увеличить риск аэрозольной передачи.
Другие образцы из дыхательных путей: исследования мазков из ротоглотки и носа, мазков из средней или нижней части носа либо мазков из носа или языка; впрочем, требуется дополнительное оценивание или подтверждение. Сбор жидкости из ротовой полости может быть приемлемым в некоторых обстоятельствах (например, для маленьких детей, пожилых пациентов с деменцией). В систематическом обзоре и метаанализе было обнаружено, что объединенные мазки из носа и глотки обеспечивают лучшую диагностическую эффективность альтернативных подходов к отбору образцов, по сравнению с мазками из носоглотки, для диагностики в амбулаторных условиях. Чувствительность составила 97%, специфичность – 99%, прогностическая ценность положительного результата – 97%, прогностическая ценность отрицательного результата – 99%. Мазки из глотки обладают значительно меньшей чувствительностью и положительной прогностической ценностью. Самостоятельный сбор данных не ассоциировался с ухудшением диагностической точности.[556]
Образцы слюны : метаанализы парных образцов слюны и мазков из носоглотки не выявили статистически значимых различий в чувствительности или специфичности между этими образцами в контексте обнаружения SARS-CoV-2, особенно в амбулаторных условиях. Чувствительность существенно не отличалась среди людей без симптомов и амбулаторных пациентов. Способы забора слюны могут влиять на чувствительность. Метаанализ продемонстрировал, что слюна так же эффективна, как и забор пробы из носоглотки, для выявления инфекции SARS-CoV-2 у пациентов с симптомами и без симптомов. Забор слюны является простой, быстрой, неинвазивной, недорогой и безболезненной процедурой.[557][558][559][560][561][562] В настоящее время ВОЗ не рекомендует использовать слюну в качестве единственного типа образцов для рутинной клинической диагностики.
Образцы фекалий: следует рассмотреть возможность исследования, если анализ образцов из верхних или нижних дыхательных путей дал отрицательный результат, при этом осталось подозрение на инфекцию (можно применять, начиная со второй недели после начала развития симптомов).
Рекомендации относительно типов образцов в различных странах могут различаться. Например, в США Центры контроля и профилактики заболеваний (CDC) рекомендуют забирать следующие образцы из верхних дыхательных путей: мазок из носоглотки или ротоглотки; мазок из средней части носовой раковины; мазок из передней части ноздрей; смыв/аспират из носоглотки/носа; или слюна (самостоятельно собрана). Среди рекомендованных образцов из нижних дыхательных путей: мокрота, бронхоальвеолярный лаваж, трахеальный аспират, плевральная жидкость и биопсия легких.[563][564]
Мазки из передней части носа оказываются менее чувствительными (82–88%) по сравнению с мазками из носоглотки (98%). Мазки из средней части носовых раковин и ноздрей работают аналогично.[565]
Отбор образцов следует осуществлять в рамках соответствующих мероприятий по профилактике и инфекционному контролю.
Результаты исследований
Положительный результат ПЦР с обратной транскрипцией подтверждает инфекцию SARS-CoV-2 (в контексте ограничений, связанных с анализом ПЦР-ОТ). Если результат отрицательный и по-прежнему отмечают подозрение на инфекцию (например, эпидемиологическая связь, характерные результаты рентгенографии, отсутствие другой этиологии), повторно возьмите образец и повторите исследование. Положительный результат служит подтверждением инфекции. Если второй тест отрицателен, рассмотрите возможность серологического исследования (смотрите ниже).[508]
Геномное секвенирование обычно не рекомендовано, однако оно может быть полезно для исследования динамики вспышки, включая изменения размера эпидемии с течением времени, ее пространственно-временного распространения и проверки гипотез о путях передачи.[508] Он также полезен в контексте циркулирующих вариантов SARS-CoV-2 для дифференцирования вариантов.
Осложнения тестирования путем забора мазка из носа
Осложнения, связанные с анализом путем забора мазка из носа, недостаточно описаны, и данных крайне мало. В одном исследовании количество осложнений было крайне низким (1,24 осложнения на 100 000 тестов). Побочными эффектами могут быть носовое кровотечение, дискомфорт в носу, головная боль, дискомфорт в ушах, ринорея и прилипание сломанных тампонов (что требует удаления с помощью носовой эндоскопии). Кровотечение может быть опасным для жизни. Решающее значение имеет использование правильных методик отбора проб.[566][567]
Сообщалось о случаях ятрогенной ликвореи после назального тестирования у людей с недиагностированными дефектами основания черепа и людей без имеющихся нарушений основания черепа.[568][569]
Исследование на предмет других инфекций
Возьмите мазки из носоглотки для тестирования, чтобы исключить инфицирование другими респираторными патогенами (например, гриппом, атипичными патогенами) в случае показаний в соответствии с местными рекомендациями. В зависимости от местной эпидемической ситуации, проведите анализы на другие потенциальные патогены, включая малярию, лихорадку денге и брюшной тиф. Важно отметить, что могут возникать сопутствующие инфекции, и положительный тест на патоген, не содержащий COVID-19, не исключает наличие COVID-19.[79]
Молекулярный тест служит лишь как вспомогательный инструмент в диагностике.
ВОЗ рекомендует медицинским работникам учитывать положительный или отрицательный результат в сочетании с типом образца, клиническими наблюдениями, историей пациента и эпидемиологической информацией. Всемирная организация здравоохранения также рекомендует лабораториям следить за тем, чтобы образцам с высокими значениями порогового цикла не присваивали ложно положительный результат из-за фонового шума, и чтобы они предоставляли значение порогового цикла в отчете для лечебно-профилактического учреждения. Распространенность заболевания влияет на прогностическую ценность результатов тестов. По мере снижения распространенности заболевания увеличивается риск ложно положительного результата. Это означает, что вероятность того, что человек с положительным результатом действительно инфицирован, снижается по мере уменьшения распространенности, независимо от заявленной специфичности теста. Интерпретировать слабо положительные результаты следует с осторожностью.[550]
Осторожно интерпретируйте результаты теста ПЦР с обратной транскрипцией.
Доказательства об использовании ПЦР-ОТ для диагностики COVID-19 все еще появляются, но все же остается неясность относительно ее эффективности и точности. Оценивание диагностической точности следует интерпретировать с осторожностью в связи с отсутствием окончательного референтного стандарта для диагностирования либо исключения COVID-19 Также необходимы дополнительные доказательства эффективности тестирования за пределами больниц, у бессимптомных или же в легких случаях.[570]
В нескольких исследованиях была предпринята попытка культивировать живой вирус SARS-CoV-2 из образцов, полученных у людей. Это проблема, поскольку вирусная культура считается золотым стандартом исследования в сравнении с которым следует оценивать и калибровать любые диагностические индексные испытания на вирусы, чтобы понять прогностические возможности исследования.[571] Проспективные стандартные исследования референсных образцов и образцов вирусных культур необходимы для определения пользы и надежности ПЦР с обратной транскрипцией с целью диагностики COVID-19 и ее связи с такими факторами пациента как дата появления симптомов и порог копирования, что поможет спрогнозировать развитие инфекционного процесса.[572]
Поскольку нет четкого «золотого стандарта» для тестирования COVID-19, оценка результатов тестирования может быть сложной задачей. Клиническая контрольная оценка может быть лучшим доступным «золотым стандартом» на основе повторных мазков, анамнеза, клинических проявлений и визуализационных исследований органов грудной клетки.[573]
Результаты могут колебаться от положительных до отрицательных на всех этапах инфекции, снова становиться положительными после двух последовательных отрицательных результатов, обнаруживаться дольше у людей с тяжелой инфекцией и колебаться на уровне обнаружения в течение нескольких недель. Результаты также могут отличаться в зависимости от места взятия пробы.[53]
Неясно, всегда ли положительный результат свидетельствует о наличии способного к инфицированию вируса.
ПЦР с обратной транскрипцией может давать завышенную оценку длительности инфекционности.[53] ПЦР с обратной транскрипцией определяет вирусную РНК, однако до конца не известно, как это отражает инфекционный вирус. Для передачи заболевания необходимы полностью живые вирусы, а не фрагменты, выявленные посредством ПЦР.[572] Это в конечном итоге может привести к ограничениям для людей, не несущих риска заражения. Поскольку инактивированная РНК медленно разлагается с течением времени, ее все еще можно обнаружить через много недель после того, как пациент перестанет быть способным к инфицированию.[571]
По данным одного исследования, лишь 28,9% положительных результатов ПЦР с обратной транскрипцией на предмет SARS-CoV-2 показали рост вируса при инкубации на клетках Веро. В исследовании ПЦР с обратной транскрипцией образцах с пороговым циклом >24 или со временем от начала симптомов до исследования >8 дней роста не наблюдали. Таким образом, инфекционность пациентов с пороговым циклом >24 и длительностью симптомов >8 дней может быть низкой.[574] В другом исследовании было обнаружено, что пациенты с пороговым циклом 34 и выше не выделяют патогенный вирус.[575] Систематический обзор показал, что значения порогового цикла были значительно ниже, а количество копий журнала – выше в образцах, продуцирующих живую вирусную культуру. Образцы с высоким порогом цикла вряд ли будут иметь инфекционный потенциал.[572]
Оценивание результатов теста зависит от точности самого теста, а также от вероятности заболевания до и после тестирования. Точность результата зависит от различных факторов, включая место и качество отбора проб, стадию заболевания, степень размножения или выведения вируса и распространенность болезни.[573]
Чувствительность и специфичность: общая чувствительность оценивается в 87,8%, а специфичность – от 87,7 до 100%.[570]
Вероятность наличия заболевания до проведения теста: оценку вероятности наличия заболевания до проведения теста необходимо произвести с использованием информации о местных темпах инфицирования на основании национальных и региональных данных, а также симптомов пациента, потенциального контакта с больным, предыдущего анамнеза COVID-19 или же наличия антител и вероятности альтернативного диагноза.[573] Когда вероятность наличия заболевания до проведения теста низка, положительные результаты следует интерпретировать с осторожностью, и в идеале для подтверждения следует проверить второй образец.[576]
Вероятность после тестирования: чем ниже распространенность болезни в данной популяции, тем ниже вероятность после тестирования.[577] Например, если тест со специфичностью 99% используют для исследования популяции пациентов с симптомами и высоким риском, где вероятность инфекции составляет 50%, прогностическое значение положительного результата составляет 99%. Это означает, что для каждых 100 людей с положительным результатом теста у 99 людей есть инфекция SARS-CoV-2 и у 1 человека без инфекции результат ложно положительный. И наоборот, в популяции пациентов без симптомов с низким риском, где вероятность инфекции низка (например, 0,05%), прогностическое значение положительного результата составляет около 4,3%. Это означает, что для каждых 100 людей с положительным результатом теста у 4 из 5 людей есть инфекция SARS-CoV-2, однако у 95–96 людей без инфекции результат ложно положительный.[578]
BMJ Practice Pointer: interpreting a covid-19 test result Opens in new window
Ложно положительные результаты
Причиной ложноположительных результатов может быть ошибка лаборатории либо перекрестная реакция с антителами, сформированными в результате текущего или предшествующего контакта с сезонной коронавирусной инфекцией человека (например, в виде простуды).[579] Ложно положительные результаты более вероятны тогда, когда распространенность SARS-COV-2 умеренная или низкая.[580]
Данных о частоте ложно положительных случаев нет. Однако предварительные оценки в Великобритании варьируют от 0,8 до 4%.[581] Этот показатель может привести к значительному количеству ежедневных ложно положительных результатов из-за поточной низкой распространенности вируса среди населения Великобритании, что отрицательно сказывается на прогностической ценности положительного результата теста.[576]
Примеры потенциальных последствий ложно положительных результатов теста:[576]
Необоснованное откладывание или отмена плановых процедур или же лечения
Потенциальное заражение инфекцией в результате неправильных путей передвижения в условиях больницы в ходе неотложной госпитализации
Финансовые потери вследствие самоизоляции, потери дохода и отмены путешествий
Психологическая травма вследствие неправильного диагноза, включая страх заражения других или стигматизации
Усиление депрессии или домашнего насилия из-за локдауна и изоляции
Переоценивание частоты и степени бессимптомной инфекции среди населения.
Ложно отрицательные результаты
Было сообщено, что уровень ложноотрицательных результатов находится в пределах 2−29%.[573] В систематическом обзоре было обнаружено, что частота ложноотрицательных результатов варьировала в разных исследованиях от 1,8 до 58% (медиана 11%); впрочем, между исследованиями отмечали существенную и во основном необъяснимую гетерогенность.[582]
Вероятность ложноотрицательного результата у инфицированного лица снижается со 100% в 1-й день инфекции до 67% в 4-й день. Средний уровень ложноотрицательных результатов снижается до 38% в день начала симптомов, снижается до 28% на 8-й день, а затем начинает расти снова с 9-го дня.[583]
Примеры потенциальных последствий ложно отрицательных результатов теста:[573]
Пациенты могут быть переведены в палаты без COVID-19, что приведет к распространению внутрибольничной инфекции.
Опекуны могут заражать инфекцией тех, за кем они присматривают и кто подвержен повышенному риску
Медицинские работники рискуют передавать инфекцию многим восприимчивым к инфекции лицам.
Серологическое исследование нельзя использовать как единственный диагностический тест на острую инфекцию SARS-CoV-2.
Впрочем, он может быть целесообразным в определенных условиях (например, при отрицательном результате молекулярных исследований, в диагностике пациентов с поздним обращением или же длительными симптомами, в исследованиях эпиднадзора).[508][584]
BMJ practice pointer: testing for SARS-CoV-2 antibodies Opens in new window
ВОЗ рекомендует отбирать парные образцы сыворотки, один образец в острую фазу и один – на этапе выздоровления через 2–4 недели, у пациентов с сильным подозрением на инфекцию и отрицательным результатом ПЦР с обратной транскрипцией.[508]
Сероконверсия или повышение титров антител в парных образцах сыворотки помогают подтвердить, развилась ли инфекция недавно и/или является ли она острой. Если исследование первоначального образца дает положительный результат, это может быть связано с перенесенной в прошлом инфекцией, не связанной с текущим заболеванием.
Сероконверсия может протекать быстрее и быть более устойчивой у пациентов с тяжелым заболеванием, по сравнению с пациентами с легкой формой заболевания или бессимптомной инфекцией.
CDC рекомендует использовать серологическое исследование в качестве метода подтверждения диагноза заболевания либо осложнений в следующих ситуациях:[585]
Положительный результат исследования на антитела, по крайней мере через 7 дней после начала острого заболевания у людей с предыдущим отрицательным результатом исследования на антитела (то есть, с сероконверсией), у которых не был получен положительный результат теста на наличие вируса, может указывать на инфекцию SARS-CoV-2 между датами отрицательного и положительного результата исследования на антитела
Положительный результат исследования на антитела может помочь в подтверждении диагноза, когда пациенты обращаются с осложнениями заболевания COVID-19, такими как мультисистемный воспалительный синдром и другие последствия COVID-19.
Рекомендованы тесты, разрешенные FDA для экстренного применения. Предпочтительны серологические тесты с очень высокой чувствительностью и специфичностью, поскольку они с большей вероятностью демонстрируют высокую ожидаемую прогностическую ценность в случае проведения по крайней мере через 3 недели после начала заболевания.
Американское общество специалистов по инфекционным болезням рекомендует выполнять серологические исследования в таких условиях:[586]
Оценивание пациентов с высоким клиническим подозрением на инфекцию, когда результат молекулярного диагностического исследования отрицателен и после появления симптомов прошло не менее двух недель
Обследование на предмет мультисистемного воспалительного синдрома у детей
Исследования эпидемиологического надзора по данным серологического скрининга.
Выработка антител к SARS-CoV-2 обычно происходит в течение первых 1−3 недель заболевания, при этом сероконверсия антител IgG часто наступает раньше, чем IgМ.[587][588]
Кокрановский обзор показал, что тесты на антитела IgG/IgM выявляли только 30% людей с COVID-19 в случае проведения теста через 1 неделю после возникновения симптомов, однако точность теста увеличивалась на 2-ю неделю (70% выявленных) и 3-ю неделю (более 90% выявленных). Данных после 3-й недели недостаточно. Тесты давали ложно положительные результаты у 2% пациентов без COVID-19. Осмотр выявил, что чувствительность тестов на антитела слишком низкая на первой неделе после возникновения симптомов, чтобы играть главную роль в диагностике COVID-19, но эти тесты очевидно имеют полезную роль в выявлении предыдущей инфекции в случае их проведения через 15 дней и более после возникновения симптомов (хотя данных об эффективности тестов через 35 дней очень мало).[589]
Доказательства об использовании тестов на антитела для диагностики COVID-19 все еще появляются, но все же остается неясность относительно их эффективности и точности.
Оценивание диагностической точности следует интерпретировать с осторожностью в связи с отсутствием окончательного референтного стандарта для диагностирования либо исключения COVID-19 Необходимы дополнительные доказательства эффективности тестирования за пределами больниц, у бессимптомных и легких случаях. Оценочная чувствительность тестов на антитела варьировала от 18,4 до 96,1% (самая низкая зарегистрированная чувствительность была получена в случае проведения теста в месте оказания медицинской помощи, хотя для одного лабораторного теста сообщалось о чувствительности <50%), а специфичность – от 88,9 до 100%.[570]
Понимание ответа антител на SARS-CoV-2 по-прежнему не сформулировано; таким образом, тесты на выявление антител следует использовать с осторожностью и не использовать их для выявления острой инфекции.[508]
Результаты достоверно не демонстрируют наличие либо отсутствие инфекции в настоящее время или в прошлом, поскольку на выработку антител IgM и IgG может потребоваться 1–3 недели после заражения.[585] Надежный диагноз часто возможен только на этапе выздоровления, когда возможности для лечения или прерывания передачи уже были исчерпаны.[508]
Длительность обнаружения антител, выработанных в ответ на SARS-CoV-2, по-прежнему изучают. Наличие антител, связывающихся с SARS-CoV-2, не гарантирует, что они нейтрализуют антитела или что они обеспечивают защитный иммунитет.[508]
Несмотря на то, что в тесте на антитела может быть использован определенный антиген (антигены), антитела, выработанные в ответ на различные белки, могут давать перекрестную реакцию (то есть, антиген может обнаруживать антитела, для обнаружения которых он не предназначен). Следовательно, он может не давать достаточной информации о наличии антигенспецифических антител.[585]
Вакцинация может привести к ложно положительным результатам тестов, в которых используют S-антиген или такие субъединицы, как рецептор-связывающие домены, в то время как при выполнении тестов, в которых используют N-антиген, этого не происходит.[585]
Определение антигенов
Исследование на антигены основано на прямом определении вирусных белков SARS-CoV-2 в образцах из верхних дыхательных путей или слюны с помощью экспресс-тестов.[590]
Обычно результаты готовы в течение 30 минут.
Исследования на антигены значительно менее чувствительны, чем ПЦР с обратной транскрипцией, особенно у бессимптомных людей, однако в соответствующих условиях они дают возможность быстро и недорого определить большинство случаев инфицирования на раннем этапе.
Антигенное тестирование рекомендовано в условиях, которые могут оказать наибольшее влияние на раннее выявление случаев для оказания медицинской помощи и отслеживания контактов, и где результаты тестов, скорее всего, будут правильными.
Международные рекомендации по использованию экспресс-тестов на антиген варьируют. Необходимо ознакомиться с местными руководствами.
ВОЗ рекомендует антигенное тестирование для выявления первичных случаев заболевания, отслеживания контактов, во время расследования вспышек и отслеживания тенденций заболеваемости в сообществах. Тесты должны соответствовать минимальным требованиям к эффективности: чувствительность ≥80% и специфичность ≥97% по сравнению с эталонным анализом ПЦР-ОТ. Антигенное тестирование должно быть приоритетным для использования у симптоматических людей, которые соответствуют определению случая в первые 5–7 дней появления симптомов, и для тестирования бессимптомных людей с высоким риском заражения, включая контактных лиц и медицинских работников, особенно в условиях, где возможности молекулярного тестирования ограничены. Результаты наиболее достоверные в регионах, где передача инфекции продолжается.[590] Самотестирование следует предлагать в дополнение к тестированию, выполняемому специалистами. Оно всегда должно быть добровольным и ни в коем случае не обязательным или принудительным.[591]
В Великобритании экспресс-тесты на антиген рекомендовано проводить в определенных ситуациях, в том числе: перед посещением людей с повышенным риском тяжелого заболевания; у лиц, контактировавших с подтвержденным случаем, которым не нужно самоизолироваться; и у людей, которые в определенный день будут находиться в ситуациях повышенного риска (например, в людных и закрытых помещениях или в условиях ограниченного поступления свежего воздуха).[592]
В США Общество инфекционных болезней Америки рекомендует тестирование на антиген у некоторых людей только в случаях, когда молекулярное исследование недоступно или невозможно с технической точки зрения, отмечая, что общее качество имеющихся доказательств в поддержку его использования оценивают от очень низкого до умеренного.[593] CDC рекомендуют использовать тесты на антигены в местах скопления людей и вне медицинских учреждений; впрочем, может потребоваться подтверждающее молекулярное исследование.[594] DA предупреждает о возможности получения ложно положительных результатов тестов на антиген, включая ситуации, когда пользователи не следуют инструкциям по использованию, а также об увеличении количества ложно положительных результатов со снижением распространенности заболевания.[595]
Доказательные данные об использовании экспресс-тестов на антиген варьируют.
В Кокрановском обзоре было обнаружено, что экспресс-тесты для определения антигена обладают различной чувствительностью. Чувствительность была выше в первую неделю после появления симптомов у людей с симптомами (78,3%) по сравнению со второй неделей после появления симптомов (51%). Чувствительность была выше у пациентов с пороговыми значениями цикла ПЦР-ОТ ≤25 (94,5%), по сравнению с теми, у которых пороговые значения цикла >25 (40,7%). Чувствительность была выше у людей с симптомами (72%) по сравнению с людьми без симптомов (58,1%). Чувствительность тестов различных брендов также различалась. Прогностичность положительного результата свидетельствует о том, что в условиях низкой распространенности можно рассматривать возможность проведения подтверждающих тестов у лиц с положительными результатами. Доказательные данные о тестировании групп пациентов без симптомов ограничены, и ни в одном исследовании не оценивали точность повторного ИФА на тест-полосках или самотестирования.[596]
Систематический обзор продемонстрировал, что производительность экспресс-тестов на COVID-19 варьирует и зависит от производителя. Уровень чувствительности составила 37,7–99,2%, специфичность – 92,4–100% в разных исследованиях.[597]
Систематический обзор и метаанализ продемонстрировали, что совокупная общая диагностическая чувствительность и специфичность экспресс-тестов на антиген в популяции пациентов детского возраста составляют 64,2 и 99,1% соответственно. Чувствительность была выше у детей с симптомами по сравнению с детьми без симптомов.[598]
Обсервационное когортное исследование, в котором оценивалась эффективность экспресс-теста на антиген по сравнению с ПЦР-ОТ в бессимптомной общей популяции Великобритании, показало, что тест бокового потока может быть полезен для выявления инфекций среди бессимптомных взрослых, особенно тех, у кого высокая вирусная нагрузка и кто может быть заразными. В этой популяции экспресс-тесты показали чувствительность 40%, специфичность 99,9%, положительную прогностическую ценность 90,3% и отрицательную прогностическую ценность 99,2%. Приблизительно 10% людей с более высокой вирусной нагрузкой, обнаруженной с помощью ПЦР-ОТ, были пропущены быстрыми тестами на антиген.[599][Figure caption and citation for the preceding image starts]: Результаты экспресс-теста на антиген SARS-CoV-2 InnovaBMJ. 2021;374:n1637 [Citation ends].
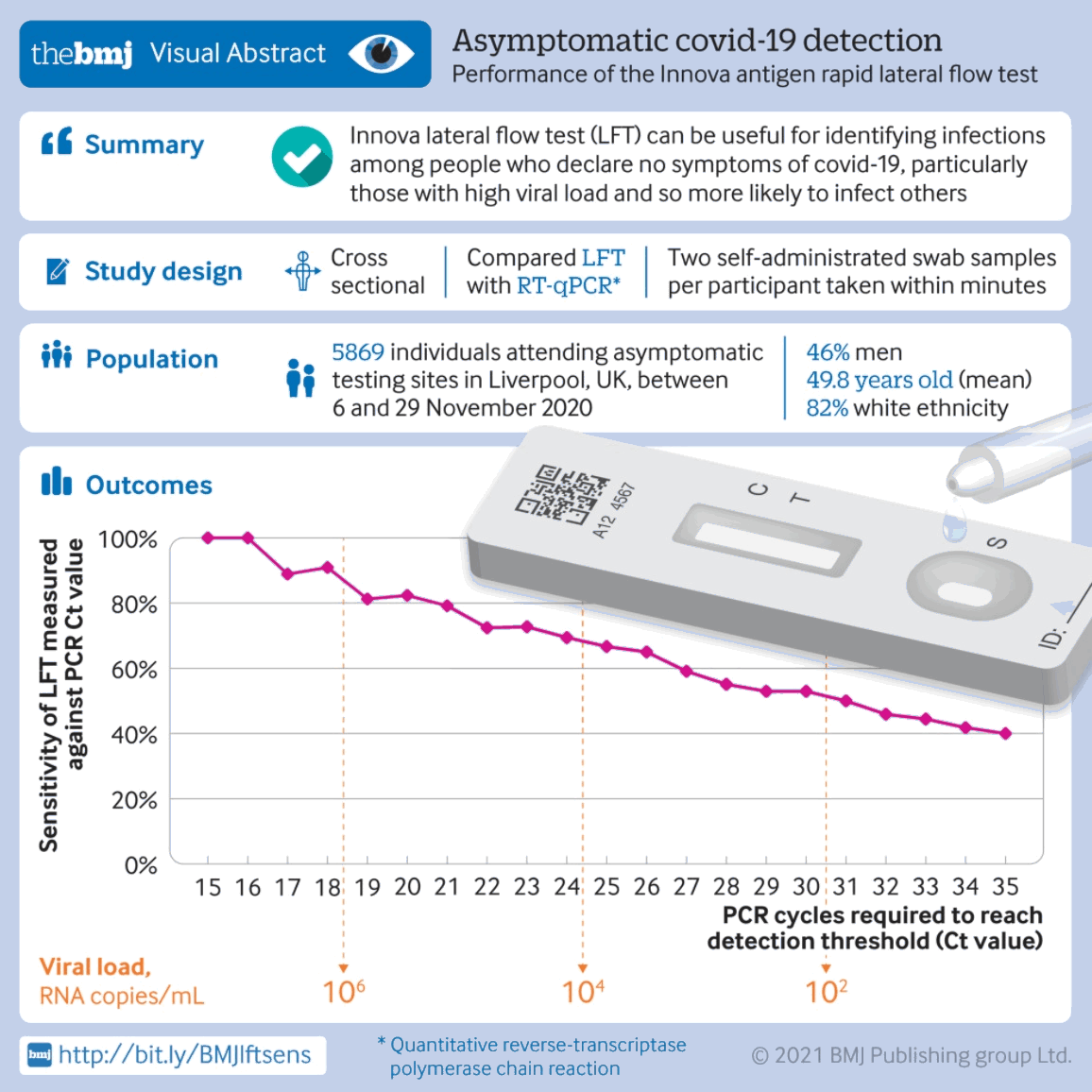
Экспресс-тесты на антиген являются надежным диагностическим инструментом для быстрого выявления людей с высокой вирусной нагрузкой, а также в первую неделю после появления симптомов, кроме того, они могут помочь обнаружить и изолировать потенциальных суперраспространителей заболевания до получения результатов ПЦР-ОТ. Впрочем, тестирование не позволяет выявить людей с более низкой вирусной нагрузкой и пациентов без симптомов.[600][601]
В некоторых странах также доступны лабораторные (не экспресс) тесты на антигены.
Молекулярное тестирование
Существуют молекулярные экспресс-тесты. Точность некоторых молекулярных экспресс-тестов аналогична точности лабораторных тестов ПЦР-ОТ с высокой чувствительностью и специфичностью. Впрочем, доказательные данные в поддержку их использования у людей с симптомами ограничены, а доказательные данные об их использовании у групп населения без симптомов отсутствуют. Их масштабное использование, вероятно, потребует больших затрат ресурсов. Молекулярные экспресс-тесты могут быть целесообразными для некоторых сценариев тестирования (например, когда получение результатов теста в течение 2-х часов позволит принять соответствующее решение).[596]
Обнаружение антител
Несмотря на то, что наборы для быстрого выявления антител были утверждены в Европе и в США для качественного определения антител IgG/IgM к SARS-CoV-2 в сыворотке, плазме или в цельной крови, ВОЗ не рекомендует использование этих тестов, кроме как в рамках исследований, поскольку они еще не прошли валидацию.[602]
Доказательная база особенно слаба для серологических экспресс-тестов. Метаанализ показал, что общая чувствительность хемилюминесцентного анализа (CLIA) на IgG или IgM составляла около 98%, а чувствительность ELISA – 84%; однако экспресс-тесты имели самую низкую чувствительность – 66%. Чувствительность анализа была самой высокой через 3 и более недели после возникновения симптомов. Имеющиеся доказательства не поддерживают применение известных серологических экспресс-тестов.[603]
Все визуализационные методы следует проводить в соответствии с местными мероприятиями по профилактике и контролю инфекции для предотвращения дальнейшей ее передачи. Визуализация органов грудной клетки считается безопасной и у беременных женщин.[604]
Всем пациентам с подозрением на пневмонию назначьте рентгенографию грудной клетки.
Приблизительно у 74% пациентов на момент установления диагноза результаты рентгенографии органов грудной клетки не соответствуют норме. Наиболее распространенными отклонениями являются затемнение по типу матового стекла (29%) и уплотнение (28%). Распространение обычно двустороннее, периферическое, с преобладанием базальной зоны. Пневмоторакс и плевральный выпот встречается редко. На рентгенографии органов грудной клетки отсутствует единый признак, который можно рассматривать как диагностический.[605]
Рентгенография органов грудной клетки имеет умеренную чувствительность и умеренную специфичность в отношении диагностики COVID‐19. Совокупные результаты показали, что на основании рентгенографии органов грудной клетки инфекция COVID-19 была правильно диагностирована у 80,6% людей, у которых было это заболевание. Впрочем, это исследование привело к ошибочному определению COVID‐19 у 28,5% людей, у которых заболевания не было.[606]
Хотя рентгенография органов грудной клетки имеет, вероятно, более низкую чувствительность по сравнению с КТ, она имеет преимущества в виде меньшей ресурсоемкости, меньших доз облучения, портативности, а также ее легче последовательно повторять.[607]
Рассмотрите назначение компьютерной томографии органов грудной клетки.
КТ органов грудной клетки может играть роль в диагностике у ограниченного количества госпитализированных пациентов, особенно в случаях, когда первичное молекулярное тестирование было неубедительным или когда рассматривают альтернативный диагноз.[608] Однако она не является диагностической для COVID-19, и перед выполнением КТ нужно обратиться к местным рекомендациям.
British Society of Thoracic Imaging (BSTI) рекомендует КТ-визуализацию пациентам с клиническим подозрением на COVID-19, которые тяжело больны, но рентгенография органов грудной клетки которых неопределенная или нормальная. Без подозрения на COVID-19 радиологическое исследование не является специфическим и может отвечать многим другим патологическим процессам. BSTI в сотрудничестве с NHS Великобритании выпустило инструмент поддержки принятия решений в области радиологии, чтобы помочь клиницистам решить, назначать или не назначать КТ-визуализацию.[511] BSTI: radiology decision tool for suspected COVID-19 Opens in new window
Некоторые институты в Великобритании рекомендуют более прагматичный подход для пациентов с высоким клиническим подозрением на COVID-19, при котором КТ органов грудной клетки рекомендована только после двух неоднозначных или нормальных рентгенограмм ОГК в сочетании с отрицательным тестом ПЦР-ОТ.[609]
Американский колледж радиологии рекомендует выполнять КТ госпитализированным пациентам с симптомами со специфическими клиническими показаниями к КТ, а также подчеркивает, что нормальная КТ органов грудной клетки не означает, что у пациента нет COVID-19 и что аномальная картина КТ органов грудной клетки не является специфической для диагностики COVID-19.[610]
КТ органов грудной клетки характеризуется чувствительностью и умеренной специфичностью в отношении диагностики COVID‐19. Совокупные результаты показали, что на основании КТ органов грудной клетки инфекция COVID-19 была правильно диагностирована у 87,9% людей, у которых было это заболевание. Впрочем, это исследование привело к ошибочному определению COVID‐19 у 20% людей, у которых заболевания не было. Таким образом, КТ органов грудной клетки может быть полезнее для исключения инфекции COVID‐19, чем для ее дифференцирования от других причин заболеваний дыхательных путей.[606] Среди детей точность ниже; однако данные об этой группе населения ограничены[608]
У некоторых пациентов доказательства пневмонии на КТ могут предшествовать положительному результату ПЦР-ОТ на предмет SARS-CoV-2.[611] В отдельных больных рентгенография ОГК может быть в норме, несмотря на положительную ПЦР-ОТ.[612] Результаты анализа ПЦР-ОТ могут быть ложно отрицательными, поэтому пациентам с типичными КТ-признаками для подтверждения диагноза нужно проводить повторную ПЦР-ОТ.[613]
У пациентов без симптомов результаты КТ могут демонстрировать наличие определенных нарушений. Совокупная частота положительных результатов КТ органов грудной клетки в бессимптомных случаях составила 47,6% (главным образом затемнение по типу матового стекла).[614]
Беременные женщины, по-видимому, чаще обращаются с более тяжелыми результатами КТ, чем взрослое население в целом; однако исходы аналогичны результатам для взрослого населения в целом.[615]
Характерные особенности КТ органов грудной клетки
В одном метаанализе, включавшем 50466 госпитализированных пациентов, аномальные результаты КТ органов грудной клетки были зарегистрированы у 97% пациентов с COVID-19.[616]
Самыми распространенными находками являются поражения по типу матового стекла – как отдельно, так и в сочетании с другими находками, в частности уплотнением, утолщением междолевой перегородки или картины «булыжной мостовой». Наиболее распространенной картиной является двустороннее, периферическое/субплевральное затемнение и затемнение задних участков с преобладанием поражения нижних долей. У пациентов пожилого возраста и пациентов с тяжелым заболеванием чаще наблюдаются обширные/мультилобарные поражения с уплотнениями.[617]
Затемнение по типу матового стекла имеет наибольшую диагностическую ценность при пневмонии, вызванной COVID-19, за ним следует затемнение по типу матового стекла плюс уплотнение и уплотнение отдельно.[618] Одновременное выявление затемнений по типу матового стекла и других признаков вирусной пневмонии эффективно использовали при выявлении COVID-19 (чувствительность составляет 90%, специфичность – 89%).[619]
КТ как правило показывает увеличение размера, количества и плотности затмений по типу матового стекла на раннем этапе наблюдения, после чего наблюдается прогрессирование к смешанным участкам затмений по типу матового стекла, уплотнений и картины "булыжной мостовой" с пиком на 10-11 день, а затем поражения постепенно исчезают или персистируют в виде пятнистого фиброза.[617]
Небольшое сравнительное исследование показало, что у пациентов с COVID-19, более вероятно по сравнению с другими типами пневмонии, будет двустороннее вовлечение с множественными пятнами и затемнениями по типу матового стекла.[620]
У детей результаты КТ органов грудной клетки часто соответствуют норме либо отмечаются незначительные патологические изменения. Наиболее частыми признаками у детей являются затемнение по типу матового стекла, неспецифические очаговые затемнения, участки уплотнений, инфицированные узлы и симптом нимба. Чаще патологические изменения наблюдаются во множестве долей и в основном являются односторонними. Плевральный выпот встречается редко. У детей могут отмечаться признаки пневмонии при рентгенографии грудной клетки, несмотря на наличие минимальных симптомов или их отсутствие.[621] Затемнение по типу матового стекла и перибронхиальное утолщение наиболее часто выявляли у детей младше 1 года.[622]
Нетипичные особенности КТ органов грудной клетки
К атипичным проявлениям относят расширение легочных сосудов, утолщение междолевых или внутридолевых перегородок, утолщение прилегающей плевры, воздушные бронхограммы, субплевральные линии, картина по типу «булыжной мостовой», искривление бронхов, бронхоэктазы, признак вакуумной ретракции и признак ореола. Также редко наблюдались выпот в плевральной полости, перикардиальный выпот, кавитации, пневмоторакс и медиастинальная лимфаденопатия.[617]
ВОЗ рекомендует визуализационные методы обследования органов грудной клетки в следующих обстоятельствах:[607]
Симптоматические пациенты с подозреваемым COVID-19, когда ПЦР-ОТ недоступна, результаты анализов ПЦР-ОТ задерживаются или начальный анализ с помощью ПЦР-ОТ отрицательный, но клиническое подозрение на COVID-19 высокое (для диагностики)
Пациенты с подозреваемым или подтвержденным случаем COVID-19, которые на данный момент не госпитализированы и имеют легкие симптомы (для принятия решения о госпитализации либо прекращения пребывания дома)
Пациенты с подозреваемым или подтвержденным COVID-19, которые на данный момент не госпитализированы и имеют тяжелые симптомы или симптомы средней тяжести (с целью помочь в принятии решения о госпитализации в обычную палату или госпитализации в отделение интенсивной терапии)
Пациенты с подозреваемым или подтвержденным COVID-19, которые на данный момент госпитализированы и имеют симптомы средней тяжести или тяжелые (чтобы проинформировать терапевтическое ведения).
УЗИ легких
В некоторых центрах в качестве альтернативы рентгенографии ОГК и КТ органов грудной клетки используют УЗИ легких. Хотя доказательства его диагностической точности имеют очень низкую достоверность, оно может быть полезным в качестве дополнительного либо альтернативного метода визуализации.[607]
Ультразвуковое исследование обладает чувствительностью и не обладает специфичностью в отношении диагностики COVID‐19. Совокупные результаты показали, что на основании ультразвукового исследования легких инфекция COVID-19 была правильно диагностирована у 86,4% людей, у которых было это заболевание. Впрочем, это исследование привело к ошибочному диагностированию COVID‐19 у 45% людей, у которых заболевания не было. Таким образом, ультразвуковое исследование может быть полезнее для исключения инфекции COVID‐19, чем для ее дифференцирования от других причин заболеваний дыхательных путей.[606]
Чаще всего при COVID-19 выявляют В-линии (сливающиеся или разделенные, обычно не менее 3-х) и плевральные патологии с двусторонним распространением. К другим признакам относятся уплотнения, плевральный выпот, воздушная бронхограмма и пневмоторакс.[623] Хотя эти признаки не являются специфическими для COVID-19, в контексте характерной клинической картины они могут повышать вероятность заболевания.
Оно имеет преимущества в плане портативности, возможности выполнения у постели больного, снижении контакта с медицинскими работниками, простой процедуры стерилизации, отсутствии радиации и возможности повторного исследования при наблюдении. Также в случае ограниченных ресурсов метод может быть более доступным. Однако оно также имеет и ограничения (например, невозможность различить хронические поражения), поэтому могут потребоваться другие способы визуализации. У беременных женщин и детей могут применять ультразвук.[624][625][626]
Возможная значимость ультразвука охватывает: снижение внутрибольничной передачи; наблюдение за прогрессом пациентов; также его роль возможна в подгруппах, которые уязвимы, но не подходят для КТ (например, беременные женщины).[627] УЗИ легких может иметь значение для определения прогноза.[628]
BSTI: lung ultrasound (LUS) for COVID-19 patients in critical care areas Opens in new window
П етлевая изотермическая амплификация с обратной транскрипцией
Петлевая изотермическая амплификация с обратной транскрипцией (RT-LAMP) является новым тестом для определения вирусной РНК SARS-CoV-2. Хотя тесты просты и быстры, есть мало доказательных данных для их использования. Тесты на SARS-CoV-2 разработаны и проходят экспертизу.[629][630][631]
Петлевая изотермическая амплификация, совмещенная с обратной транскрипцией, является надежным анализом, сравнимым с ПЦР-ОТ, особенно при средней и высокой вирусной нагрузке (то есть, пороге цикла <35), особенно в условиях ограниченных ресурсов.[632] Чувствительность составляет 95,5%, а специфичность – 99,5%.[633]
CRISPR-диагностика
Для определения РНК вируса SARS-CoV-2 разработаны диагностические методы на основе кластерных коротких палиндромных повторов, разделенных регулярными промежутками (CRISPR). Эти простые молекулярные тесты с высокой производительностью имеют преимущество предоставления результатов менее чем за 1 час, могут быть использованы с различными образцами и характеризуются высокой специфичностью/чувствительностью (аналогично ПЦР-ОТ).[634][635][636]
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США предоставило разрешение на экстренное использование различных тестов на основе CRISPR.
Анализаторы состава выдыхаемого воздуха
Анализ выдыхаемого воздуха обладает потенциалом в диагностике COVID-19 путем определения летучих органических соединений в выдыхаемом воздухе.[637]
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) выдало ускоренное разрешение на использование первого диагностического теста на COVID-19, который выявляет химические соединения в образцах выдыхаемого воздуха, связанные с инфекцией SARS-CoV-2. Тест показал чувствительность 91,2% и специфичность 99,3% в одном спонсируемом компанией исследовании 2409 участников, включая людей с симптомами и без них.[638] Однако в настоящее время тест имеет множество ограничений (например, размер прибора, количество образцов, которые можно обработать, отсутствие доказательств в пользу этого метода диагностики, наличие других заболеваний или же употребление продуктов питания/напитков, которые могут повлиять на результат, результат теста является предположительным и требует подтверждения); требуются дополнительные исследования.
выделение вируса
Изоляция вируса в качестве рутинной диагностической процедуры не рекомендована. Для выполнения всех процедур, предполагающих выделение вируса в культуре клеток, необходим подготовленный персонал и помещение с 3-м уровнем биологической безопасности (BSL-3).[508]
Кальпротектин
Кальпротектин – это новый биомаркер, который представляет интерес. Уровни кальпротектина часто повышаются после инфекции либо травмы, а также при воспалительном заболевании. Было продемонстрировано, что уровни кальпротектина в сыворотке/фекалиях значительно повышены у пациентов с COVID-19 при тяжелом течении заболевания, и это может иметь прогностическое значение.[639][640]
Best Practice опубликовала отдельную тему по лечению сопутствующей патологии в контексте COVID-19.
O uso deste conteúdo está sujeito ao nosso aviso legal