A doença do Ebola é uma doença de notificação compulsória. A definição de caso é muito ampla e inclui uma longa lista de possíveis diagnósticos diferenciais.
A avaliação inicial de um paciente com suspeita de doença do Ebola depende de dois fatores principais:
Risco epidemiológico (por exemplo, morar, trabalhar ou viajar para uma área endêmica nos últimos 21 dias); e
Presença ou história de febre nas últimas 24 horas.
Prevenção e controle de infecção
A prevenção e o controle de infecções (PCI) é uma preocupação imediata, devendo-se seguir os protocolos locais. O risco de infecção deve ser avaliado. Depois de se determinar que o paciente pode estar infectado, o médico precisa determinar o grau de infectividade do paciente no momento. Por exemplo, a ausência de vômitos/diarreia reduz o risco; no entanto, a diarreia não controlada aumenta muito o risco de transmissão.
A identificação de que um paciente sintomático pode estar em risco de infecção exige procedimentos de isolamento de precaução e o uso de equipamento de proteção individual (EPI) até que a infecção seja confirmada ou descartada. É extremamente importante minimizar o risco de transmissão durante a investigação diagnóstica do paciente.[93]Fletcher TE, Brooks TJ, Beeching NJ. Ebola and other viral haemorrhagic fevers. BMJ. 2014 Aug 11;349:g5079.
https://www.bmj.com/content/349/bmj.g5079
http://www.ncbi.nlm.nih.gov/pubmed/25113010?tool=bestpractice.com
A Organização Mundial da Saúde (OMS) recomenda os seguintes princípios de PCI nos serviços de saúde.[94]World Health Organization. Infection prevention and control guideline for Ebola and Marburg disease. Aug 2023 [internet publication].
https://www.who.int/publications/i/item/WHO-WPE-CRS-HCR-2023.1
Uma abordagem de PCI em "círculos de isolamento" é recomendada nas unidades de saúde e comunidades durante o manejo dos casos
Em áreas geográficas onde o vírus circula, todas as pessoas devem ser rastreadas no primeiro ponto de contato com uma unidade de saúde, utilizando uma técnica sem contato, para permitir o reconhecimento precoce dos casos suspeitados.
Todos os casos suspeitados devem ser triados para se determinar a gravidade da doença e identificar os pacientes que necessitarem de cuidados imediatos.
Os pacientes com suspeita ou confirmação de infecção devem ser isolados, preferencialmente em um quarto individual.
A interação com familiares e visitantes deve ser incentivada para promover o bem-estar, evitando-se, ao mesmo tempo, o contato direto com outras pessoas.
A higiene das mãos deve ser realizada com álcool em gel para esfregar as mãos ou sabão e água corrente, utilizando-se a técnica correta.
Devem ser usados EPI apropriados quando em contato com um caso suspeitado ou confirmado.
As membranas mucosas dos olhos, boca e nariz devem estar completamente cobertas. Deve-se usar um protetor facial ou óculos de proteção (sob a cobertura da cabeça e do pescoço). São recomendadas máscaras cirúrgicas ou médicas resistentes a fluidos e com design estruturado (para que não se retraiam contra a boca). Um respirador de partículas resistente a fluidos deve ser usado durante os procedimentos geradores de aerossóis.
Luvas e uma bata descartável (ou macacão) e avental de tecido que tiver sido testado para resistência à penetração de fluidos corporais ou patógenos sanguíneos devem ser usados. As luvas nitrílicas são preferíveis às luvas de látex.
Os requisitos específicos de EPI dependem do nível de contato com o paciente (ou seja, contato indireto, como rastreamento e triagem versus contato direto de um caso). O EPI não é necessário durante atividades de rastreamento em que se puder assegurar uma distância de pelo menos 1 metro e uma abordagem sem contato ser seguida de maneira estrita.
As superfícies devem ser desinfectadas (usando-se o método de esfrega) nos serviços e ambientes que fornecerem assistência a pacientes com infecção suspeitada ou confirmada.
Todos os resíduos gerados pelos cuidados a um paciente com infecção suspeitada ou confirmada devem ser tratados como resíduos infecciosos.
Os profissionais da saúde com exposição ocupacional devem ser imediatamente avaliados em relação ao risco de exposição e tratados de maneira adequada.
Orientações mais detalhadas sobre prevenção e controle de infecções são disponibilizadas pela OMS:
[Figure caption and citation for the preceding image starts]: Principais medidas de controle e prevenção de infecções da diretriz da Organização Mundial da Saúde (OMS) para o EbolaWillet V et al. BMJ 2024; 384 :p2811 doi:10.1136/bmj.p2811; usado com permissão [Citation ends].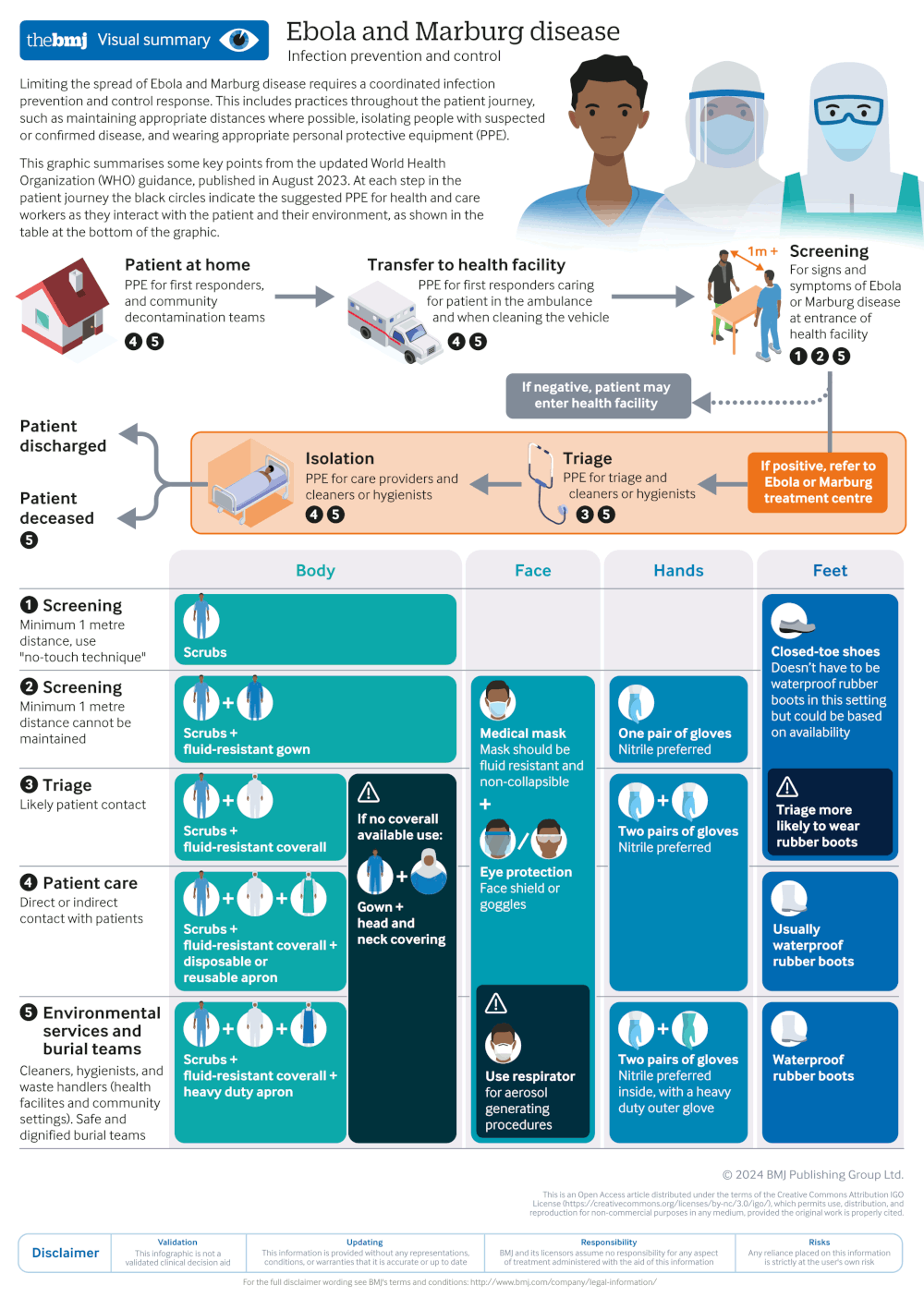
Também são disponibilizadas orientações pelo CDC:
História
Uma anamnese detalhada ajuda a esclarecer o nível de risco de infecção, além de avaliar a possibilidade de outras causas de uma síndrome febril aguda.
Pessoas que moram ou trabalham em áreas endêmicas (por exemplo, África Ocidental, República Democrática do Congo) estão em alto risco de infecção. No entanto, chegar recentemente de áreas endêmicas também é um fator de risco importante.
A maioria dos pacientes com suspeita de infecção em países desenvolvidos será de pessoas retornando de viagem e profissionais da saúde que tenham tratado pacientes durante surtos. Portanto, um histórico de viagens recentes é extremamente importante. O histórico de chegada recente de uma área endêmica é significativo. O conhecimento atualizado das localizações geográficas de epidemia ativa ajuda a esclarecer o risco epidemiológico do paciente.
Além dos profissionais da saúde, outras ocupações de alto risco incluem aquelas em que as pessoas trabalham com primatas ou morcegos originários de áreas endêmicas ou com amostras clínicas de alto risco.
Como a malária ainda é a causa mais comum de doença febril em pessoas retornando de viagem da África Ocidental, a presença de fatores de risco para contrair malária deve ser avaliada (por exemplo, morar, trabalhar ou viajar para uma área endêmica; quimioprofilaxia inadequada ou ausente; não uso de inseticidas ou mosquiteiros).[95]Mendelson M, Han PV, Vincent P, et al. Regional variation in travel-related illness acquired in Africa, March 1997-May 2011. Emerg Infect Dis. 2014 Apr;20(4):532-41.
https://wwwnc.cdc.gov/eid/article/20/4/13-1128_article
http://www.ncbi.nlm.nih.gov/pubmed/24655358?tool=bestpractice.com
No entanto, como a coinfecção com malária foi observada em até 5% dos pacientes na África Ocidental durante o surto de 2014, a possibilidade de infecção dupla deve ser considerada em todos os pacientes.[96]Hunt L, Gupta-Wright A, Simms V, et al. Clinical presentation, biochemical, and haematological parameters and their association with outcome in patients with Ebola virus disease: an observational cohort study. Lancet Infect Dis. 2015 Nov;15(11):1292-9.
http://www.ncbi.nlm.nih.gov/pubmed/26271406?tool=bestpractice.com
Risco de exposição
Contatos de pacientes infectados (incluindo profissionais da saúde e contactantes domiciliares) estão em risco de infecção se tiverem sido expostos a fluidos corporais do paciente infectado sem usar equipamento de proteção adequado. O período de incubação após a infecção é de 2-21 dias.[3]World Health Organization. Ebola virus disease fact sheet. Apr 2023 [internet publication].
https://www.who.int/news-room/fact-sheets/detail/ebola-virus-disease
Os períodos de incubação podem ser menores nas crianças.[76]WHO Ebola Response Team. Ebola virus disease among children in West Africa. N Engl J Med. 2015 Mar 26;372(13):1274-7.
https://www.nejm.org/doi/full/10.1056/NEJMc1415318
http://www.ncbi.nlm.nih.gov/pubmed/25806936?tool=bestpractice.com
Interações rápidas, como caminhar ao lado de uma pessoa ou levá-la a um hospital, não constituem contato próximo.
Um contato é definido pela OMS como alguém que:[97]World Health Organization. Case definition recommendations for Ebola or Marburg virus diseases. August 2014 [internet publication].
https://apps.who.int/iris/handle/10665/146397
Dormiu na mesma residência de um paciente
Teve contato físico direto com o paciente durante a doença ou no funeral
Tocou os fluidos corporais do paciente ou roupas/lençóis durante a doença
Foi amamentado pelo paciente (bebês).
Definições de caso
As definições de caso divergem a depender da organização. Abaixo estão links para definições de caso pela OMS e pelo CDC:
Sintomas
Os pacientes não são considerados infecciosos até que desenvolvam os sintomas. A apresentação inicial é inespecífica, o que dificulta o diagnóstico clínico precoce; no entanto, os sintomas típicos incluem:[98]Centers for Disease Control and Prevention. Ebola virus disease fact sheet. May 2024 [internet publication].
https://www.cdc.gov/ebola/hcp/communication-resources/ebola-virus-disease-factsheet.html
[99]Centers for Disease Control and Prevention. Clinical signs of Ebola disease. Jan 2025 [internet publication].
https://www.cdc.gov/ebola/hcp/clinical-signs/index.html
Os sintomas mais comuns relatados à admissão durante o surto de 2014 foram: febre (76%), fadiga (71%), anorexia (64%), cefaleia (56%), diarreia (51%), vômitos (50%), mialgia/artralgia (48%), dor abdominal (40%), faringite (29%) e conjuntivite (27%). Outros sintomas menos comuns incluíram dificuldade de deglutição (22%), dificuldade para respirar (18%), soluço (13%), sinais hemorrágicos (11%), confusão (9%) e erupção cutânea (3%).[100]Rojek AM, Salam A, Ragotte RJ, et al. A systematic review and meta-analysis of patient data from the West Africa (2013-16) Ebola virus disease epidemic. Clin Microbiol Infect. 2019 Nov;25(11):1307-14.
https://www.doi.org/10.1016/j.cmi.2019.06.032
http://www.ncbi.nlm.nih.gov/pubmed/31284032?tool=bestpractice.com
Três fases da doença foram tipicamente reconhecidas, começando com febre inespecífica, cefaleia e mialgia por poucos dias, seguidos por uma fase gastrointestinal durante a qual a diarreia, os vômitos, os sintomas abdominais e a desidratação são proeminentes.[64]Sharma N, Cappell MS. Gastrointestinal and hepatic manifestations of Ebola virus infection. Dig Dis Sci. 2015 Sep;60(9):2590-603.
http://www.ncbi.nlm.nih.gov/pubmed/25972150?tool=bestpractice.com
Na segunda semana, o paciente pode tanto se recuperar como deteriorar com uma terceira fase da doença, que inclui desmaio, manifestações neurológicas e sangramento. Essa fase é geralmente fatal.[18]WHO Ebola Response Team. Ebola virus disease in West Africa: the first 9 months of the epidemic and forward projections. N Engl J Med. 2014 Oct 16;371(16):1481-95.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411100#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25244186?tool=bestpractice.com
Dados do surto de 2014 indicam que as crianças são relativamente poupadas; no entanto, isso pode ser confundido por uma alta taxa de fatalidade, antes de ser registrado como um caso, ou pelo viés de taxas elevadas nos profissionais de saúde.[101]Glynn JR. Age-specific incidence of Ebola virus disease. Lancet. 2015 Aug 1;386(9992):432.
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(15)61446-5/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/26251391?tool=bestpractice.com
As crianças apresentam sintomas semelhantes aos de adultos; no entanto, em surtos anteriores, há relatos de que crianças mais jovens apresentaram mais sintomas respiratórios (por exemplo, tosse, dispneia) e gastrointestinais, porém menos sangramento e sinais neurológicos em comparação aos adultos.[102]Mupere E, Kaducu OF, Yoti Z. Ebola haemorrhagic fever among hospitalised children and adolescents in northern Uganda: epidemiologic and clinical observations. Afr Health Sci. 2001 Dec;1(2):60-5.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2141551
http://www.ncbi.nlm.nih.gov/pubmed/12789118?tool=bestpractice.com
Os dados eram escassos para esse grupo de pacientes no surto de 2014.[102]Mupere E, Kaducu OF, Yoti Z. Ebola haemorrhagic fever among hospitalised children and adolescents in northern Uganda: epidemiologic and clinical observations. Afr Health Sci. 2001 Dec;1(2):60-5.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2141551
http://www.ncbi.nlm.nih.gov/pubmed/12789118?tool=bestpractice.com
[103]Peacock G, Uyeki TM, Rasmussen SA. Ebola virus disease and children: what pediatric health care professionals need to know. JAMA Pediatr. 2014 Dec;168(12):1087-8.
https://jamanetwork.com/journals/jamapediatrics/fullarticle/1918461
http://www.ncbi.nlm.nih.gov/pubmed/25325785?tool=bestpractice.com
Um estudo de coorte pediátrico realizado em Serra Leoa descreveu sintomas em 282 pacientes e constatou que vômitos (60%), dor abdominal (59%), diarreia (45%) e conjuntivite (38%) eram comuns, enquanto soluços (5%) e sangramento (2%) eram raros.[104]Fitzgerald F, Naveed A, Wing K, et al. Ebola virus disease in children, Sierra Leone, 2014-2015. Emerg Infect Dis. 2016 Oct;22(10):1769-77.
https://wwwnc.cdc.gov/eid/article/22/10/16-0579_article
http://www.ncbi.nlm.nih.gov/pubmed/27649367?tool=bestpractice.com
Outro estudo realizado em Serra Leoa constatou que fraqueza, febre e sofrimento estavam presentes em mais de 63% das crianças, e perda de apetite, diarreia e tosse estavam presentes em mais de 50%. Aproximadamente 25% dessas crianças não apresentava febre no momento da internação.[105]Shah T, Greig J, van der Plas LM, et al. Inpatient signs and symptoms and factors associated with death in children aged 5 years and younger admitted to two Ebola management centres in Sierra Leone, 2014: a retrospective cohort study. Lancet Glob Health. 2016 Jul;4(7):e495-501.
https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(16)30097-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/27340004?tool=bestpractice.com
De maneira anedótica, crianças com menos de 4 anos de idade se apresentam a princípio com sintomas mais sutis antes de desenvolver febre, com o diagnóstico sendo feito em momento posterior geralmente no decorrer da doença.
Exame físico
Um exame físico completo deve ser realizado com o objetivo de descartar um foco de sepse enquanto se busca por sinais de febre hemorrágica viral (por exemplo, hiperemia conjuntival, erupção cutânea purpúrea ou outros sinais de sangramento).
Os sinais vitais devem ser verificados:
Febre: sintoma manifesto em até 90% dos pacientes, sua presença é suficiente para levantar suspeita de infecção no contexto epidemiológico adequado.[18]WHO Ebola Response Team. Ebola virus disease in West Africa: the first 9 months of the epidemic and forward projections. N Engl J Med. 2014 Oct 16;371(16):1481-95.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411100#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25244186?tool=bestpractice.com
[22]Schieffelin JS, Shaffer JG, Goba A, et al; KGH Lassa Fever Program; Viral Hemorrhagic Fever Consortium; WHO Clinical Response Team. Clinical illness and outcomes in patients with Ebola in Sierra Leone. N Engl J Med. 2014 Nov 27;371(22):2092-100.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411680#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25353969?tool=bestpractice.com
[106]Dananché C, Bénet T, Vanhems P. Ebola: fever definitions might delay detection in non-epidemic areas. Lancet. 2014 Dec;168(12):1087-8.
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(14)61787-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/25455239?tool=bestpractice.com
Embora a febre seja um sintoma manifesto importante, uma temperatura normal à apresentação é comum. Grandes variações na temperatura corporal podem ser observadas durante a evolução da doença, principalmente nas crianças,com a ocorrência de normotermia ou hipotermia nos estágios mais tardios de uma infecção fatal.[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
[17]Bwaka MA, Bonnet MJ, Calain P, et al. Ebola hemorrhagic fever in Kikwit, Democratic Republic of the Congo: clinical observations in 103 patients. J Infect Dis. 1999 Feb;179 Suppl 1:S1-7.
https://jid.oxfordjournals.org/content/179/Supplement_1/S1.long
http://www.ncbi.nlm.nih.gov/pubmed/9988155?tool=bestpractice.com
[102]Mupere E, Kaducu OF, Yoti Z. Ebola haemorrhagic fever among hospitalised children and adolescents in northern Uganda: epidemiologic and clinical observations. Afr Health Sci. 2001 Dec;1(2):60-5.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2141551
http://www.ncbi.nlm.nih.gov/pubmed/12789118?tool=bestpractice.com
[105]Shah T, Greig J, van der Plas LM, et al. Inpatient signs and symptoms and factors associated with death in children aged 5 years and younger admitted to two Ebola management centres in Sierra Leone, 2014: a retrospective cohort study. Lancet Glob Health. 2016 Jul;4(7):e495-501.
https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(16)30097-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/27340004?tool=bestpractice.com
[107]Lado M, Howlett P. Ebola virus disease in children: towards a better clinical picture and improved management. Lancet Glob Health. 2016 Jul;4(7):e436-7.
https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(16)30111-5/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/27339995?tool=bestpractice.com
Alguns pacientes podem inicialmente apresentar febre baixa acompanhada de nenhum outro sintoma ou, alternativamente, a temperatura pode estar praticamente normal na primeira avaliação.[108]Lópaz MA, Amela C, Ordobas M, et al; Working group of Ebola outbreak investigation team of Madrid. First secondary case of Ebola outside Africa: epidemiological characteristics and contact monitoring, Spain, September to November 2014. Euro Surveill. 2015 Jan 8;20(1):21003.
https://www.eurosurveillance.org/ViewArticle.aspx?ArticleId=21003
O limiar de temperatura da febre difere segundo os países e as diretrizes, e o uso de um limiar de temperatura menor (por exemplo, ≥37.5°C) aumenta a sensibilidade na identificação de casos.[106]Dananché C, Bénet T, Vanhems P. Ebola: fever definitions might delay detection in non-epidemic areas. Lancet. 2014 Dec;168(12):1087-8.
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(14)61787-6/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/25455239?tool=bestpractice.com
[109]Lyon GM, Mehta AK, Varkey JB, et al; Emory Serious Communicable Diseases Unit. Clinical care of two patients with Ebola virus disease in the United States. N Engl J Med. 2014 Dec 18;371(25):2402-9.
https://www.nejm.org/doi/full/10.1056/NEJMoa1409838#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25390460?tool=bestpractice.com
A Organização Mundial da Saúde adota o limite de >38° C.[110]World Health Organization. Exit screening at airports, ports and land crossings: interim guidance for Ebola virus disease. November 2014 [internet publication].
https://apps.who.int/iris/bitstream/handle/10665/139691/WHO_EVD_Guidance_PoE_14.2_eng.pdf
No entanto, em uma grande coorte em Serra Leoa, <30% tiveram febre ≥38 °C na apresentação, embora uma história de febre tenha sido relatada por 89% dos pacientes.[22]Schieffelin JS, Shaffer JG, Goba A, et al; KGH Lassa Fever Program; Viral Hemorrhagic Fever Consortium; WHO Clinical Response Team. Clinical illness and outcomes in patients with Ebola in Sierra Leone. N Engl J Med. 2014 Nov 27;371(22):2092-100.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411680#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25353969?tool=bestpractice.com
Pressão arterial: a hipotensão é uma característica de doença pré-terminal e choque. Não está bem documentada em estudos de campo, em virtude da falta de equipamentos de medição em áreas endêmicas.[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
Contudo, o choque séptico com extravasamento vascular e insuficiência microcirculatória não parece ser um achado dominante.
Frequência de pulso: pode haver bradicardia nos estágios iniciais da doença; no entanto, pode-se observar taquicardia nos estágios mais tardios de infecções fatais.[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
Frequência respiratória: taquipneia, juntamente com taquicardia, se relaciona com uma infecção mais grave ou avançada e é mais provável que seja o resultado de uma compensação respiratória de acidose metabólica do que um envolvimento respiratório.[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
No entanto, foi descrito comprometimento respiratório.[111]Petrosillo N, Nicastri E, Lanini S, et al. Ebola virus disease complicated with viral interstitial pneumonia: a case report. BMC Infect Dis. 2015 Oct 16;15:432.
https://www.biomedcentral.com/1471-2334/15/432
http://www.ncbi.nlm.nih.gov/pubmed/26471197?tool=bestpractice.com
Outros achados podem incluir:[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
Exantema maculopapular: se desenvolve no início da evolução da doença. Frequentemente é descrito como não pruriginoso, eritematoso e maculopapular. Pode ter início de forma localizada e depois tornar-se difuso, generalizado e confluente. Alguns o descrevem como morbiliforme. Ele pode se tornar purpúreo ou petequial posteriormente no curso da infecção nos pacientes com coagulopatia.[23]Nkoghe D, Leroy EM, Toung-Mve M, et al. Cutaneous manifestations of filovirus infections. Int J Dermatol. 2012 Sep;51(9):1037-43.
http://www.ncbi.nlm.nih.gov/pubmed/22909355?tool=bestpractice.com
Pode ser difícil de distinguir em pacientes de pele escura.
Sangramento: manifestações hemorrágicas (por exemplo, epistaxe, sangramento gengival, hemoptise, facilidade para formação de hematomas, sangramento conjuntival, hematúria, exsudação de sítio de injeção ou punção venosa) estavam presentes em 30% a 36% dos pacientes infectados em surtos anteriores; no entanto, elas foram relatadas em um número menor de pacientes nos surtos mais recentes.[8]Barrette RW, Metwally SA, Rowland JM, et al. Discovery of swine as a host for the Reston ebolavirus. Science. 2009 Jul 10;325(5937):204-6.
https://science.sciencemag.org/content/325/5937/204.full
http://www.ncbi.nlm.nih.gov/pubmed/19590002?tool=bestpractice.com
[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
[17]Bwaka MA, Bonnet MJ, Calain P, et al. Ebola hemorrhagic fever in Kikwit, Democratic Republic of the Congo: clinical observations in 103 patients. J Infect Dis. 1999 Feb;179 Suppl 1:S1-7.
https://jid.oxfordjournals.org/content/179/Supplement_1/S1.long
http://www.ncbi.nlm.nih.gov/pubmed/9988155?tool=bestpractice.com
[18]WHO Ebola Response Team. Ebola virus disease in West Africa: the first 9 months of the epidemic and forward projections. N Engl J Med. 2014 Oct 16;371(16):1481-95.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411100#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25244186?tool=bestpractice.com
[19]Dallatomasinas S, Crestani R, Squire JS, et al. Ebola outbreak in rural West Africa: epidemiology, clinical features and outcomes. Trop Med Int Health. 2015 Apr;20(4):448-54.
http://www.ncbi.nlm.nih.gov/pubmed/25565430?tool=bestpractice.com
[20]Bah EI, Lamah MC, Fletcher T, et al. Clinical presentation of patients with Ebola virus disease in Conakry, Guinea. N Engl J Med. 2015 Jan 1;372(1):40-7.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411249#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25372658?tool=bestpractice.com
[21]Chertow DS, Kleine C, Edwards JK, et al. Ebola virus disease in West Africa - clinical manifestations and management. N Engl J Med. 2014 Nov 27;371(22):2054-7.
https://www.nejm.org/doi/full/10.1056/NEJMp1413084
http://www.ncbi.nlm.nih.gov/pubmed/25372854?tool=bestpractice.com
[22]Schieffelin JS, Shaffer JG, Goba A, et al; KGH Lassa Fever Program; Viral Hemorrhagic Fever Consortium; WHO Clinical Response Team. Clinical illness and outcomes in patients with Ebola in Sierra Leone. N Engl J Med. 2014 Nov 27;371(22):2092-100.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411680#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25353969?tool=bestpractice.com
Ele é menos comum nas crianças.[104]Fitzgerald F, Naveed A, Wing K, et al. Ebola virus disease in children, Sierra Leone, 2014-2015. Emerg Infect Dis. 2016 Oct;22(10):1769-77.
https://wwwnc.cdc.gov/eid/article/22/10/16-0579_article
http://www.ncbi.nlm.nih.gov/pubmed/27649367?tool=bestpractice.com
Soluços: um sinal de infecção avançada, geralmente observado nos últimos 2 a 3 dias nas infecções fatais. São menos comuns em crianças.[104]Fitzgerald F, Naveed A, Wing K, et al. Ebola virus disease in children, Sierra Leone, 2014-2015. Emerg Infect Dis. 2016 Oct;22(10):1769-77.
https://wwwnc.cdc.gov/eid/article/22/10/16-0579_article
http://www.ncbi.nlm.nih.gov/pubmed/27649367?tool=bestpractice.com
[105]Shah T, Greig J, van der Plas LM, et al. Inpatient signs and symptoms and factors associated with death in children aged 5 years and younger admitted to two Ebola management centres in Sierra Leone, 2014: a retrospective cohort study. Lancet Glob Health. 2016 Jul;4(7):e495-501.
https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(16)30097-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/27340004?tool=bestpractice.com
Hepatomegalia: há relatos de hepatomegalia com sensibilidade à palpação com a borda do fígado palpável abaixo da caixa torácica, mas isso é incomum.
Linfadenopatia: há relatos de linfonodos aumentados, mas são incomuns.
Sinais neurológicos: consciência deprimida, encefalopatia e convulsões são raras, mas a presença de tais sintomas indica infecção avançada. A confusão mental pode ser multifatorial em crianças e está associada a um prognóstico desfavorável.[105]Shah T, Greig J, van der Plas LM, et al. Inpatient signs and symptoms and factors associated with death in children aged 5 years and younger admitted to two Ebola management centres in Sierra Leone, 2014: a retrospective cohort study. Lancet Glob Health. 2016 Jul;4(7):e495-501.
https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(16)30097-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/27340004?tool=bestpractice.com
[107]Lado M, Howlett P. Ebola virus disease in children: towards a better clinical picture and improved management. Lancet Glob Health. 2016 Jul;4(7):e436-7.
https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(16)30111-5/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/27339995?tool=bestpractice.com
Investigações iniciais
Todos os indivíduos que atendem à definição de caso da doença do Ebola devem ser testados. A testagem diagnóstica não é recomendada para os indivíduos ou contatos assintomáticos, pois a probabilidade de detecção de RNA é muito baixa antes do início dos sintomas.[112]World Health Organization. Diagnostic testing for Ebola and Marburg virus diseases: interim guidance, 20 December 2024. Jan 2025 [internet publication].
https://www.who.int/publications/i/item/B09221
Consulte Critérios para as definições de casos.
O tipo de amostra recomendado para testagem é sangue total ou plasma. Não se recomenda o uso de swabs orais ou bucais em pacientes vivos.[112]World Health Organization. Diagnostic testing for Ebola and Marburg virus diseases: interim guidance, 20 December 2024. Jan 2025 [internet publication].
https://www.who.int/publications/i/item/B09221
Todas as amostras devem ser coletadas de acordo com protocolos rigorosos. A OMS e o CDC publicaram orientações sobre isso:
O teste de amplificação de ácido nucleico é recomendado para confirmação do diagnóstico.
O principal teste confirmatório é uma reação em cadeia da polimerase via transcriptase reversa (RT-PCR) positiva para um Orthoebolavirus.[112]World Health Organization. Diagnostic testing for Ebola and Marburg virus diseases: interim guidance, 20 December 2024. Jan 2025 [internet publication].
https://www.who.int/publications/i/item/B09221
Este teste deve ser solicitado para todos os pacientes com suspeita de infecção enquanto o paciente estiver em isolamento. Ele tem a vantagem de disponibilizar o resultado de 24 a 48 horas antes do ensaio de imunoadsorção enzimática (ELISA). Diversos kits comerciais diferentes para reação em cadeia da polimerase estão disponíveis com sensibilidade, especificidade e limites de detecção variados.[113]Cherpillod P, Schibler M, Vieille G, et al. Ebola virus disease diagnosis by real-time RT-PCR: a comparative study of 11 different procedures. J Clin Virol. 2016 Apr;77:9-14.
https://www.journalofclinicalvirology.com/article/S1386-6532(16)00040-8/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/26874083?tool=bestpractice.com
Em um cenário ocidental, o exame pode estar disponível apenas em laboratórios regionais ou nacionais que apresentam instalações de categoria 4.[7]Feldmann H, Geisbert TW. Ebola haemorrhagic fever. Lancet. 2011 Mar 5;377(9768):849-62.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3406178
http://www.ncbi.nlm.nih.gov/pubmed/21084112?tool=bestpractice.com
Nas áreas epidêmicas e em alguns países, laboratórios de categoria 4 estão estabelecidos localmente e os resultados ficam disponíveis 4 horas após a chegada da amostra.
O RNA viral pode ser detectado no sangue do paciente através da RT-PCR a partir do dia 3 até os dias 6 a 17 após o início dos sintomas. Um resultado positivo para reação em cadeia da polimerase significa que o paciente possivelmente está infectado, principalmente se ele tiver diarreia ativa, vômitos ou sangramento. Se o teste for negativo e o sangue tiver sido coletado menos de 72 horas após o início dos sintomas, o teste deverá ser repetido com o sangue coletado mais de 72 horas após o início dos sintomas, pois a carga viral é baixa e pode ser indetectável no início da evolução da doença. Eventuais testes negativos devem ser repetidos para se descartar um diagnóstico fortemente suspeitado (ou confirmar a resolução da infecção).[112]World Health Organization. Diagnostic testing for Ebola and Marburg virus diseases: interim guidance, 20 December 2024. Jan 2025 [internet publication].
https://www.who.int/publications/i/item/B09221
Uma carga viral mais alta está relacionada a desfechos adversos ou mortalidade elevada.[20]Bah EI, Lamah MC, Fletcher T, et al. Clinical presentation of patients with Ebola virus disease in Conakry, Guinea. N Engl J Med. 2015 Jan 1;372(1):40-7.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411249#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25372658?tool=bestpractice.com
[21]Chertow DS, Kleine C, Edwards JK, et al. Ebola virus disease in West Africa - clinical manifestations and management. N Engl J Med. 2014 Nov 27;371(22):2054-7.
https://www.nejm.org/doi/full/10.1056/NEJMp1413084
http://www.ncbi.nlm.nih.gov/pubmed/25372854?tool=bestpractice.com
[22]Schieffelin JS, Shaffer JG, Goba A, et al; KGH Lassa Fever Program; Viral Hemorrhagic Fever Consortium; WHO Clinical Response Team. Clinical illness and outcomes in patients with Ebola in Sierra Leone. N Engl J Med. 2014 Nov 27;371(22):2092-100.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411680#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25353969?tool=bestpractice.com
[71]Sanchez A, Lukwiya M, Bausch D, et al. Analysis of human peripheral blood samples from fatal and nonfatal cases of Ebola (Sudan) hemorrhagic fever: cellular responses, virus load, and nitric oxide levels. J Virol. 2004 Oct;78(19):10370-7.
https://jvi.asm.org/content/78/19/10370.full
http://www.ncbi.nlm.nih.gov/pubmed/15367603?tool=bestpractice.com
[96]Hunt L, Gupta-Wright A, Simms V, et al. Clinical presentation, biochemical, and haematological parameters and their association with outcome in patients with Ebola virus disease: an observational cohort study. Lancet Infect Dis. 2015 Nov;15(11):1292-9.
http://www.ncbi.nlm.nih.gov/pubmed/26271406?tool=bestpractice.com
[114]Towner JS, Rollin PE, Bausch DG, et al. Rapid diagnosis of Ebola hemorrhagic fever by reverse transcription-PCR in an outbreak setting and assessment of patient viral load as a predictor of outcome. J Virol. 2004 Apr;78(8):4330-41.
https://jvi.asm.org/content/78/8/4330.full
http://www.ncbi.nlm.nih.gov/pubmed/15047846?tool=bestpractice.com
A opção de realizar o teste para infecção depende da história do paciente e do risco de infecção de acordo com o algoritmo abaixo.
[Figure caption and citation for the preceding image starts]: Conduta diagnóstica para a investigação de suspeita de doença do EbolaProduzido pelo BMJ Evidence Centre [Citation ends].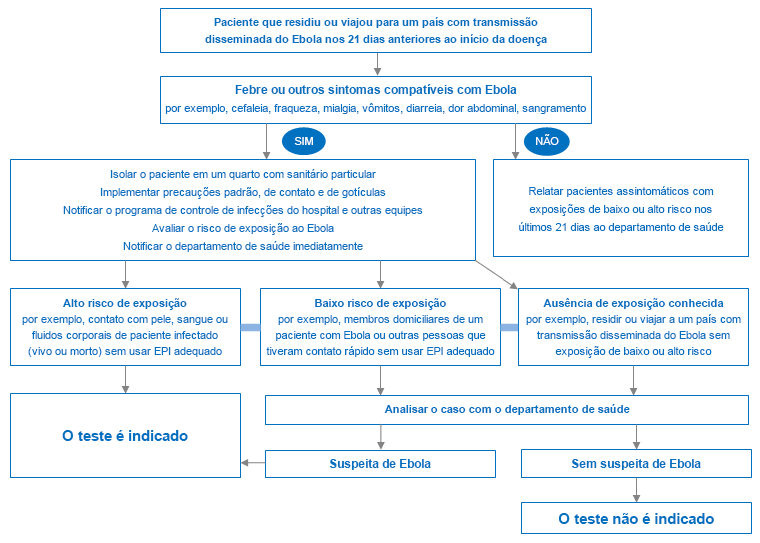
A testagem é recomendada tanto para o diagnóstico de indivíduos que atendam à definição de caso suspeito quanto antes de se dar alta de um centro de tratamento a um caso confirmado (dois testes negativos de amostras de sangue coletadas com pelo menos 48 horas de intervalo).[112]World Health Organization. Diagnostic testing for Ebola and Marburg virus diseases: interim guidance, 20 December 2024. Jan 2025 [internet publication].
https://www.who.int/publications/i/item/B09221
A malária ainda é a causa mais comum de febre em pessoas que moram/trabalham em áreas endêmicas ou viajantes que retornam dessas áreas, e deve ser descartada.[115]Boggild AK, Esposito DH, Kozarsky PE, et al. Differential diagnosis of illness in travelers arriving from Sierra Leone, Liberia, or Guinea: a cross-sectional study from the GeoSentinel Surveillance Network. Ann Intern Med. 2015 Jun 2;162(11):757-64.
http://www.ncbi.nlm.nih.gov/pubmed/25961811?tool=bestpractice.com
[116]Centers for Disease Control and Prevention. Guidance for malaria diagnosis in patients with suspected orthoebolavirus or orthomarburgvirus infection in the United States. Sep 2024 [internet publication].
https://www.cdc.gov/dpdx/malaria/malaria_ebola.html
Como a coinfecção com malária foi observada em até 5% dos pacientes na África Ocidental durante o surto de 2014, a possibilidade de infecção dupla deve ser considerada em todos os pacientes.[96]Hunt L, Gupta-Wright A, Simms V, et al. Clinical presentation, biochemical, and haematological parameters and their association with outcome in patients with Ebola virus disease: an observational cohort study. Lancet Infect Dis. 2015 Nov;15(11):1292-9.
http://www.ncbi.nlm.nih.gov/pubmed/26271406?tool=bestpractice.com
No caso de um teste diagnóstico rápido positivo para malária, a infecção deve ser tratada tendo-se em mente o risco de o paciente adquirir a doença do Ebola e a possibilidade de uma infecção dupla. A doença do Ebola deve ser considerada em um paciente que não responder à terapia antimalárica.
Recomenda-se que testes de confirmação para doença do Ebola adequados sejam realizados antes ou em conjunto com exames de diferenciação para outras afecções suspeitas se houver suspeita de doença do Ebola.
Outras investigações
Tradicionalmente, nenhuma outra investigação além do rastreamento para malária e RT-PCR foi recomendada em virtude do receio de colocar os profissionais do laboratório em risco. No entanto, hoje sabe-se que outras investigações podem ser realizadas com segurança de acordo com as diretrizes recomendadas, desde que o laboratório seja informado da amostra com antecedência e o sangue seja embalado corretamente e retido no final no caso de RT-PCR positiva. Os protocolos locais devem ser claros quanto ao transporte de amostras para os laboratórios locais e de referência, bem como ao manuseio seguro após o recebimento no laboratório local.
As investigações a seguir agregam informações importantes à investigação e ajudam a orientar o manejo adicional, devendo ser solicitadas se possível. Se as investigações forem limitadas devido a localização geográfica ou instalações disponíveis, os testes mais importantes incluem função renal, eletrólitos séricos e lactato sanguíneo (se disponível).
Função renal e eletrólitos séricos:
Creatinina sérica ou ureia elevada e valores anormais nos níveis de eletrólitos podem indicar lesão renal aguda. Isso pode ser observado no final da primeira semana de infecção.[117]McElroy AK, Erickson BR, Flietstra TD, et al. Biomarker correlates of survival in pediatric patients with ebola virus disease. Emerg Infect Dis. 2014 Oct;20(10):1683-90.
https://wwwnc.cdc.gov/eid/article/20/10/14-0430_article
http://www.ncbi.nlm.nih.gov/pubmed/25279581?tool=bestpractice.com
Hipocalemia ou hipercalemia, como resultado de vômitos e diarreia ou lesão renal aguda, foi observada em aproximadamente 33% dos casos no surto de 2014.[96]Hunt L, Gupta-Wright A, Simms V, et al. Clinical presentation, biochemical, and haematological parameters and their association with outcome in patients with Ebola virus disease: an observational cohort study. Lancet Infect Dis. 2015 Nov;15(11):1292-9.
http://www.ncbi.nlm.nih.gov/pubmed/26271406?tool=bestpractice.com
A hipocalcemia foi associada à infecção com desfecho fatal. Hematúria e proteinúria também podem ser observadas em casos graves da doença. Oligúria que não responde à ressuscitação fluídica é um sinal prognóstico desfavorável.[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
Lactato sanguíneo:
O nível elevado de lactato é um marcador de hipoperfusão tecidual e um indicador de choque. É útil em pacientes agudamente doentes com sinais de sepse para identificar o grau de hipoperfusão sistêmica e para orientar a ressuscitação fluídica.[118]Fowler RA, Fletcher T, Fischer WA 2nd, et al. Caring for critically ill patients with Ebola virus disease. Perspectives from West Africa. Am J Respir Crit Care Med. 2014 Oct 1;190(7):733-7.
https://www.atsjournals.org/doi/full/10.1164/rccm.201408-1514CP#.VEe1OvldWnA
http://www.ncbi.nlm.nih.gov/pubmed/25166884?tool=bestpractice.com
Lactato elevado foi um indicador de sepse Gram-negativa no dia 15 em um paciente tratado na Alemanha.[46]Kreuels B, Wichmann D, Emmerich P, et al. A case of severe Ebola virus infection complicated by gram-negative septicemia. N Engl J Med. 2014 Dec 18;371(25):2394-401.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411677#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25337633?tool=bestpractice.com
Gasometria arterial:
O pH sanguíneo arterial ou venoso e o bicarbonato são úteis em pacientes agudamente doentes com sinais de sepse para identificar o grau de hipoperfusão sistêmica e orientar a ressuscitação fluídica.[118]Fowler RA, Fletcher T, Fischer WA 2nd, et al. Caring for critically ill patients with Ebola virus disease. Perspectives from West Africa. Am J Respir Crit Care Med. 2014 Oct 1;190(7):733-7.
https://www.atsjournals.org/doi/full/10.1164/rccm.201408-1514CP#.VEe1OvldWnA
http://www.ncbi.nlm.nih.gov/pubmed/25166884?tool=bestpractice.com
Hemograma completo:
Pode-se observar diminuição da contagem plaquetária e linfopenia acentuada nos estágios iniciais; porém, isso não é diagnóstico. Geralmente é acompanhado por leucocitose neutrofílica nos estágios mais tardios de pacientes que acabam se recuperando, junto com normalização da trombocitopenia. A leucocitose pode persistir e demonstrar formas imaturas. Pacientes com doença grave podem demonstrar um declínio progressivo na contagem plaquetária como manifestação da coagulação intravascular disseminada (CIVD). A diminuição dos níveis de hemoglobina foi relatada em 24% dos pacientes no surto de 2014[96]Hunt L, Gupta-Wright A, Simms V, et al. Clinical presentation, biochemical, and haematological parameters and their association with outcome in patients with Ebola virus disease: an observational cohort study. Lancet Infect Dis. 2015 Nov;15(11):1292-9.
http://www.ncbi.nlm.nih.gov/pubmed/26271406?tool=bestpractice.com
e associada a sangramento em surtos anteriores.[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
Coagulogramas:
O prolongamento do tempo de protrombina (TP) ou tempo de tromboplastina parcial ativada (TTPa) está associado a infecções mais graves e a manifestações hemorrágicas como CIVD. Além disso, descobriu-se que pacientes com infecções fatais apresentam níveis do dímero D quatro vezes maiores nos dias 6 a 8 da infecção em comparação com pacientes que sobrevivem.[119]Rollin PE, Bausch DG, Sanchez A. Blood chemistry measurements and D-Dimer levels associated with fatal and nonfatal outcomes in humans infected with Sudan Ebola virus. J Infect Dis. 2007 Nov 15;196 Suppl 2:S364-71.
https://jid.oxfordjournals.org/content/196/Supplement_2/S364.long
http://www.ncbi.nlm.nih.gov/pubmed/17940972?tool=bestpractice.com
Testes da função hepática:
Os níveis de alanina aminotransferase (ALT) e aspartato transaminase (AST) geralmente estão elevados; no entanto, a maioria dos estudos mostra que o nível de AST é desproporcionalmente alto em relação à ALT, e isso é mais sugestivo de dano tecidual sistêmico que de lesão hepatocelular.[96]Hunt L, Gupta-Wright A, Simms V, et al. Clinical presentation, biochemical, and haematological parameters and their association with outcome in patients with Ebola virus disease: an observational cohort study. Lancet Infect Dis. 2015 Nov;15(11):1292-9.
http://www.ncbi.nlm.nih.gov/pubmed/26271406?tool=bestpractice.com
A proporção de AST:ALT atingiu a intensidade máxima de 15:1 nos dias 6-8 da infecção nos casos fatais quando comparada com os casos não fatais, que tiveram pico de 5:1.[5]Formenty P, Hatz C, Le Guenno B, et al. Human infection due to Ebola virus, subtype Côte d'Ivoire: clinical and biologic presentation. J Infect Dis. 1999 Feb;179 Suppl 1:S48-53.
https://jid.oxfordjournals.org/content/179/Supplement_1/S48.long
http://www.ncbi.nlm.nih.gov/pubmed/9988164?tool=bestpractice.com
[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
[119]Rollin PE, Bausch DG, Sanchez A. Blood chemistry measurements and D-Dimer levels associated with fatal and nonfatal outcomes in humans infected with Sudan Ebola virus. J Infect Dis. 2007 Nov 15;196 Suppl 2:S364-71.
https://jid.oxfordjournals.org/content/196/Supplement_2/S364.long
http://www.ncbi.nlm.nih.gov/pubmed/17940972?tool=bestpractice.com
A bilirrubina, a gama-glutamiltransferase e a fosfatase alcalina geralmente estão discretamente elevadas. ALT extremamente elevada acompanhada de icterícia grave sugere um diagnóstico alternativo (por exemplo, hepatite viral).
Amilase sérica:
Níveis elevados foram relatados em diversos estudos e indicam a presença de pancreatite, um indicador de infecção grave.[16]Kortepeter MG, Bausch DG, Bray M. Basic clinical and laboratory features of filoviral hemorrhagic fever. J Infect Dis. 2011 Nov;204 Suppl 3:S810-6.
https://jid.oxfordjournals.org/content/204/suppl_3/S810.long
http://www.ncbi.nlm.nih.gov/pubmed/21987756?tool=bestpractice.com
Glicemia sérica:
Pode haver hipoglicemia em adultos, embora não seja comum.[22]Schieffelin JS, Shaffer JG, Goba A, et al; KGH Lassa Fever Program; Viral Hemorrhagic Fever Consortium; WHO Clinical Response Team. Clinical illness and outcomes in patients with Ebola in Sierra Leone. N Engl J Med. 2014 Nov 27;371(22):2092-100.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411680#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25353969?tool=bestpractice.com
No entanto, é comum em crianças e pode ser grave. É uma causa potencialmente reversível da confusão mental.[104]Fitzgerald F, Naveed A, Wing K, et al. Ebola virus disease in children, Sierra Leone, 2014-2015. Emerg Infect Dis. 2016 Oct;22(10):1769-77.
https://wwwnc.cdc.gov/eid/article/22/10/16-0579_article
http://www.ncbi.nlm.nih.gov/pubmed/27649367?tool=bestpractice.com
[105]Shah T, Greig J, van der Plas LM, et al. Inpatient signs and symptoms and factors associated with death in children aged 5 years and younger admitted to two Ebola management centres in Sierra Leone, 2014: a retrospective cohort study. Lancet Glob Health. 2016 Jul;4(7):e495-501.
https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(16)30097-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/27340004?tool=bestpractice.com
Hemocultura:
Hemoculturas negativas são úteis, pois descartam outras causas infecciosas não virais (por exemplo, sepse, febre entérica). A bacteremia gram-negativa, presumivelmente resultante de translocação intestinal, foi identificada como complicação em dois pacientes durante a evolução da doença.[46]Kreuels B, Wichmann D, Emmerich P, et al. A case of severe Ebola virus infection complicated by gram-negative septicemia. N Engl J Med. 2014 Dec 18;371(25):2394-401.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411677#t=article
http://www.ncbi.nlm.nih.gov/pubmed/25337633?tool=bestpractice.com
[120]Dickson SJ, Clay KA, Adam M, et al. Enhanced case management can be delivered for patients with EVD in Africa: experience from a UK military Ebola treatment centre in Sierra Leone. J Infect. 2018 Apr;76(4):383-92.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5903873
http://www.ncbi.nlm.nih.gov/pubmed/29248587?tool=bestpractice.com
Contudo, um estudo realizado em Serra Leoa em que foram obtidas hemoculturas de pacientes no momento da internação em um centro de tratamento de Ebola constatou que apenas uma das 22 culturas realizadas deu resultado positivo com um possível contaminante.[121]Lamb L, Robson J, Ardley C, et al. Bacterial co-infection is rare in patients with Ebola virus disease in a military Ebola virus disease treatment unit in Sierra Leone. J Infect. 2015 Sep;71(3):406-7.
http://www.ncbi.nlm.nih.gov/pubmed/25818532?tool=bestpractice.com
Portanto, deve-se colher sangue para cultura inicialmente e/ou no início dos sintomas gastrointestinais ou de outra deterioração clínica.
Testes de ELISA de captura de antígeno:
Teste diagnóstico útil e com alta especificidade; no entanto, não está universalmente disponível. Tem maior probabilidade de apresentar um resultado positivo do dia 3 ao 6 após o início da infecção, e pode apresentar resultados amplamente variáveis do dia 7 ao 16.[50]Rowe AK, Bertolli J, Khan AS, et al. Clinical, virologic, and immunologic follow-up of convalescent Ebola hemorrhagic fever patients and their household contacts, Kikwit, Democratic Republic of the Congo. Commission de Lutte contre les Epidémies à Kikwit. J Infect Dis. 1999 Feb;179 Suppl 1:S28-35.
http://www.ncbi.nlm.nih.gov/pubmed/9988162?tool=bestpractice.com
Pode ser usado para confirmar o diagnóstico tendo-se obtido um resultado positivo no teste de RT-PCR.
Sorologia:
Testes sorológicos que detectam anticorpos IgM e IgG são úteis nos estágios mais avançados da infecção, principalmente se outros testes confirmatórios produzirem resultados inconclusivos, mas não devem ser usados de maneira isolada para o diagnóstico.[112]World Health Organization. Diagnostic testing for Ebola and Marburg virus diseases: interim guidance, 20 December 2024. Jan 2025 [internet publication].
https://www.who.int/publications/i/item/B09221
Os anticorpos IgM podem aparecer no soro logo no dia 2 após a infecção, mas podem apresentar resultados variáveis até o dia 9. Eles se tornam negativos entre 30-168 dias após o início dos sintomas. Uma resposta de IgG se desenvolve entre os dias 6 e 18, podendo persistir por vários anos. Uma IgM positiva ou um título de IgG elevado é uma forte evidência de infecção recente.[50]Rowe AK, Bertolli J, Khan AS, et al. Clinical, virologic, and immunologic follow-up of convalescent Ebola hemorrhagic fever patients and their household contacts, Kikwit, Democratic Republic of the Congo. Commission de Lutte contre les Epidémies à Kikwit. J Infect Dis. 1999 Feb;179 Suppl 1:S28-35.
http://www.ncbi.nlm.nih.gov/pubmed/9988162?tool=bestpractice.com
Amostras de soro pareadas devem ser coletadas com 21 dias de intervalo, sendo a primeira amostra coletada durante a primeira semana da doença.[112]World Health Organization. Diagnostic testing for Ebola and Marburg virus diseases: interim guidance, 20 December 2024. Jan 2025 [internet publication].
https://www.who.int/publications/i/item/B09221
Radiografia torácica
Útil em pacientes com sintomas respiratórios. Infiltrados pulmonares não são típicos deste tipo de infecção e sugerem um diagnóstico alternativo (ou comórbido). Pode ser difícil realizá-la em uma unidade de isolamento e deve ser solicitada com cautela para evitar contaminação.[122]Auffermann WF, Kraft CS, Vanairsdale S, et al. Radiographic imaging for patients with contagious infectious diseases: how to acquire chest radiographs of patients infected with the Ebola virus. AJR Am J Roentgenol. 2015 Jan;204(1):44-8.
http://www.ncbi.nlm.nih.gov/pubmed/25402496?tool=bestpractice.com
Testes diagnósticos rápidos
Uma testagem da reação em cadeia da polimerase de maneira rápida continua sendo um grande obstáculo para o isolamento efetivo e direcionado dos pacientes afetados. Os testes disponíveis atualmente levam em média 4 horas para serem realizados em laboratórios de biossegurança de nível 3 ou 4 bem equipados, e de fácil e rápido acesso, mas os resultados podem demorar vários dias para chegar às áreas remotas. Isso significa que, até serem confirmados como negativos, os pacientes com doença febril, que não a doença do Ebola, ficam confinados ao isolamento e, frequentemente, são involuntariamente expostos ao vírus. Portanto, os testes rápidos à beira do leito podem contribuir de forma significativa para o controle da infecção nos centros de tratamento.
WHO: interim guidance on the use of rapid Ebola antigen detection tests
Opens in new window
Várias tecnologias diferentes estão sendo avaliadas pela OMS para uso em condições de campo. Elas incluem vários ensaios baseados em RT-PCR cujo uso foi simplificado, com um tempo de espera para a obtenção de resultados de <1 hora. A OMS listou o Kit de Teste Rápido de Antígeno ReEBOV™ para uso potencial; no entanto, atualmente, ela só recomenda seu uso em situações especiais (por exemplo, diagnóstico post-mortem durante um surto). As alternativas são ensaios de detecção de antígeno baseados na metodologia ELISA que podem ser mais rápidos e mais simples de executar, com a potencial vantagem de precisarem somente de uma gota de sangue. Sua maior desvantagem é uma sensibilidade reduzida, particularmente nos estágios iniciais da doença.[112]World Health Organization. Diagnostic testing for Ebola and Marburg virus diseases: interim guidance, 20 December 2024. Jan 2025 [internet publication].
https://www.who.int/publications/i/item/B09221
[123]Butler D. Ebola experts seek to expand testing. Nature. 2014 Dec 11;516(7530):154-5.
https://www.nature.com/news/ebola-experts-seek-to-expand-testing-1.16518
http://www.ncbi.nlm.nih.gov/pubmed/25503213?tool=bestpractice.com
[124]Burd EM. Ebola virus: a clear and present danger. J Clin Microbiol. 2015 Jan;53(1):4-8.
https://jcm.asm.org/content/53/1/4.long
http://www.ncbi.nlm.nih.gov/pubmed/25392362?tool=bestpractice.com
A tecnologia com nanoporos pode permitir detecção e sequenciamento rápidos na presença de níveis muito baixos de vírus e pode, potencialmente, ser aplicada usando um kit de detecção de bolso.[125]Hoenen T, Groseth A, Rosenke K, et al. Nanopore sequencing as a rapidly deployable ebola outbreak tool. Emerg Infect Dis. 2016 Feb;22(2):331-4.
https://wwwnc.cdc.gov/eid/article/22/2/15-1796_article
http://www.ncbi.nlm.nih.gov/pubmed/26812583?tool=bestpractice.com
[126]Tsang MK, Ye W, Wang G, et al. Ultrasensitive detection of ebola virus oligonucleotide based on upconversion nanoprobe/nanoporous membrane system. ACS Nano. 2016 Jan 26;10(1):598-605.
http://www.ncbi.nlm.nih.gov/pubmed/26720408?tool=bestpractice.com
O sequenciamento rápido do vírus por meio dessas novas tecnologias durante um surto pode permitir o entendimento, em tempo real, da dinâmica viral.[127]Quick J, Loman NJ, Duraffour S, et al. Real-time, portable genome sequencing for Ebola surveillance. Nature. 2016 Feb 11;530(7589):228-32
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4817224
http://www.ncbi.nlm.nih.gov/pubmed/26840485?tool=bestpractice.com
Uma ferramenta diagnóstica, GeneXpert®, foi desenvolvida e testada no campo. O Xpert® Ebola é um sistema automatizado com cartucho que requer o mínimo de habilidade laboratorial. Uma amostra inativada é colocada em um cartucho de uso único que, em seguida, é inserido na máquina anexa. A preparação da amostra, o teste de amplificação e detecção de ácido nucleico e a produção de um resultado são processos automatizados que minimizam os requisitos de treinamento de equipe, o risco de infecção e a contaminação cruzada.[128]Semper AE, Broadhurst MJ, Richards J, et al. Performance of the GeneXpert Ebola assay for diagnosis of Ebola virus disease in Sierra Leone: a field evaluation study. PLoS Med. 2016 Mar 29;13(3):e1001980.
https://journals.plos.org/plosmedicine/article?id=10.1371/journal.pmed.1001980
http://www.ncbi.nlm.nih.gov/pubmed/27023868?tool=bestpractice.com
Outros kits de testes também receberam autorização para uso emergencial da OMS.
Trata-se de um campo em evolução e diferentes kits são aprovados de acordo com o país e os contextos nos quais eles devem ser empregados.


