Recomendaciones
Principales recomendaciones
El reconocimiento temprano y el diagnóstico rápido son esenciales para prevenir la transmisión y proporcionar cuidados de soporte de forma oportuna. Presentar un alto índice de sospecha clínica de COVID-19 en todos los pacientes con fiebre y/o enfermedad respiratoria aguda; sin embargo, se debe tener en cuenta que algunos pacientes pueden no presentar signos o síntomas de una enfermedad respiratoria febril.
El COVID-19 es una enfermedad notificable. Se deben informar todos los casos que presenten sospecha de infección, o casos confirmados a las autoridades sanitarias locales.
Se debe aislar a todos los casos posibles o confirmados inmediatamente. Se debe clasificar a los pacientes con una herramienta de triaje y evaluación estandarizada del paciente para valorar la gravedad de la enfermedad. Se deben seguir las guías de práctica clínicas locales para la prevención y control de infecciones.[86]
Sospeche el diagnóstico en pacientes con los siguientes signos/síntomas:una nueva tos continua, fiebre, alteración del sentido del gusto o del olfato, dolor de garganta, fatiga, cefalea, disnea, mialgia, artralgia, rinorrea, congestión nasal, estornudos, malestar general, expectoración, u opresión/dolor en el pecho, especialmente si la persona ha estado en contacto con un caso sospechoso o confirmado. Los pacientes también pueden presentar síntomas gastrointestinales, cutáneos u oculares.[436][437]
Hay que estar muy atentos a los niños y adolescentes con síntomas gastrointestinales agudos y signos de inflamación cardíaca. La evidencia hasta ahora sugiere una evolución más leve o asintomática de la enfermedad en niños y adolescentes.[438] Sin embargo, se ha informado una afección inflamatoria multisistémica muy infrecuente.[439]
Se debe solicitar la reacción en cadena de la polimerasa de transcripción inversa en tiempo real (RT-PCR) para confirmar el diagnóstico. Se prefieren las muestras de las vías respiratorias altas y bajas.[440] Se pueden recomendar las pruebas rápidas de antígenos en determinadas circunstancias.[441][442][443]
Solicite las siguientes pruebas de laboratorio en los pacientes hospitalizados: hemograma completo, panel metabólico completo, gasometría arterial, pruebas de la función tiroidea, nivel de glucemia, análisis de coagulación, marcadores inflamatorios, biomarcadores cardíacos, creatina cinasa sérica y cultivos de sangre y esputo para otros patógenos. La pulsioximetría puede revelar una baja saturación de oxígeno.
Se debe priorizar la radiografía de tórax en pacientes que estén gravemente enfermos con sospecha de neumonía. Se debe considerar la posibilidad de realizar una tomografía computarizada (TC) del tórax si la radiografía de tórax es incierta o normal.[444] Consulte las guías de práctica clínica locales, ya que las recomendaciones sobre estudios por imágenes pueden variar.
Se deben establecer vías de atención para el COVID-19 a nivel local, regional y nacional para las personas que presentan con sospecha o diagnóstico confirmado de COVID-19.[86]
Se debe examinar a los pacientes en el primer punto de contacto dentro del sistema de salud, basándose en las definiciones de los casos y la evaluación de los síntomas y asignar los casos con sospecha o confirmación a la vía clínica. Los casos donde haya sospecha deben permanecer en la vía de cuidados hasta que se demuestre que son negativos.
Se debe aislar inmediatamente a todos los casos con sospecha y los casos confirmados y aplicar los procedimientos de prevención y control de infecciones locales.
Se debe clasificar a los pacientes con una herramienta de triaje y evaluación estandarizada del paciente para valorar la gravedad de la enfermedad.
Se debe usar el juicio clínico, incluyendo la consideración de los valores y preferencias del paciente y las políticas local y nacional, si están disponibles, para guiar las decisiones de manejo, incluyendo el ingreso hospitalario y el ingreso en la unidad de cuidados intensivos, en lugar de los modelos de predicción disponibles actualmente para el pronóstico.
Tomar nota detalladamente de los antecedentes para determinar el nivel de riesgo de COVID-19 y evaluar la posibilidad de otras causas, incluido un historial de viajes y una evaluación de los factores de riesgo.
Sospecha del diagnóstico en:[126]
Personas que residan o trabajen en una zona con alto riesgo de transmisión (p. ej., entornos cerrados, entornos humanitarios) y personas que trabajen en un entorno sanitario (incluso dentro de instalaciones sanitarias y hogares) en cualquier momento dentro de los 14 días anteriores al inicio de los síntomas
Personas que han tenido contacto con un caso probable o confirmado. Un contacto es una persona que ha presentado alguna de las siguientes exposiciones:
Contacto cara a cara con un caso probable o confirmado a la distancia de 1 metro (3 pies) y durante al menos 15 minutos
Contacto físico directo con un caso probable o confirmado
Ha prestado atención directa a un paciente con probable o confirmado COVID-19 sin usar el equipo de protección individual recomendado
Otras situaciones que determinen las autoridades sanitarias locales basándose en las evaluaciones de riesgo locales.
La exposición se debe haber producido durante el periodo infeccioso del caso. Para los casos sintomáticos, esto significa 2 días antes y 10 días después del inicio de los síntomas del caso, más al menos 3 días adicionales sin síntomas, para un mínimo de 13 días en total después del inicio de los síntomas. Para los casos asintomáticos, esto significa 2 días antes y 10 días después de la fecha en que se tomó la muestra que condujo a la confirmación.[126]
Algunos pacientes pueden ser mínimamente sintomáticos o asintomáticos, mientras que otros pueden presentar una neumonía grave o complicaciones como el síndrome respiratorio agudo, el shock séptico, el infarto agudo de miocardio, la tromboembolia venosa o la insuficiencia multiorgánica.
La mayoría de los pacientes presentan una enfermedad leve que no justifica la intervención médica ni el ingreso hospitalario, dependiendo de la variante de SARS-CoV-2 circulante.
La proporción conjunta de enfermedad no grave en personas infectadas con la variante ómicron fue del 98%, y la proporción conjunta de infección asintomática fue del 25% (las proporciones variaron según el estado de vacunación).[445]
Los síntomas más frecuentes son:
Fiebre
Tos
Fatiga.
Mialgia
Artralgia
Disnea
Alteración del sentido del gusto/del olfato
Dolor de garganta
Cefalea
Rinorrea
Congestión nasal
Estornudos
Expectoración.
Los síntomas menos frecuentes o poco frecuentes son:
Opresión en el pecho/dolor
Malestar general
Mareos.
Confusión.
Delirio
Síntomas gastrointestinales
Síntomas cutáneos
Síntomas oculares
Hemoptisis
Síntomas audiovestibulares
Lesiones de la mucosa oral.
Para obtener información más detallada sobre los signos y síntomas, consulte Anamnesis y examen.
Ningún signo o síntoma puede diagnosticar con exactitud el COVID-19, y ni la ausencia ni la presencia de signos o síntomas específicos son lo suficientemente precisos como para descartar o diagnosticar la enfermedad.
Una revisión de la Cochrane encontró que la presencia de anosmia y/o ageusia puede ser útil como señal de alarma para el diagnóstico. La tos o la fiebre también pueden aumentar la probabilidad de diagnóstico hasta un punto clínicamente relevante y deben incitar a realizar más pruebas. Otros síntomas aumentan la probabilidad del diagnóstico en mucha menor medida.[446]
Los signos y síntomas pueden ser diferentes en el contexto de las variantes circulantes del SARS-CoV-2.
Los síntomas que caracterizan la infección con la variante ómicron difieren moderadamente de los que caracterizan la infección con la variante delta. Se ha producido un cambio hacia síntomas predominantes de las vías respiratorias altas con la variante ómicron y sus subvariantes.[447]
Los síntomas más frecuentes de la infección por ómicron según los datos del estudio de síntomas de COVID del Reino Unido fueron rinorrea, cefalea, fatiga, estornudos y dolor de garganta.[448]
El dolor de garganta y la voz ronca fueron sistemáticamente más frecuentes entre las personas con infección ómicron en comparación con las que tenían infección delta. La pérdida/alteración del olfato, el dolor/quemadura de ojos, los estornudos, la cefalea, la fiebre, los mareos y la niebla cerebral fueron significativamente menos frecuentes entre las personas con infección ómicron en comparación con las que presentaban infección delta. La pérdida de olfato, una característica patognomónica de las anteriores variantes del SARS-CoV-2, solo estaba presente en <20% de los casos de personas infectadas con la variante ómicron.[449]
En las últimas fases de la pandemia, disminuyó la sensibilidad de la fiebre y la tos para predecir la infección, y aumentó la sensibilidad de otros síntomas (p. ej., dolor de garganta, producción de esputo, cefalea, mialgia, fatiga, disnea, diarrea).[450]
Las mujeres embarazadas suelen presentarse de forma similar a las no embarazadas.
Las características clínicas de las mujeres embarazadas son similares a las de los hombres y mujeres adultas no embarazadas.[451]
Los síntomas más frecuentes en las mujeres embarazadas son la fiebre y la tos. Sin embargo, las mujeres embarazadas son menos propensas a informar fiebre, disnea y mialgia, en comparación con las mujeres no embarazadas en edad reproductiva. Las mujeres embarazadas y recientemente embarazadas presentaban más probabilidades de ser asintomáticas que las mujeres no embarazadas en edad reproductiva.[220][221]
Es importante señalar que síntomas como la fiebre, la disnea, los síntomas gastrointestinales y la fatiga pueden superponerse a los síntomas debido a las adaptaciones fisiológicas del embarazo, o a los acontecimientos adversos que se presenten durante el embarazo.[86]
Se han informado presentaciones atípicas.
Pueden producirse presentaciones atípicas, especialmente en pacientes de edad avanzada y en pacientes inmunodeprimidos (p. ej., caídas, delirio/confusión, deterioro funcional, movilidad reducida, síncope, ausencia de fiebre). Los pacientes de edad avanzada y los que presentan comorbilidades pueden presentar síntomas leves, pero tienen un alto riesgo de deterioro.[86]
Se han informado casos de parotitis (posiblemente relacionada con la linfadenitis intraparotídea), lesiones vesiculobullosas orales, hipo persistente y alopecia androgenética en pacientes con COVID-19; sin embargo, se desconoce si existe una asociación causal.[452][453][454][455]
Las coinfecciones son posibles.
Las coinfecciones pueden ser:
Coinfecciones en el momento de la presentación
Reactivación de infecciones latentes
Infecciones nosocomiales
Infecciones fúngicas oportunistas.
La prevalencia agrupada de coinfección en los pacientes con SARS-CoV-2 fue del 19%, siendo las coinfecciones víricas más frecuentes que las bacterianas y fúngicas.[456]
Las bacterias más frecuentemente identificadas fueron Klebsiella pneumonia, Streptococcus pneumoniae y Staphylococcus aureus.
Los virus más frecuentemente identificados fueron el de la gripe tipo A, el de la gripe tipo B y el virus sincitial respiratorio. La coinfección por gripe puede aumentar el riesgo de ingreso en la unidad de cuidados intensivos y de ventilación mecánica, pero no aumenta el riesgo de mortalidad.[457]
El hongo más frecuentemente identificado fue Aspergillus.
Se han informado casos de coinfección con la tuberculosis, el VIH y la malaria.[458][459][460]
Los signos y síntomas pueden ser similares a los de otras infecciones víricas comunes y otras enfermedades infantiles (p. ej. gripe, infección por el virus respiratorio sincitial, gastroenteritis), por lo que se requiere un alto índice de sospecha de COVID-19 en niños y adolescentes.[461]
Los niños y adolescentes suelen presentar menos síntomas y más leves y presentan menos probabilidades de evolucionar hacia una enfermedad grave en comparación con los adultos.[20][462] También es más probable que los niños y adolescentes sean asintomáticos.[463] Todavía se están investigando las razones de esto, pero los niños parecen desarrollar una mejor respuesta de anticuerpos y más sostenida en comparación con los adultos.[464]
La frecuencia de enfermedad grave en niños fue menor con la infección por la variante Ómicron en comparación con las variantes Delta y Alfa.[465]
Los primeros estudios sugirieron un mayor riesgo de enfermedad grave o crítica en los lactantes <1 año de edad en comparación con los niños de otros grupos de edad; sin embargo, los estudios presentaban limitaciones y no hay evidencias concluyentes de que una edad más corta sea un factor de riesgo de enfermedad grave en niños y adolescentes.[20]
Los síntomas más frecuentes en los neonatos incluyen fiebre, incapacidad para alimentarse, letargo, irritabilidad, dificultades para alimentarse, disnea, hipoxia silenciosa y síntomas neurológicos. Se han informado con escasa frecuencia casos de sepsis neonatal de inicio tardío y de encefalitis.[438][466][467][468]
Esté alerta ante los signos y síntomas del síndrome inflamatorio multisistémico infantil (MIS-C), también conocido como síndrome inflamatorio multisistémico pediátrico (PIMS).
Considere el diagnóstico de síndrome inflamatorio multisistémico en niños (MIS-C) que presenten fiebre y síntomas abdominales, especialmente si desarrollan conjuntivitis o una erupción cutánea. Se debe remitir a un servicio de urgencias pediátricas para su evaluación.[469] Para más información, consulte Complicaciones.
Las coinfecciones son posibles en los niños.
Se han documentado coinfecciones en el 9% de los niños, siendo los patógenos más comunes el virus respiratorio sincitial y el Mycoplasma pneumoniae. Las coinfecciones son menos frecuentes en los niños que en los adultos.[470]
La coinfección vírica se ha asociado a una mayor frecuencia de resultados graves en los niños, sobre todo en los lactantes.[465] Un mayor porcentaje de niños con coinfección por gripe y SRAG-CoV-2 requirió asistencia respiratoria no invasiva o invasiva, en comparación con los que solo tenían gripe.[471]
Se debe realizar una exploración física.
Los pacientes pueden estar febriles (con o sin escalofríos/rigores) y presentar una tos evidente y/o dificultad para respirar.
La auscultación del tórax puede revelar crepitaciones inspiratorias, estertores y/o respiración bronquial en pacientes con neumonía o dificultad respiratoria. Tenga cuidado al auscultar a los pacientes dado el riesgo de contaminación cruzada. Limpie el estetoscopio correctamente entre cada uso.[472]
Los pacientes con dificultad respiratoria pueden presentar taquicardia, taquipnea o cianosis que acompañan a la hipoxia. Se ha observado bradicardia en una pequeña cohorte de pacientes con enfermedad leve a moderada.[473]
La pulsioximetría puede revelar una baja saturación de oxígeno.
La hipoxia (hipoxemia) se define como una saturación de oxígeno <94%, o <88% en presencia de una enfermedad pulmonar crónica.[474] Sin embargo, los puntos de corte de la saturación de oxígeno utilizados para definir la gravedad de la enfermedad en pacientes con COVID-19 varían y se debe consultar las guías de práctica clínica locales.
La Organización Mundial de la Salud (OMS) define la enfermedad grave como una SpO2 <90%.[86]
En el Reino Unido, el National Institute for Health and Care Excellence (NICE) recomienda utilizar las guías de práctica clínica actuales del NHS.[406] Una lectura de <92% es un rasgo definitorio de enfermedad grave que requiere ingreso hospitalario urgente, mientras que una lectura de 93% a 94% puede indicar enfermedad moderada.[475]
En los Estados Unidos, la Sociedad Estadounidense de Enfermedades Infecciosas (IDSA) define la enfermedad grave como SpO2 <94%.[402]
Los médicos deben ser conscientes de que los pacientes con COVID-19 pueden desarrollar "hipoxia silenciosa": su saturación de oxígeno puede descender a niveles bajos y precipitar una insuficiencia respiratoria aguda sin la presencia de síntomas evidentes de dificultad respiratoria.[476]
Los pulsioxímetros pueden mostrar una precisión subóptima en ciertas poblaciones, especialmente en aquellas personas que tienen la piel más oscura. Interprete siempre la SpO2 en el contexto de la presentación clínica del paciente.
Una revisión sistemática y un metanálisis encontraron que la oximetría de pulso probablemente sobrestima la saturación de oxígeno en comparación con la SaO2 (saturación arterial de oxígeno) en personas con niveles elevados de pigmentación de la piel y en personas que declaran su etnia como de raza negra/afroamericana (evidencias de certeza moderada y baja). El sesgo de las mediciones en personas con otros niveles de pigmentación de la piel o de otros grupos étnicos es más incierto o sugiere que no hay sobreestimación.[477]
La Administración de Medicamentos y Alimentos de EE. UU. (FDA) ha advertido que hay múltiples factores que pueden afectar a la precisión de la lectura de un pulsioxímetro (p. ej., la mala circulación, la pigmentación de la piel, el grosor de la piel, la temperatura de la piel, el consumo actual de tabaco o el uso de esmalte de uñas). La FDA recomienda tener en cuenta las limitaciones de precisión cuando se utilice un pulsioxímetro para ayudar a tomar decisiones de diagnóstico y tratamiento y utilizar las tendencias de las lecturas a lo largo del tiempo en lugar de los puntos de corte absolutos, si es posible.[478]
Los pulsioxímetros pueden utilizarse en casa para detectar la hipoxia en pacientes con enfermedad leve o moderada.
La evidencia sugiere que los pacientes que más se pueden beneficiar de la monitorización son aquellos que son sintomáticos y tienen más de 65 años, o son menores de 65 años y son extremadamente vulnerables clínicamente a COVID-19.[475]
La pulsioximetría domiciliaria requiere soporte clínico (p. ej., contacto telefónico regular de un profesional de la salud en un entorno de sala virtual).
Es posible que los métodos tradicionales para reconocer un mayor deterioro no ayuden a predecir los pacientes que van a desarrollar una insuficiencia respiratoria.
Aunque se sigue recomendando el uso de la National Early Warning Score 2 (NEWS2) en los pacientes con COVID-19, el Royal College of Physicians del Reino Unido aconseja actualmente que cualquier aumento de las necesidades de oxígeno en estos pacientes desencadene una llamada de intensificación a un responsable clínico competente, y provoque un aumento inicial de las observaciones por lo menos cada hora hasta que se produzca una revisión clínica.[479]
Solo una pequeña proporción de pacientes presenta una disfunción de otros órganos, lo que significa que, tras la fase inicial de deterioro agudo, los métodos tradicionales para reconocer un mayor deterioro (p. ej., las puntuaciones NEWS2) pueden no ayudar a predecir los pacientes que van a desarrollar una insuficiencia respiratoria.[476]
Una revisión sistemática y un metanálisis encontraron que la puntuación NEWS2 tenía una sensibilidad y especificidad moderadas para predecir el deterioro de los pacientes con COVID-19. La puntuación mostró una buena discriminación en la predicción del resultado combinado de la necesidad de asistencia respiratoria intensiva, el ingreso en la unidad de cuidados intensivos o la mortalidad intrahospitalaria.[480]
Se comprobó que una puntuación NEWS2 ≥4 era el mejor punto de corte para predecir la insuficiencia respiratoria.[481] Sin embargo, se debe consultar la guía de orientación local.
Para más información sobre las puntuaciones médicas de alerta temprana y pronóstico, véase Monitorización.
Pida las siguientes pruebas diagnósticas de laboratorio en todos los pacientes con enfermedad grave:
GSA
hemograma completo (HC)
Perfil metabólico completo (PMC)
Nivel de glucemia
Cribado de coagulación
Marcadores de inflamación (p. ej., proteína C-reactiva sérica, velocidad de sedimentación globular, lactato deshidrogenasa, procalcitonina y ferritina)
Biomarcadores cardíacos.
Las alteraciones de laboratorio más frecuentes son:[482][483][484]
Linfocitopenia
Leucocitosis
Leucopenia
Trombocitopenia
Hipoalbuminemia
Aumento de los biomarcadores cardíacos
Aumento de los marcadores de inflamación
Aumento del dímero D
Función hepática y renal anormal.
Para obtener información más detallada sobre las pruebas y los resultados de las mismas, consulte Pruebas diagnósticas.
Las alteraciones de laboratorio – en particular, la linfopenia, las anomalías leucocitarias y otros marcadores de inflamación sistémica – son menos frecuentes en los niños.[485][486] La mayoría de los pacientes (62%) con enfermedad asintomática presentan con parámetros de laboratorio normales. De aquellas personas que presentan alteraciones de laboratorio, la leucopenia, la linfopenia, el aumento de la lactato deshidrogenasa y el aumento de proteína C-reactiva fueron los hallazgos más frecuentes.[487]
En una revisión de la Cochrane se encontró que, si bien los análisis clínicos de rutina utilizados para evaluar la coagulación de la sangre y la inflamación (es decir, proteína C-reactiva, lactato deshidrogenasa, dímero D, recuento de linfocitos, proporción de neutrófilos a linfocitos) se pueden usar para la estratificación inicial del riesgo (junto con los signos y síntomas clínicos) para evaluar a un paciente, ninguna de estas pruebas funcionó lo suficientemente bien como para descartar de manera segura la progresión a una enfermedad grave o crítica.[488]
Recoja muestras de sangre y esputo para cultivo en pacientes con enfermedad grave o crítica.
Los cultivos son necesarios para descartar otras causas de infección del tracto respiratorio inferior y sepsis, especialmente en pacientes con una anamnesis epidemiológica atípica. Si es posible, las muestras deben recogerse antes de iniciar los antimicrobianos empíricos.[86]
Los pacientes pueden desarrollar coinfecciones bacterianas o fúngicas; por lo tanto, es importante asegurarse de que se tomen las muestras microbiológicas apropiadas y que se soliciten estudios por imágenes cuando se sospeche de la presencia de coinfecciones.[86]
Cómo obtener una muestra de sangre arterial de la arteria radial.
Existen tres métodos principales para detectar la infección por el SRAS-CoV-2:
Pruebas moleculares
Pruebas rápidas de antígenos
Pruebas serológicas.
La elección de la prueba que se utilizará en cada contexto requiere una cuidadosa consideración del propósito de la prueba y de los recursos disponibles, a la vez que se equilibran las características de la prueba en cuanto a precisión, accesibilidad, asequibilidad y rapidez con la que se necesitan los resultados.[489]
Pruebas moleculares: son muy específicas y sensibles para detectar el ARN viral, y son la prueba de elección para confirmar el diagnóstico en personas sintomáticas. Sin embargo, estas pruebas son costosas y requieren conocimientos e instrumentos especializados, y los resultados pueden estar disponibles después de 24 a 48 horas.
Pruebas rápidas de antígenos: detectan la proteína vírica y son menos sensibles que las pruebas moleculares, pero son más rápidas, más fáciles y menos costosas y son capaces de detectar la infección en las personas con mayor riesgo de transmitir el virus.
Pruebas serológicas: pueden utilizarse para establecer un diagnóstico tardío o retrospectivo si las pruebas moleculares y de antígeno rápido son ambas negativas, o pueden ser herramientas de vigilancia útiles para informar a la población.
Puede que sea necesaria una combinación de pruebas en función de las circunstancias de cada paciente (p. ej., una persona sintomática con una prueba rápida de antígeno negativa puede requerir una prueba de confirmación con una prueba molecular).
La precisión diagnóstica de las pruebas moleculares y de las pruebas rápidas de antígenos no parece estar influida por la variante ómicron.[490]
Un estudio prospectivo de cohortes encontró que el rendimiento de las pruebas rápidas de antígenos en personas infectadas con la variante ómicron no es inferior al de las personas infectadas con la variante delta.[491]
Las estrategias de las pruebas varían mucho de un país a otro, por lo que debe consultar a las autoridades locales de salud pública para recibir asesoramiento a la hora de decidir qué prueba utilizar.
La Organización Mundial de la Salud (OMS) recomienda los siguientes principios como parte de los programas de pruebas:[492]
Realice la prueba en una fase temprana del curso del COVID-19 para permitir la atención y el tratamiento oportunos
Prueba para reducir la propagación
Prueba para realizar un seguimiento de la evolución de la epidemia y del virus SARS-CoV-2.
El cribado generalizado de personas asintomáticas ya no se recomienda en la mayoría de los países. Para más información, véase Cribado.
La Organización Mundial de la Salud (OMS) recomienda realizar pruebas a todas las personas que cumplan la definición de caso sospechoso, independientemente del estado de vacunación o de los antecedentes de la enfermedad.[493]
Cuando los recursos son limitados, se deben priorizar los casos sospechosos que corren el riesgo de desarrollar una enfermedad grave, a los que requieren ingreso hospitalario y a los primeros individuos sintomáticos en el marco de un posible brote.
En la actualidad, las pruebas de individuos asintomáticos solo se recomiendan para personas específicas con riesgo de exposición, incluidos los contactos de casos confirmados o probables y los grupos ocupacionales frecuentemente expuestos, como los profesionales de salud y los empleados de centros de atención a largo plazo.
En el Reino Unido, a partir del 1 de abril de 2024, se recomienda la realización de pruebas en las siguientes situaciones en entornos del NHS:[494]
Adultos y niños sintomáticos ingresados para recibir atención o que presenten síntomas dentro de hospitales donde tener COVID-19 cambiará el manejo clínico: por ejemplo, para informar el tratamiento (PCR y dispositivo de flujo lateral a discreción local)
Adultos y niños sintomáticos elegibles para tratamiento antiviral o en entornos comunitarios para informar sobre el tratamiento (dispositivo de flujo lateral)
Alta de pacientes asintomáticos a entornos de atención como residencias de ancianos u hospicios (no se requiere de forma rutinaria; sin embargo, los dispositivos de flujo lateral podrían introducirse a discreción local en función del riesgo)
Personal sintomático del NHS y personal de proveedores de atención médica independientes comisionados por el NHS que trabajan en salas centradas en el tratamiento de personas gravemente inmunosuprimidas (dispositivo de flujo lateral de acuerdo con los protocolos derivados localmente)
Pruebas de detección de brotes en entornos sanitarios (dispositivo de flujo lateral o PCR de acuerdo con los protocolos dirigidos localmente; PCR cuando sea necesario para el diagnóstico).
También están disponibles recomendaciones de pruebas para servicios de atención (atención social para adultos y hospicios) y otros entornos no relacionados con la atención médica.
En los EE. UU., se puede considerar la realización de pruebas en cualquier persona con signos o síntomas compatibles con COVID-19.[443]
La elección de la prueba depende del escenario clínico. Consulte a su autoridad local de salud pública para obtener orientación, ya que las prioridades de las pruebas dependen de las recomendaciones locales y de los recursos disponibles, y la orientación puede actualizarse regularmente.
Se recomienda realizar pruebas moleculares para confirmar el diagnóstico.
Solicite una prueba de amplificación de ácidos nucleicos, como RT-PCR, para detectar el SARS-CoV-2 en pacientes con sospecha de infección, siempre que sea posible.[440]
Las pruebas deben realizarse de acuerdo con las orientaciones emitidas por las autoridades sanitarias locales y adherirse a las adecuadas prácticas de bioseguridad.
Se espera que los ensayos comúnmente utilizados puedan detectar las variantes del SARS-CoV-2. Sin embargo, algunas evidencias pueden verse afectadas por las variantes.[495]
Muestras
Se deben recoger las muestras con arreglo a los procedimientos adecuados de prevención y control de infecciones.
La muestra óptima para las pruebas depende de la presentación clínica y del tiempo transcurrido desde el inicio de los síntomas. La Organización Mundial de la Salud (OMS) recomienda lo siguiente.[440]
Muestras de las vías respiratorias altas: se recomiendan para las infecciones de fase temprana, especialmente los casos asintomáticos o leves. Los frotis nasofaríngeos dan un resultado más fiable que los orofaríngeos; los frotis nasofaríngeos y orofaríngeos combinados mejoran aún más la fiabilidad.
Muestras de las vías respiratorias bajas: recomendadas para infecciones en etapas posteriores, o pacientes en los que hay una fuerte sospecha de infección y su prueba de muestras de las vías respiratorias altas fue negativa. Las pruebas adecuadas son esputo y/o aspirado endotraqueal o lavado broncoalveolar en pacientes con enfermedades respiratorias más graves. Sin embargo, hay que tener en cuenta el alto riesgo de transmisión de aerosoles cuando se recogen muestras de las vías respiratorias bajas:– no se recomienda la recogida de una muestra de esputo inducido ya que puede aumentar el riesgo de transmisión de aerosoles.
Otras muestras de la actividad respiratoria: se han realizado estudios combinados de frotis orofaríngeos y nasales, frotis nasales o nasales de turbina media o inferior, o frotis linguales; sin embargo, se requiere más evaluación y validación. La fluidoterapia oral puede ser adecuada en algunas circunstancias (p. ej., en niños pequeños, pacientes de edad avanzada con demencia).
Muestras de saliva: no se recomienda actualmente como único tipo de muestra para el diagnóstico clínico de rutina.
Muestras fecales: se debe considerar su uso cuando las muestras de las vías respiratorias altas o bajas son negativas y la sospecha clínica de infección permanece (puede utilizarse a partir de la segunda semana después del inicio de los síntomas).
Los tipos de muestra recomendados pueden diferir entre los países. Por ejemplo, en Estados Unidos, los Centers for Disease Control and Prevention (CDC) recomiendan las siguientes muestras:[496]
Muestras de las vías respiratorias altas: hisopo nasofaríngeo u orofaríngeo; hisopo nasal de la parte media de la nariz; hisopo de las narinas anteriores; lavado/aspirado nasofaríngeo/nasal
Muestras de las vías respiratorias bajas: esputo, lavado broncoalveolar, aspirado traqueal, líquido pleural o biopsia pulmonar.
Las complicaciones asociadas a las pruebas con hisopo nasal no están bien caracterizadas y los datos son escasos.
Las complicaciones fueron extremadamente bajas en un estudio (1.24 complicaciones por cada 100,000 pruebas). Los efectos adversos pueden incluir epistaxis, molestias nasales, cefalea, molestias en los oídos, rinorrea, y que los bastoncillos rotos se queden atascados (y requieran ser retirados mediante endoscopia nasal). El sangrado puede poner en peligro la vida. Es crucial realizar técnicas de muestreo correctas.[497][498]
Se han informado casos de fuga iatrogénica de líquido cefalorraquídeo tras la realización de pruebas nasales en personas con defectos de la base del cráneo no diagnosticados y en personas sin afecciones preexistentes de la base del cráneo.[499][500] La mayoría de los casos (59%) no tenían ningún factor predisponente reportado en sus antecedentes. La reparación quirúrgica es la opción de tratamiento recomendada.[501]
Resultado de las pruebas
Un resultado positivo de la RT-PCR confirma la infección por SARS-CoV-2 (en el contexto de las limitaciones asociadas a las pruebas de RT-PCR). Si el resultado es negativo y sigue existiendo una sospecha clínica de infección (p. ej., un vínculo epidemiológico, hallazgos típicos en los rayos X, ausencia de otra etiología), se debe volver a tomar la muestra del paciente y repetir la prueba. Un resultado positivo confirma la infección. Si la segunda prueba es negativa, se debe considerar la posibilidad de realizar una prueba serológica (véase más abajo).[440] Se ha estimado que la sensibilidad agrupada es del 87.8%, y que la especificidad está en el rango del 87.7% al 100%.[502]
La secuenciación genómica no se recomienda habitualmente, pero puede ser útil para estudiar la dinámica de un brote, incluidos los cambios en el tamaño de una epidemia a lo largo del tiempo, su propagación espacio-temporal y la prueba de hipótesis sobre las vías de transmisión.[440] También es útil en el contexto de las variantes circulantes del SARS-CoV-2 para diferenciar entre las variantes.
Véase la sección de limitaciones y evidencia (más abajo).
Pruebas de otras infecciones
Se deben recoger hisopos nasofaríngeos para analizarlos y descartar la infección con otros patógenos respiratorios (p. ej., la gripe, los patógenos atípicos) cuando esté clínicamente indicado de acuerdo con la orientación local. Dependiendo de la epidemiología local y de los síntomas clínicos, se analizarán otras posibles causas, como el paludismo, el dengue y la fiebre tifoidea, según sea indicado. Es importante señalar que pueden producirse coinfecciones y que una prueba positiva para un patógeno que no sea el COVID-19 no descarta la presencia de COVID-19.[86]
Las pruebas de antígenos se basan en la detección directa de las proteínas virales del SRAS-CoV-2 en muestras de las vías respiratorias superiores o en la saliva mediante un inmunoensayo de flujo lateral.[441]
Aunque las pruebas de antígenos son sustancialmente menos sensibles que la RT-PCR, especialmente en personas asintomáticas, ofrecen la posibilidad de una detección rápida, económica y temprana de los casos más infecciosos en los entornos adecuados.
Las pruebas de detección de antígenos se recomiendan en los entornos que probablemente tengan más impacto en la detección temprana de casos para la atención y el rastreo de contactos y en los que es más probable que los resultados de las pruebas sean correctos.
Los resultados suelen estar disponibles en menos de 30 minutos.
En algunos países se dispone de pruebas rápidas de antígenos de flujo lateral para uso doméstico sin receta médica. En algunos países también puede haber pruebas de antígeno basadas en el laboratorio (no rápidas).
Las guías de práctica clínica internacionales para el uso de las pruebas rápidas de antígenos varían. Consulte su guía de orientación local.
La Organización Mundial de la Salud (OMS) recomienda la realización de pruebas de antígenos para la detección primaria de casos, para el rastreo de contactos, durante las pruebas diagnósticas de los brotes y para monitorizar las tendencias de la incidencia de la enfermedad en las comunidades.[441][503]
Las pruebas deben cumplir los requisitos mínimos de rendimiento de ≥80% de sensibilidad y ≥97% de especificidad en comparación con un ensayo de referencia de RT-PCR.
Debe priorizarse el uso de pruebas de antígenos en personas sintomáticas que cumplan la definición de caso en los primeros 5 a 7 días desde el inicio de los síntomas y para analizar a las personas asintomáticas con alto riesgo de infección, incluidos los contactos y los profesionales de salud, especialmente en entornos en los que la capacidad de realizar pruebas moleculares es limitada.
Los resultados son más fiables en las zonas donde hay una transmisión comunitaria continua.
La autoprueba debe ofrecerse además de los servicios de prueba administrados por profesionales. Siempre debe ser voluntaria y nunca obligatoria o coercitiva.
En los EE. UU., los Centers for Disease Control and Prevention (CDC) recomiendan que las pruebas de antígenos se puedan usar para determinadas situaciones de prueba; sin embargo, es posible que se necesiten pruebas moleculares confirmatorias.[443]
Véase la sección Limitaciones y evidencias de las pruebas (más abajo).
La serología no puede utilizarse como prueba diagnóstica independiente para las infecciones agudas por SARS-CoV-2, y no debe utilizarse para establecer la presencia o ausencia de infección aguda.
Sin embargo, puede ser útil en diversos entornos (p. ej., pruebas moleculares negativas, diagnóstico de pacientes con presentación tardía o síntomas prolongados, estudios de serovigilancia).[440][504]
Las respuestas de los anticuerpos al SARS-CoV-2 se producen generalmente durante las primeras 3 semanas de la enfermedad, siendo el tiempo de seroconversión de los anticuerpos IgG a menudo más temprano que el de los anticuerpos IgM.[505][506]
Los resultados suelen estar disponibles antes de 24 horas.
Las guías de práctica clínica internacionales para el uso de las pruebas serológicas varían. Consulte su guía de orientación local.
La Organización Mundial de la Salud (OMS) recomienda recoger una muestra de suero emparejada, una muestra en la fase aguda y otra en la fase de convalecencia, de 2 a 4 semanas después, en los pacientes en los que se sospecha fuertemente que existe infección y el resultado de la RT-PCR es negativo.[440]
La seroconversión o el aumento de los títulos de anticuerpos en el suero emparejado ayudan a confirmar si la infección es reciente y/o aguda. Si la muestra inicial resulta positiva, podría deberse a una infección pasada que no está relacionada con la enfermedad actual.
La seroconversión puede ser más rápida y más robusta en pacientes con enfermedades graves en comparación con aquellos con enfermedades leves o infecciones asintomáticas.
La Sociedad Estadounidense de Enfermedades Infecciosas (IDSA) desaconseja el uso de pruebas serológicas para diagnosticar la infección durante las primeras 2 semanas después del inicio de los síntomas o para proporcionar evidencia de infección en pacientes sintomáticos con una alta sospecha clínica y pruebas moleculares negativas repetidas. Las pruebas serológicas se pueden utilizar para ayudar con el diagnóstico del síndrome inflamatorio multisistémico en niños o cuando se desea evidencia de infección previa.[507]
BMJ practice pointer: testing for SARS-CoV-2 antibodies Opens in new window
Pruebas de detección rápida de anticuerpos
Si bien se han aprobado estuches de detección rápida de anticuerpos para la detección cualitativa de anticuerpos IgG/IgM del SARS-CoV-2 en el suero, el plasma o la sangre total, la OMS no recomienda el uso de estas pruebas fuera de los contextos de investigación, ya que aún no han sido validadas.[508]
Las evidencias son especialmente débiles para las pruebas serológicas en el punto de atención, y las evidencias disponibles no respaldan su uso.
En un metanálisis se determinó que la sensibilidad general de los inmunoensayos quimioluminiscentes (IEQL) para la IgG o la IgM era aproximadamente del 98%, y la sensibilidad de los ensayos de inmunoabsorción enzimática (ELISA) era del 84%; sin embargo, los inmunoensayos de flujo lateral (IFL), que se han desarrollado como pruebas en puntos de atención, presentaban la sensibilidad más baja, del 66%. La sensibilidad más elevada de la prueba fue 3 o más semanas después del inicio de los síntomas.[509]
Las pruebas moleculares (p. ej., RT-PCR) son solo una ayuda para el diagnóstico.
La Organización Mundial de la Salud (OMS) recomienda que los profesionales de salud consideren un resultado positivo o negativo en combinación con el tipo de muestra, las observaciones clínicas, la historia clínica del paciente y la información epidemiológica. También recomienda que los laboratorios se aseguren de que no se asigne incorrectamente un resultado positivo a las muestras con valores umbral de ciclo altos debido al ruido de fondo, y que proporcionen el valor umbral de ciclo en el informe al profesional salud. La prevalencia de la enfermedad altera el valor predictivo de los resultados de las pruebas. A medida que disminuye la prevalencia de la enfermedad, aumenta el riesgo de un falso positivo. Esto significa que la probabilidad de que una persona con un resultado positivo esté realmente infectada disminuye a medida que disminuye la prevalencia, independientemente de la supuesta especificidad de la prueba. Es necesario interpretar cuidadosamente los resultados positivos débiles.[510]
Se deben interpretar los resultados de la prueba de RT-PCR con precaución.
Las evidencias para el uso de la RT-PCR en el diagnóstico de COVID-19 son limitadas y siguen existiendo incertidumbres sobre su eficacia y precisión. Las estimaciones de la precisión diagnóstica deben interpretarse con cautela en ausencia de una norma de referencia definitiva para diagnosticar o descartar la COVID-19. Además, se necesitan más evidencias sobre la eficacia de las pruebas fuera de los entornos hospitalarios y en los casos asintomáticos o leves.[502]
Pocos estudios han intentado cultivar el virus vivo del SARS-CoV-2 a partir de muestras humanas. Esto es un problema porque el cultivo viral se considera una prueba recomendada con la que debe medirse y calibrarse cualquier prueba de índice de diagnóstico para los virus, para comprender las propiedades predictivas de esa prueba.[511] Es necesario realizar pruebas rutinarias prospectivas de muestras de referencia y de cultivo viral para establecer la utilidad y fiabilidad de la RT-PCR para diagnosticar el COVID-19, y su relación con los factores de los pacientes, como la fecha de inicio de los síntomas y el umbral de copia, a fin de ayudar a pronosticar la infecciosidad.[512]
Los resultados pueden fluctuar de positivos a negativos en todas las etapas de la infección, pueden volver a ser positivos después de dos pruebas negativas consecutivas, pueden detectarse durante más tiempo en quienes tienen una infección grave y pueden fluctuar en el nivel de detección durante varias semanas. Los resultados también pueden variar según el lugar de la muestra.[58]
No está claro si un resultado positivo de la RT-PCR indica siempre la presencia de un virus infeccioso.
La RT-PCR puede sobrestimar la duración de la infecciosidad.[58] La RT-PCR detecta el ARN viral, pero no se entiende del todo cómo eso representa un virus infeccioso. Para la transmisión se necesitan virus vivos completos, no los fragmentos identificados por la PCR.[512] Esto podría conducir en última instancia a restricciones para las personas que no presentan un riesgo de infección. Debido a que el ARN inactivo se degrada lentamente con el tiempo, puede detectarse todavía muchas semanas después de que el paciente ya no sea infeccioso.[511]
Un estudio encontró que solo el 28.9% de las muestras positivas de RT-PCR SARS-CoV-2 demostraron crecimiento viral cuando se incubaron en células Vero. No se observó un crecimiento en las muestras con un umbral de ciclo de RT-PCR >24, o cuando el inicio de los síntomas al tiempo de prueba fue >8 días. Por lo tanto, la infecciosidad de los pacientes con un umbral de ciclo >24 y una duración de los síntomas >8 días puede ser baja.[513] En otro estudio se comprobó que los pacientes con un umbral de ciclo de 34 o más no excretan virus infecciosos.[514] En una revisión sistemática se comprobó que los valores umbral de los ciclos eran significativamente más bajos y los registros de copias más altos en los especímenes que producen cultivos de virus vivos. Es poco probable que los que presentan un umbral de ciclo alto tengan un potencial infeccioso.[512]
Los valores de los umbrales de los ciclos no proporcionan una aproximación fiable o congruente con la infecciosidad entre las variantes del SARS-CoV-2.[515]
La interpretación de los resultados de la prueba RT-PCR depende de la precisión de la propia prueba y de las probabilidades de enfermedad antes y después de la prueba. La exactitud del resultado depende de diversos factores, entre ellos el lugar y la calidad del muestreo, la etapa de la enfermedad, el grado de multiplicación o eliminación del virus y la prevalencia de la enfermedad.[516]
Sensibilidad y especificidad: se ha estimado que la sensibilidad agrupada es del 87.8%, con una especificidad estimada en el rango del 87.7% al 100%.[502]
Probabilidad pretest: la estimación de la probabilidad pretest debe hacerse utilizando el conocimiento de las tasas locales de infección a partir de datos nacionales y regionales, así como los síntomas del paciente, la posible exposición a los casos, un historial médico previo de COVID-19 o la presencia de anticuerpos, y la probabilidad de un diagnóstico alternativo.[516] Cuando la probabilidad previa a la prueba es baja, los resultados positivos deben ser interpretados con cautela, e idealmente una segunda muestra debe ser probada para su confirmación.[517]
Probabilidad posterior a la prueba (post-test): cuanto menor sea la prevalencia de la enfermedad en una población determinada, menor será la probabilidad posterior a la prueba.[518] Por ejemplo, si se utiliza una prueba con una especificidad del 99% para analizar una población sintomática de alto riesgo en la que la probabilidad de infección es del 50%, el valor predictivo positivo es del 99%. Esto significa que por cada 100 personas con un resultado positivo en la prueba, 99 personas tendrán una infección de SARS-CoV-2, pero 1 persona sin infección tendrá un resultado falso positivo. Por el contrario, en una población asintomática de bajo riesgo, en la que la probabilidad de infección es baja (p. ej., 0.05%), el valor predictivo positivo es de alrededor del 4.3%. Esto significa que por cada 100 personas con un resultado positivo en la prueba, de 4 a 5 personas tendrán una infección de SARS-CoV-2, pero 95 a 96 personas sin infección tendrán un resultado falso positivo.[519]
BMJ practice pointer: interpreting a covid-19 test result Opens in new window
Resultados falsos positivos de la RT-PCR
Los resultados falsos positivos se pueden deber a un error de laboratorio o a una reacción cruzada con anticuerpos formados por la exposición actual y pasada a infecciones estacionales de coronavirus humano (p. ej., el resfriado común).[520] Los resultados de falsos positivos son más probables cuando la prevalencia del SARS-COV-2 es de moderada a baja.[521]
Existe una falta de datos sobre la tasa de pruebas de falsos positivos. Sin embargo, las estimaciones preliminares en el Reino Unido están en el rango del 0.8% al 4%.[522] Esta tasa podría traducirse en una proporción significativa de resultados falsos positivos diarios debido a la baja prevalencia actual del virus en la población del Reino Unido, lo que afectaría negativamente al valor predictivo positivo de la prueba.[517]
Entre los ejemplos de las posibles consecuencias de los resultados falsos positivos de las pruebas se incluyen:[517]
Posponer o cancelar innecesariamente procedimientos o tratamientos electivos
Posible exposición a la infección siguiendo una vía errónea en los entornos hospitalarios durante los ingresos hospitalarios urgentes
Pérdidas financieras debido al autoconfinamiento, pérdidas de ingresos y viajes cancelados
Daño psicológico debido a un diagnóstico erróneo, incluyendo el miedo a infectar a otros o a la estigmatización
Aumento de la depresión o de la violencia doméstica debido al encierro y al aislamiento
Sobreestimar la incidencia y el alcance de la infección asintomática en la población.
Resultados falsos negativos de la RT-PCR
La Administración de Medicamentos y Alimentos de EE. UU. (FDA) ha advertido que pueden producirse resultados falsos negativos con cualquier prueba molecular para el cribado del SRAS-CoV-2 si se produce una mutación en la parte del genoma del virus evaluada por dicha prueba. Los objetivos genéticos múltiples para determinar un resultado final presentan menos probabilidades de verse afectados por el aumento de la prevalencia de variantes genéticas. Se deben considerar los resultados negativos en combinación con las observaciones clínicas, la historia clínica del paciente y la información epidemiológica.[523]
Se han registrado tasas de falsos negativos de entre el 2% y el 29%.[516] Una revisión sistemática determinó que la tasa de falsos negativos variaba entre los estudios del 1.8% al 58% (mediana del 11%); sin embargo, había una heterogeneidad sustancial y en gran medida inexplicable entre los estudios.[524]
La probabilidad de un resultado falso negativo en una persona infectada disminuye del 100% en el día 1 de la infección al 67% en el día 4. La tasa media de falsos negativos baja al 38% el día del inicio de los síntomas, disminuye al 20% el día 8, y posteriormente comienza a aumentar de nuevo a partir del día 9.[525]
Entre los ejemplos de las posibles consecuencias de los resultados falsos negativos de las pruebas se incluyen:[516]
Los pacientes pueden ser trasladados a pabellones que no sean de la COVID-19, lo que lleva a la propagación de la infección intrahospitalaria
Los cuidadores podrían propagar la infección a los dependientes vulnerables
Los profesionales de salud corren el riesgo de propagar la infección a múltiples personas vulnerables.
Las evidencias sobre el rendimiento diagnóstico de los diferentes tipos de muestras de RT-PCR son limitadas.
Una revisión sistemática y un metanálisis encontraron que los hisopos nasales y faríngeos combinados ofrecían el mejor rendimiento diagnóstico de los enfoques de muestreo alternativos en comparación con los hisopos nasofaríngeos para el diagnóstico en un entorno de atención ambulatoria. La sensibilidad fue del 97%, la especificidad del 99%, el valor predictivo positivo del 97% y el valor predictivo negativo del 99%. Los hisopos de la garganta dieron una sensibilidad y un valor predictivo positivo mucho más bajos. La recogida de muestra en casa no se asoció con ninguna alteración de la precisión diagnóstica.[526] Los hisopos nasales anteriores parecen ser menos sensibles (82% a 88%), en comparación con los hisopos nasofaríngeos (98%). Los hisopos de la parte media de la turbina y de la parte anterior de la nariz tienen un rendimiento similar.[527] Hubo una alta concordancia entre los resultados de las pruebas del autohisopado y el hisopado asistido.[528]
Los metanálisis de las muestras de saliva emparejadas y los hisopos nasofaríngeos no encontraron diferencias estadísticamente significativas en la sensibilidad o la especificidad entre estas muestras para la detección del SARS-CoV-2, especialmente en el contexto ambulatorio. La sensibilidad no fue significativamente diferente entre las personas asintomáticas y los pacientes ambulatorios. Los métodos de recogida de saliva pueden afectar a la sensibilidad. Los metanálisis demuestran que la saliva es tan válida como la toma de muestras nasofaríngeas para la detección de infecciones por SARS-CoV-2 en pacientes sintomáticos y asintomáticos. La toma de muestras de saliva es sencilla, rápida, no invasiva, barata e indolora.[529][530][531][532][533][534]
Una revisión de la Cochrane encontró que las muestras autorecolectadas de la nariz, la orofaringe, la cavidad oral y la saliva fueron menos sensibles para detectar COVID-19 en comparación con las muestras nasofaríngeas recolectadas por profesionales de salud. Sin embargo, las muestras de saliva de garganta profunda y gárgaras recolectadas por ellos mismos tuvieron una sensibilidad similar en comparación con las muestras nasofaríngeas recolectadas por profesionales de salud.[535]
Las pruebas rápidas de antígenos son más fiables en las personas con una carga viral elevada que son sintomáticas.
Las pruebas rápidas de antígenos parecen ser una herramienta de diagnóstico fiable para detectar rápidamente a las personas con una carga viral elevada y en la primera semana de inicio de los síntomas, y pueden ayudar a detectar y aislar a los posibles superdifusores antes de que estén disponibles los resultados de la RT-PCR. Sin embargo, las pruebas no logran detectar a las personas con menor carga viral ni a los pacientes asintomáticos.[536][537]
Una revisión de la Cochrane encontró que las pruebas rápidas de antígenos varían en sensibilidad. La sensibilidad fue mayor en la primera semana tras el inicio de los síntomas en las personas sintomáticas (80.9%), en comparación con la segunda semana de síntomas (53.8%). La sensibilidad fue mayor en las personas sintomáticas (73%) que en las asintomáticas (54,7%). Se encontró que la sensibilidad también varía entre las distintas marcas de las pruebas.[538]
Un estudio observacional de cohortes que evaluó el rendimiento de las pruebas rápidas de flujo lateral de antígenos frente a la RT-PCR en una población general asintomática del Reino Unido encontró que la prueba de flujo lateral puede ser útil para detectar infecciones entre los adultos asintomáticos, en particular los que tienen una carga viral elevada y son probablemente infecciosos. Las pruebas de flujo lateral mostraron una sensibilidad del 40%, una especificidad del 99.9%, un valor predictivo positivo del 90.3% y un valor predictivo negativo del 99.2% en esta población. Aproximadamente, el 10% de las personas con una carga viral más alta detectada por la RT-PCR no fueron detectadas por las pruebas de flujo lateral.[539][Figure caption and citation for the preceding image starts]: Rendimiento de la prueba rápida de flujo lateral del antígeno del SARS-CoV-2 InnovaBMJ. 2021;374:n1637 [Citation ends].
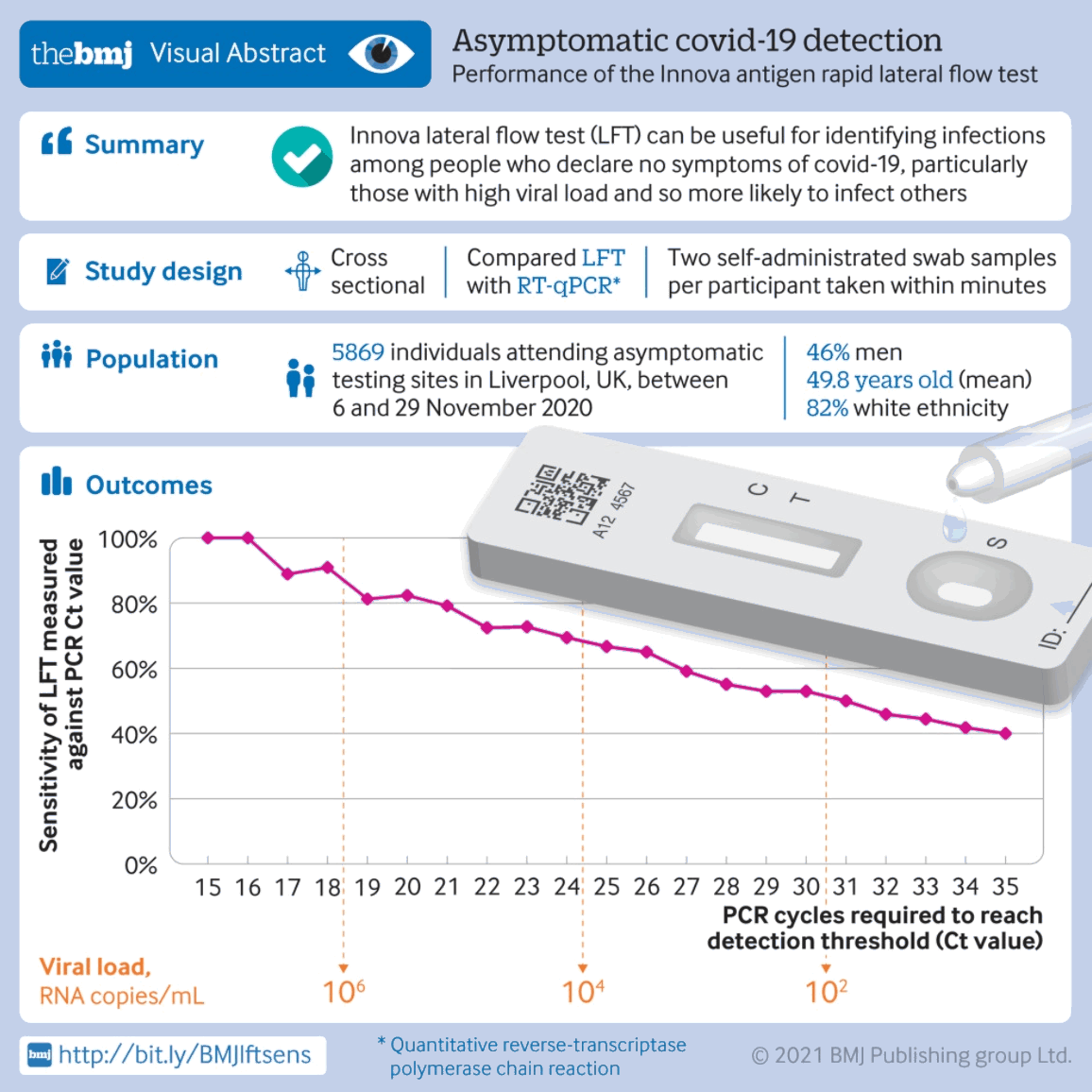
Una revisión sistemática y un metanálisis encontraron que las pruebas rápidas de antígenos realizadas por ellos mismos, incluida la autorecolección de muestras nasofaríngeas u orofaríngeas, mostraron una sensibilidad moderada y una especificidad alta en comparación con las pruebas estándar de RT-PCR. La sensibilidad fue mayor en pacientes sintomáticos cuando las muestras se recolectaron en los 7 días posteriores al inicio de los síntomas.[540]
Una revisión de la Cochrane encontró que las muestras autorecolectadas de la nariz tienen una sensibilidad similar a las muestras nasofaríngeas recolectadas por los profesionales de salud.[535]
Los resultados deben interpretarse con precaución, ya que son posibles los falsos positivos y los falsos negativos.
La FDA ha advertido que pueden producirse falsos positivos con las pruebas de antígenos, incluso cuando los usuarios no siguen las instrucciones de uso y que el número de falsos positivos aumenta a medida que disminuye la prevalencia de la enfermedad.[541]
La FDA recomienda que se repitan las pruebas (o en serie) tras un resultado negativo de una prueba casera, independientemente de que haya síntomas, para reducir el riesgo de un resultado falso negativo.[542]
Es posible que algunas pruebas no se recomiendan por cuestiones de rendimiento.
Las pruebas serológicas deben utilizarse con precaución y no deben emplearse para determinar infecciones agudas.[440]
A menudo, un diagnóstico fiable solo es posible en la fase de recuperación cuando han pasado las oportunidades de manejo o de interrupción de la transmisión.[440]
La presencia de anticuerpos que se unen al SARS-CoV-2 no garantiza que sean anticuerpos neutralizantes, o que ofrezcan inmunidad protectora.[440]
Las evidencias para el uso de las pruebas serológicas son limitadas y siguen existiendo incertidumbres sobre su precisión.
Una revisión de la Cochrane encontró que las pruebas de anticuerpos podrían ser una herramienta útil para los pacientes en los que las pruebas moleculares o basadas en antígenos no han conseguido detectar el virus SARS-CoV-2, incluidos los que presentan síntomas continuos de infección aguda (a partir de la tercera semana) o los que presentan secuelas posagudas. La sensibilidad de la prueba es demasiado baja durante la primera semana desde el inicio de los síntomas.[543]
La sensibilidad estimada de las pruebas de anticuerpos osciló entre el 18.4% y el 96.1% (la sensibilidad más baja informada fue la de una prueba en el punto de atención, aunque se informó una sensibilidad <50% para una prueba de laboratorio), y la especificidad osciló entre el 88.9% y el 100%. Se necesitan más evidencias sobre la eficacia de las pruebas fuera de los entornos hospitalarios y en los casos asintomáticos o leves.[502]
Los estudios por imágenes debe utilizarse como uno de los elementos del trabajo de diagnóstico que, por lo demás, incluye datos clínicos y de laboratorio.[544]
La elección de la modalidad de estudios por imágenes depende de varios factores y se deben consultar los protocolos locales.
Todos los procedimientos de obtención de estudios por imágenes deben realizarse de acuerdo con los procedimientos locales de prevención y control de infecciones.
Los estudios por imágenes de tórax se consideran seguros en las mujeres embarazadas.[545]
Solicite una radiografía de tórax en todos los pacientes que estén gravemente enfermos (p. ej., SpO2 <94% o puntuación de National Early Warning Score 2 [NEWS2] ≥3) o en los que estén estables pero esté clínicamente indicada una radiografía de tórax (p. ej., sospecha de neumonía).[444]
Aproximadamente, el 74% de los pacientes presentan una radiografía de tórax anormal en el momento del diagnóstico. Las anomalías más frecuentes son la opacidad en vidrio deslustrado (29%) y la consolidación (28%). La distribución es generalmente bilateral, periférica y con predominio de la zona basal. El neumotórax y los derrames pleurales son raros. No hay una sola característica en la radiografía de tórax que sea diagnóstica.[546]
La radiografía de tórax es moderadamente sensible y moderadamente específica para el diagnóstico de COVID-19. Los resultados agrupados encontraron que la radiografía de tórax diagnosticó correctamente la COVID-19 en el 73% de las personas que presentaban la enfermedad. Sin embargo, identificó incorrectamente el COVID-19 en el 27% de las personas que no presentaban la enfermedad.[547]
Aunque la radiografía de tórax parece tener una menor sensibilidad en comparación con la tomografía computarizada de tórax, presenta las ventajas de que es menos intensiva en recursos, está asociada con menores dosis de radiación, es más fácil de repetir secuencialmente y es portátil.[544]
Se debe considerar la posibilidad de solicitar una tomografía computarizada de tórax.
La TC de tórax puede desempeñar un papel en el diagnóstico en un número limitado de pacientes hospitalizados, especialmente cuando las pruebas moleculares iniciales no han sido concluyentes, o cuando se está considerando un diagnóstico alternativo.[548] Sin embargo, no es un diagnóstico para COVID-19 y se debe consultar la orientación local para realizar una tomografía computarizada.
La British Society of Thoracic Imaging (BSTI) recomienda la tomografía computarizada en pacientes con sospecha clínica de COVID-19 que están gravemente enfermos si la radiografía de tórax es incierta o normal. Sin la sospecha de COVID-19, la radiología es inespecífica y podría representar muchos otros procesos de enfermedad. El BSTI, en colaboración con el NHS de Inglaterra, ha producido una herramienta de apoyo a la decisión en radiología para ayudar a los médicos a decidir si se debe solicitar o no un estudio por imágenes de tórax.[444] BSTI: radiology decision tool for suspected COVID-19 Opens in new window
Algunas instituciones del Reino Unido recomiendan un enfoque más pragmático para los pacientes con alta sospecha clínica de COVID-19, recomendando una TC de tórax solo después de dos radiografías de tórax indeterminadas o normales en combinación con una prueba de RT-PCR negativa.[549]
El American College of Radiology recomienda reservar la TC para los pacientes sintomáticos hospitalizados con indicaciones clínicas específicas para la TC y hace hincapié en que una TC de tórax normal no significa que un paciente no tenga COVID-19 y que una TC de tórax anormal no es específica para el diagnóstico de COVID-19.[550]
La TC torácica es moderadamente sensible (70%) y altamente específica (90%) para el diagnóstico de COVID-19.[551]
Los resultados agrupados encontraron que la TC de tórax diagnosticó correctamente la COVID-19 en el 87.9% de las personas que presentaban la enfermedad. Sin embargo, identificó incorrectamente el COVID-19 en el 21% de las personas que no presentaban la enfermedad. Por lo tanto, la TC de tórax puede presentar más utilidad para excluir el COVID-19 que para diferenciarlo de otras causas de enfermedad respiratoria.[547]
El valor predictivo positivo fue bajo (1.5% a 30.7%) en las regiones de baja prevalencia, y el valor predictivo negativo osciló entre el 95.4% y el 99.8% en un metanálisis. La sensibilidad y la especificidad agrupadas fueron del 94% al 96% y el 37%, respectivamente.[552][553]
La precisión parece ser menor entre los niños; sin embargo, hay pocos datos en esta población.[548]
Los resultados del TC de tórax pueden no correlacionarse con los resultados de la prueba RT-PCR o la presentación clínica.
La evidencia de neumonía en la TC puede preceder a un resultado positivo de RT-PCR para el SARS-CoV-2 en algunos pacientes.[554]
Algunos pacientes pueden presentar un hallazgo torácico normal a pesar de un RT-PCR positivo.[555]
Los resultados de la prueba RT-PCR pueden ser falsos negativos, por lo que los pacientes con hallazgos típicos en la TC deben repetir la prueba RT-PCR para confirmar el diagnóstico.[556]
Las alteraciones en los estudios por imágenes de la TC pueden estar presentes en pacientes asintomáticos. La estimación conjunta de la tasa de hallazgos positivos en la TC de tórax en los casos asintomáticos fue del 47.6% (principalmente opacidades de vidrio deslustrado).[557]
Los pacientes con variantes ómicron del SARS-CoV-2 tenían menos probabilidades de ser positivos en la tomografía computarizada en comparación con los infectados con variantes no ómicron.[558]
Las características típicas del TC de tórax incluyen la opacidad del vidrio deslustrado y la consolidación.
Se han informado hallazgos anormales en la tomografía de tórax en hasta el 97% de los pacientes hospitalizados.[559]
Los hallazgos más frecuentes son la opacidad del vidrio esmerilado, ya sea de forma aislada o coexistiendo con otros hallazgos como la consolidación, el engrosamiento del tabique interlobular o el patrón de adoquín desordenado. La pauta de distribución más frecuente es la distribución bilateral, periférica/subpleural, posterior de las opacidades, con un predominio del lóbulo inferior. La afectación extensiva/multilobular con las consolidaciones es más frecuente en los pacientes de edad avanzada y en las personas con enfermedades graves.[560]
Las características atípicas incluyen el agrandamiento vascular pulmonar, el engrosamiento pleural adyacente, los broncogramas aéreos, las líneas subpleurales, la distorsión de los bronquios, las bronquiectasias, el signo de retracción vacuolar y el signo del halo. Con escasa frecuencia se ha informado derrame pleural, derrame pericárdico, cavitación, neumotórax y linfadenopatía mediastínica.[560]
La opacidad del vidrio esmerilado presenta el mayor rendimiento diagnóstico para la neumonía COVID-19, seguido de la opacidad de vidrio esmerilado más la consolidación, y solo la consolidación.[561]
La presencia simultánea de la opacidad del vidrio esmerilado y otras características de la neumonía viral presentó un rendimiento óptimo en la detección de COVID-19 (sensibilidad 90% y especificidad 89%).[562]
La exploración por TC generalmente muestra un aumento en el tamaño, número y densidad de las opacidades de vidrio molido en el período inicial de seguimiento, con una progresión a áreas mixtas de opacidades de vidrio esmerilado, consolidaciones y patrón de adoquín desordenado que alcanzan su máximo en el día 10 a 11, antes de resolverse gradualmente o persistir como fibrosis desigual.[560]
Un pequeño estudio comparativo encontró que los pacientes con COVID-19 son más propensos a tener una afectación bilateral con múltiples moteados y opacidad de vidrio esmerilado en comparación con otros tipos de neumonía.[563]
Los pacientes con variantes no ómicron del SARS-CoV-2 tuvieron más cambios en los estudios por imágenes por TC en comparación con aquellos con variantes ómicron.[558]
Los pacientes con variantes de ómicron generalmente tenían lesiones ubicadas en el centro del pulmón o en un solo lóbulo. Tenían menos probabilidades de presentar lesiones bilaterales, patrón en empedrado loco, opacidades lineales y aumento del calibre vascular, pero más probabilidades de presentar engrosamiento de la pared bronquial. La distribución de las lesiones fue más extensa (afectación bilateral y multilobular) en pacientes con variantes no ómicron.
Las mujeres embarazadas parecen presentar con mayor frecuencia hallazgos de TC más avanzados en comparación con la población adulta general.[564]
Sin embargo, los resultados del TC son similares a los de la población adulta general.
Los niños suelen presentar hallazgos normales o alteraciones leves en la tomografía computarizada de tórax.
Los signos más frecuentes en los niños son la opacidad parcheada, las sombras parcheadas inespecíficas, las áreas de consolidación, los nódulos infectados y el signo del halo. Las anomalías son más frecuentes en los lóbulos múltiples y son predominantemente bilaterales. El derrame pleural es infrecuente. Los niños pueden presentar signos de neumonía en los estudios por imágenes de tórax a pesar de presentar síntomas mínimos o ningún síntoma.[565]
La opacidad en vidrio esmerilado y el engrosamiento peribronquial fueron los hallazgos más prevalentes en los lactantes menores de 1 año.[566]
La ecografía pulmonar puede ser una alternativa a la radiografía de tórax y al TC de tórax en algunos lugares.
La ecografía pulmonar se utiliza como herramienta de diagnóstico en algunos centros como alternativa a la radiografía y a la tomografía computarizada de tórax.
Aunque solo hay evidencias de muy baja certeza que respaldan su exactitud diagnóstica, podría ser útil como modalidad de estudio por imagen complementaria o alternativa.[544]
BSTI: lung ultrasound (LUS) for COVID-19 patients in critical care areas Opens in new window
La ecografía pulmonar es sensible pero no específica para el diagnóstico de COVID-19.
Los resultados agrupados revelaron que la ecografía pulmonar diagnosticó correctamente la COVID-19 en el 87% de las personas con la enfermedad. Sin embargo, diagnosticó incorrectamente COVID-19 en el 24% de las personas que no presentaban la enfermedad. Por lo tanto, la ecografía puede presentar mayor utilidad para excluir el COVID-19 que para diferenciarlo de otras causas de enfermedad respiratoria.[547]
En un estudio, la puntuación de la ecografía pulmonar fue un buen factor pronóstico de malos resultados y de mortalidad a 28 días.[567]
Los rasgos típicos incluyen líneas B (confluentes o separadas y normalmente al menos 3) y anomalías pleurales, con una distribución bilateral.[568]
Otros hallazgos son consolidaciones, derrame pleural, broncograma aéreo y neumotórax.
Aunque estos hallazgos no son específicos de COVID-19, aumentan la probabilidad de enfermedad en el contexto de una presentación clínica característica.
La ecografía pulmonar presenta ventajas y limitaciones.[569][570][571]
Ventajas: portabilidad; evaluación a pie de cama; reducción de la exposición del profesional de salud; procedimiento de esterilización más sencillo; ausencia de exposición a radiaciones ionizantes; repetibilidad durante el seguimiento; seguridad de uso en mujeres embarazadas y niños; mayor disponibilidad en entornos con recursos limitados.
Limitaciones: no puede discernir la cronicidad de una lesión; pueden ser necesarias otras modalidades de estudios por imágenes.
Las posibles funciones de las ecografías incluyen: reducir la transmisión nosocomial, monitorizar la evolución de los pacientes; y un posible papel en las subpoblaciones que son vulnerables pero que no son aptas para la TC (p. ej., las mujeres embarazadas).[572] La puntuación de la ecografía pulmonar puede desempeñar un papel en el pronóstico.[573]
La Organización Mundial de la Salud (OMS) recomienda estudios por imágenes del tórax (radiografía de tórax, TC de tórax o ecografía pulmonar) en los siguientes casos:[544]
Pacientes sintomáticos con sospecha de COVID-19 cuando la RT-PCR no está disponible, los resultados de la prueba de RT-PCR se retrasan, o la prueba inicial de RT-PCR es negativa pero existe una alta sospecha clínica de COVID-19 (para el diagnóstico)
Los pacientes con sospecha o confirmación de COVID-19 que no están actualmente hospitalizados y tienen síntomas leves (para decidir sobre el ingreso hospitalario frente al alta domiciliaria)
Pacientes con sospecha o confirmación de COVID-19 que no están actualmente hospitalizados y presentan síntomas de moderados a graves (para ayudar a decidir sobre el ingreso en la sala ordinaria frente al ingreso en la unidad de cuidados intensivos)
Pacientes con sospecha o confirmación de COVID-19 que están actualmente hospitalizados y presentan síntomas de moderados a graves (para informar el manejo terapéutico).
Use of this content is subject to our disclaimer

