Recomendaciones
Urgente
Sospecha de NAC en pacientes con síntomas y signos de una infección de las vías respiratorias bajas y, en un entorno hospitalario, con nuevo sombreado radiográfico (consolidación) para el que no hay otra explicación.[1][63][64][65]
Durante la pandemia de COVID-19, considere que todos los pacientes con tos, fiebre u otros síntomas sugestivos tienen COVID-19 hasta que se demuestre lo contrario. Para pacientes con neumonía por COVID-19 presunta o confirmada, consulte nuestro tema. Coronavirus disease 2019 (COVID-19) Opens in new window.
La neumonía debida a COVID-19 no se cubre en este tema.
Piense en "¿Podría ser sepsis?" basado en el deterioro agudo en un paciente adulto en el que hay evidencia clínica o una fuerte sospecha de infección.[66][67]
Utilice un enfoque sistemático, junto con su juicio clínico, para la evaluación; consulte urgentemente a un responsable de la toma de decisiones clínicas (p. ej., un médico de nivel ST4 en el Reino Unido) si sospecha sepsis.[67][68][69][70]
Consulte las guías de práctica clínica locales para conocer el enfoque recomendado en su institución para la evaluación y el manejo del paciente con sospecha de sepsis. Ver Sepsis en adultos.
Urgente: en el hospital
Priorizar una radiografía de tórax para todos los pacientes con sospecha de NAC en las 4 horas posteriores a la presentación en el hospital.[1][63][65]
Solicitar análisis de sangre que incluyen:[1][65]
Saturaciones de oxígeno para guiar el tratamiento de apoyo
Gasometría arterial en pacientes con SpO 2 <94%, aquellos con riesgo de insuficiencia ventilatoria hipercápnica (retención de CO 2) y todos los pacientes con NAC de alta gravedad (consulte nuestra sección de recomendaciones de manejo para obtener más detalles sobre la evaluación de la gravedad)
Urea y electrolitos para informar la gravedad
Hemograma completo, pruebas de función hepática y proteína C reactiva para ayudar al diagnóstico y para las mediciones iniciales.
Evaluar los requisitos de oxígeno. Prescribir oxígeno si la saturación de oxígeno <94% y mantener en el rango objetivo.[1][65] En pacientes con riesgo de retención de CO 2, prescribir oxígeno si la saturación de oxígeno <88%.[71]
Monitorear la oxigenoterapia controlada. Un límite superior de SpO 2 del 96% es razonable cuando se administra oxígeno suplementario a la mayoría de los pacientes con enfermedad aguda que no están en riesgo de hipercapnia.
La evidencia indica que el uso liberal de oxígeno suplementario (SpO objetivo 2 >96%) en adultos gravemente enfermos se asocia con una mayor mortalidad que la oxigenoterapia más conservadora.[72]
Un objetivo más bajo de SpO 2 del 88% al 92% es adecuado si el paciente se encuentra en riesgo de insuficiencia respiratoria hipercápnica.[71]
Evalúe el riesgo de mortalidad utilizando la puntuación CURB-65 y su juicio clínico para todos los pacientes con neumonía confirmada por radiografía de tórax (consulte nuestra sección Manejo - recomendaciones completas para obtener más información). [ Índice de gravedad de la neumonía CURB-65 Opens in new window ] [1][63][65]
Puntuación de 3-5: gravedad alta.
Puntuación de 2: manejar como neumonía de gravedad moderada.[1][63][65]
Puntuación de 0 o 1: manejar como neumonía de baja gravedad.[1][63][65]
Enviar muestras de esputo y sangre para cultivo en personas con NAC de gravedad moderada o alta, idealmente antes de comenzar con antibióticos.[1][65] Considere la prueba de legionela y antígeno de antígeno neumocócico en orina.[63]
Mida las observaciones inicialmente al menos dos veces al día y con mayor frecuencia (p. ej., cada hora) en aquellos admitidos en una unidad de cuidados intensivos (unidad de alta dependencia o unidad de cuidados intensivos).[1][65]
Urgente: en el entorno comunitario
Realice una radiografía de tórax SOLO si no está seguro del diagnóstico y la radiografía lo ayudará a controlar la enfermedad aguda.[1][63][65]
Utilice la oximetría de pulso como parte de su evaluación de la gravedad de la enfermedad y para determinar el requerimiento de oxígeno.[71]
Evalúe el riesgo de mortalidad utilizando la puntuación CRB-65 (consulte Manejo - recomendaciones completas) y su juicio clínico para informar la gravedad.[1][63][65]
Principales recomendaciones
Presentación
Los pacientes con NAC suelen presentar síntomas y signos consistentes con una infección de las vías respiratorias bajas (es decir, tos, disnea, dolor torácico pleurítico, esputo mucopurulento, mialgia, fiebre) y ninguna otra explicación para la enfermedad (p. ej., sinusitis o asma).[63]
Recuerde considerar presentaciones atípicas (sin signos torácicos obvios). Por ejemplo:
La neumonía por micoplasma en adultos jóvenes puede presentarse como dolor de garganta, dolor de cabeza, náuseas, dolor abdominal y diarrea[73]
La neumonía por legionela puede presentarse como malestar constitucional, diarrea y confusión[73]
La neumonía por Pneumocystis en personas inmunosuprimidas puede presentarse solo como tos, disnea e hipoxia marcada[73]
Las personas de edad avanzada con frecuencia presentan síntomas inespecíficos (especialmente confusión) y empeoramiento de condiciones preexistentes, y sin signos torácicos ni fiebre[1][65]
Algunas personas presentan estados de confusión agudos.[73]
No utilice las características clínicas por sí solas para predecir el agente causal o para influir en su elección inicial de antibiótico.[1][65][74]
Estratificación del riesgo
Determine si el paciente debe ser tratado en el hospital o en el hogar utilizando la puntuación de riesgo de mortalidad CURB-65 (entorno hospitalario) o la puntuación CRB-65 (entorno comunitario) (consulte nuestra sección Manejo - recomendaciones para obtener más detalles sobre la estratificación del riesgo). [ Índice de gravedad de la neumonía CURB-65 Opens in new window ] [1][63][65]
Estratificación del riesgo en el hospital*
Gravedad de la NAC | Escala CURB-65 | Decisión de gestión |
|---|---|---|
Alto | 4 o 5 | Organizar una evaluación de emergencia por parte de un especialista en cuidados intensivos[1][63][65] |
3 | Hable con un colega sénior lo antes posible y maneje la neumonía de alta gravedad[1][63][65] | |
Moderada | 2 | Considere el tratamiento hospitalario de corta estancia o el tratamiento ambulatorio supervisado por el hospital[1][63][65] |
Bajo | 0 o 1 | |
*Todos los pacientes con NAC confirmados por radiografía de tórax. | ||
Estratificación del riesgo en el entorno comunitario
Gravedad de la NAC | CRB-65 | Decisión de gestión |
|---|---|---|
Alto | 3 o más | |
Moderada | 1 o 2 | Considerar la derivación al hospital para evaluación y tratamiento*[1][63][65] |
Bajo | 0 |
Estudios por imágenes
Confirmar el diagnóstico mediante radiografía de tórax en todos los pacientes que acudieron al hospital con sospecha de NAC.[1][63][65]
Un diagnóstico definitivo de NAC requiere evidencia de consolidación en la radiografía de tórax.[75]
En entornos comunitarios, el diagnóstico se basa en los signos y síntomas de infección de las vías respiratorias bajas, los signos torácicos focales y la gravedad de la enfermedad.[1][63][65]
Investigaciones adicionales
Hable con un colega sénior sobre cualquier paciente que no mejore como se esperaba.[1][65]
Considere repetir la radiografía de tórax, la proteína C reactiva, el recuento de leucocitos y otras muestras para la microbiología en pacientes que no progresan satisfactoriamente después de 3 días de tratamiento.[1][65]
En pacientes con NAC de alta gravedad que no responden a los antibióticos betalactámicos o en los que sospecha un patógeno atípico o viral, solicite la reacción en cadena de la polimerasa (u otra prueba de detección de antígenos) de esputo u otra muestra de las vías respiratorias.[1][65]
En el entorno comunitario evaluar la oxigenación mediante oximetría de pulso.[71]
La saturación de oxígeno <94% es un factor pronóstico adverso en la NAC y también suele ser una indicación para la oxigenoterapia.[76]
Considere la derivación hospitalaria urgente en estos pacientes.[1][65]
Las pruebas diagnósticas generales no son necesarias en la mayoría de los pacientes que se presentan en el entorno comunitario, pero debe considerar una prueba de proteína C reactiva en el punto de atención si no puede hacer un diagnóstico de NAC a partir de la evaluación clínica y no está seguro de si los antibióticos están indicados.[1][63][65]
Durante la pandemia de COVID-19, solicite una prueba de amplificación de ácidos nucleicos, como PCR en tiempo real, para detectar el SARS-CoV-2 en cualquier paciente con sospecha de infección siempre que sea posible.[77][78] Ver nuestro tema Coronavirus disease 2019 (COVID-19) Opens in new window.
Ninguna constelación de signos y síntomas es predictiva de NAC. Sin embargo, los pacientes suelen presentar:[1][63][64][65]
Síntomas y signos consistentes con una infección de las vías respiratorias bajas:
Tos y al menos otro síntoma de las vías respiratorias:
Al menos una característica sistémica:
Escalofríos intensos o sudores nocturnos: generalmente presentes, pero menos comunes en pacientes mayores[1]
Fiebre (>38ºC [>100ºF]):los pacientes mayores pueden estar afebriles[1]
Síntomas inespecíficos: pueden incluir mialgia, letargo, malestar general, anorexia. La confusión se observa a menudo enpacientes mayores[1]
Nuevos signos focales en el tórax en el examen, como crepitaciones o respiración bronquial
No hay otra explicación para la enfermedad.
Recuerde considerar presentaciones atípicas de NAC (es decir, sin signos torácicos obvios). Por ejemplo:
La neumonía por micoplasma en adultos jóvenes puede presentarse como dolor de garganta, dolor de cabeza, náuseas, dolor abdominal y diarrea[73]
La neumonía por legionela puede presentarse como malestar constitucional, diarrea y confusión[73]
La neumonía por Pneumocystis en los inmunosuprimidos puede presentarse solo con tos, disnea e hipoxia marcada[73]
Las personas de edad avanzada con frecuencia presentan síntomas inespecíficos (p. ej., letargo, malestar general, anorexia, confusión) y empeoramiento de afecciones preexistentes, y sin signos torácicos ni fiebre[1]
Algunas personas presentan estados de confusión agudos.[73]
Considere la velocidad del inicio de los síntomas en su diagnóstico diferencial:
Los síntomas que se desarrollan en cuestión de minutos pueden sugerir una embolia pulmonar, neumotórax o una etiología cardíaca.
Practical tip
Piense en "¿Podría ser sepsis?" basado en el deterioro agudo en un paciente adulto en el que hay evidencia clínica o una fuerte sospecha de infección.[66][67][68] Ver Sepsis en adultos .
El paciente puede presentar síntomas inespecíficos o no localizados (p. ej., malestar agudo con temperatura normal) o puede haber signos graves con evidencia de disfunción multiorgánica y shock.[66][67][68]
Recuerde que la sepsis representa el final grave y potencialmente mortal de la infección.[79]
La neumonía es una de las principales fuentes de sepsis.[80]
Utilice un enfoque sistemático (p. ej., National Early Warning Score 2 [NEWS2]), junto con su juicio clínico, para evaluar el riesgo de deterioro debido a la sepsis.[66][68][69][81] Consulte las guías de práctica clínica locales para conocer el enfoque recomendado en su institución.
Organice una revisión urgente por parte de un responsable de la toma de decisiones clínicas de alto nivel (por ejemplo, un médico de nivel ST4 en el Reino Unido) si sospecha sepsis:[70]
En un plazo de 30 minutos para un paciente que está gravemente enfermo (p. ej., puntaje NEWS2 de 7 o más, evidencia de shock séptico u otras preocupaciones clínicas significativas).
En un plazo de 1 hora para un paciente que está gravemente enfermo (p. ej., puntaje NEWS2 de 5 o 6).
Siga su protocolo local para la prueba diagnóstica y el tratamiento de todos los pacientes con sospecha de sepsis o aquellos en riesgo. Comience el tratamiento de inmediato. Determine la urgencia del tratamiento de acuerdo con la probabilidad de infección y la gravedad de la enfermedad, o de acuerdo con su protocolo local.[70][81]
En el entorno comunitario: derivar para atención médica de emergencia en el hospital (generalmente en ambulancia de luz azul en el Reino Unido) a cualquier paciente que esté gravemente enfermo con una sospecha de infección y que:[67]
Se considera que tiene un alto riesgo de deterioro debido a la disfunción orgánica (medido por la estratificación del riesgo)
Riesgo de sepsis neutropénica.
Algunos síntomas y signos son más comunes con agentes patógenos específicos.[1]
Sin embargo, no utilice las características clínicas por sí solas para predecir el agente causal o para influir en su elección inicial de antibiótico.[1][65][74]
Agentes patógenos típicos que causan NAC en adultos en el Reino Unido y sus características más comúnmente asociadas[1]
Agentes patógenos | Características clínicas más comúnmente asociadas | Otras características |
|---|---|---|
Streptococcus pneumoniae | Inicio agudo, fiebre alta y dolor torácico pleurítico | Agente patógeno general más común Más probable en presencia de comorbilidad cardiovascular, aumento de la edad S pneumoniae bacteraémica es más probable en:
|
Haemophilus influenzae | Sin características definitorias específicas | Más probable en personas de edad avanzada y con EPOC |
Legionella pneumophila | Diarrea, encefalopatía y otros síntomas neurológicos, mayor probabilidad de infección grave y evidencia de afectación multisistémica (p. ej., pruebas de función hepática anormales, creatina quinasa sérica elevada) | Más probable en pacientes jóvenes sin comorbilidades, fumadores, personas inmunocomprometidas, personas expuestas a sistemas de agua artificial contaminados (p. ej., unidades de aire acondicionado, spas, fuentes, reparación de sistemas de plomería domésticos) Mayor frecuencia en enfermedades graves (pacientes en la unidad de cuidados intensivos) Consultar sobre viajes al extranjero |
Staphylococcus aureus | Sin características definitorias específicas | Más probable si la infección por gripe es anterior o concurrente Mayor frecuencia en enfermedades graves (pacientes en la unidad de cuidados intensivos) Infórmese sobre los síntomas de la gripe, ya que tienen valor predictivo. La infección por el virus de la influenza puede complicarse con una infección co-/secundaria con S. aureus |
Agentes patógenos típicos que causan NAC en adultos en el Reino Unido y sus características más comúnmente asociadas[1]
Agentes patógenos | Características clínicas más comúnmente asociadas | Otras características |
|---|---|---|
Mycoplasma pneumoniae | En adultos jóvenes puede presentarse como dolor de garganta, dolor de cabeza, náuseas, dolor abdominal y diarrea[73] | Más probable en pacientes más jóvenes Los años epidémicos ocurren en ciclos de aproximadamente 4 años |
Chlamydophila pneumoniae | Sin características definitorias específicas | Ausente |
Coxiella burnetii | Antecedentes de tos seca y fiebre alta | Más probable en hombres La exposición a fuentes animales infectadas (especialmente durante el parto) es el principal vínculo epidemiológico[82] |
Klebsiella pneumoniae | Sin características definitorias específicas | Las personas con dependencia del alcohol tienen un mayor riesgo de neumonía bacteriémica y fatal por Klebsiella |
Su historial debe cubrir los factores de riesgo para ayudarlo a evaluar si el paciente tiene NAC, una infección de las vías respiratorias bajas o un diagnóstico alternativo. También debe identificar los factores que pueden influir en el plan de manejo si se diagnostica NAC.
Tenga en cuenta que no puede hacer un diagnóstico definitivo de NAC solo con la anamnesis.
Historia clínica
(* Denota un fuerte factor de riesgo para NAC).
Enfermedades respiratorias crónicas:
Otras comorbilidades crónicas:
Practical tip
Considere la neumonitis por aspiración/neumonía en pacientes con alto riesgo de aspiración, como aquellos con dificultades crónicas para tragar, aquellos con afecciones neurológicas orgánicas (p. ej., enfermedad de Parkinson, accidente cerebrovascular, demencia) o aquellos que no pueden proteger sus vías respiratorias fácilmente.[1]
Antecedentes sociales
Edad ≥65 años*
La incidencia de NAC aumenta significativamente con la edad. La edad avanzada se asocia con una mayor mortalidad por NAC.[10]
Residencia en una residencia de ancianos*
Contacto con niños*
El contacto regular con niños está asociado con un mayor riesgo de padecer neumonía adquirida en la comunidad (NAC).[49]
La NAC es más grave en los hombres que en las mujeres, lo que provoca una mayor mortalidad en los varones en general y especialmente en los de más edad.[86]
Antecedentes del estilo de vida
Consumo/abuso de alcohol*
Las personas que consumen alcohol, ya sea en cualquier cantidad o en cantidades elevadas, tienen un 83% más de riesgo de NAC en comparación con quienes no consumen alcohol o lo hacen en menor cantidad (riesgo relativo de 1.83).[43] Por cada 10 a 20 g más de ingesta de alcohol por día, hay un aumento del 8% en el riesgo de NAC.[43]
Tabaquismo*
higiene bucal deficiente
La mala higiene bucal (particularmente la disestesia dental y el uso de prótesis dentales) puede contribuir a un mayor riesgo de NAC en adultos.[87]
Historia farmacológica
Los inhibidores de la bomba de protones, los antagonistas H2 y los opioides recetados (particularmente los opioides inmunosupresores) están asociados con la NAC.[59]
Realizar una exploración exhaustiva, en particular del sistema cardiorrespiratorio, para identificar las características compatibles con la NAC.
Compruebe:
Fiebre (>38ºC [>100ºF])
Frecuencia respiratoria elevada
Taquicardia
Signos torácicos focales : ninguno, algunos o todos estos pueden estar presentes:
crepitaciones
respiración bronquial
Disminución de la expansión del pecho
Matidez a la percusión (sugiere consolidación y/o derrame pleural)
Disminución de la entrada de aire.
Concéntrese además en otras áreas (p. ej., garganta, piernas) si la presentación sugiere un diagnóstico alternativo, como una infección de las vías respiratorias altas, trombosis venosa profunda o embolia pulmonar.
En el hospital
Todos los pacientes en presentación
Enviar a todos los pacientes atendidos en el hospital con sospecha de NAC para una radiografía de tórax lo antes posible para confirmar el diagnóstico, y en las 4 horas posteriores a la presentación al hospital.[1][63][65]
Un nuevo sombreado (consolidación) en la radiografía de tórax confirma el diagnóstico de NAC[1][63][65]
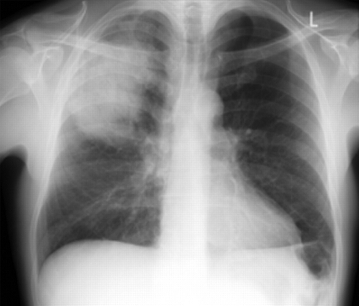
Vuelva a evaluar al paciente si la radiografía de tórax no muestra consolidación.[1][Figure caption and citation for the preceding image starts]: Radiografía de tórax posterior-anterior que muestra consolidación del lóbulo superior derecho en un paciente con neumonía adquirida en la comunidadDurrington HJ, et al. Recent changes in the management of community acquired pneumonia in adults. BMJ 2008;336:1429. [Citation ends].
Practical tip
Una radiografía de tórax de alta calidad es importante para garantizar un diagnóstico preciso y evitar la prescripción inadecuada de antibióticos. Un estudio informó que el 29% de los pacientes hospitalizados tratados por NAC no tenían anomalías radiográficas.[88]
Tenga en cuenta que es más difícil obtener una imagen de alta resolución de una persona con obesidad de clase III (índice de masa corporal ≥40).
Reservado para circunstancias específicas
Considere una exploración tomografía computarizada (TC) de tórax si la radiografía es de mala calidad o si hay una consolidación mal definida.[1]
Considere una exploración por TC de tórax u otras pruebas diagnósticas mediante estudios por imágenes para detectar neumonía "complicada" o cambios atípicos en una radiografía de tórax, como cavitación, patrón de consolidación multifocal o derrame pleural.[89][Figure caption and citation for the preceding image starts]: Radiografía de tórax que muestra neumonía cavitante en el lóbulo superior izquierdoDe la colección del Dr. Jonathan Bennett. Usado con autorización [Citation ends].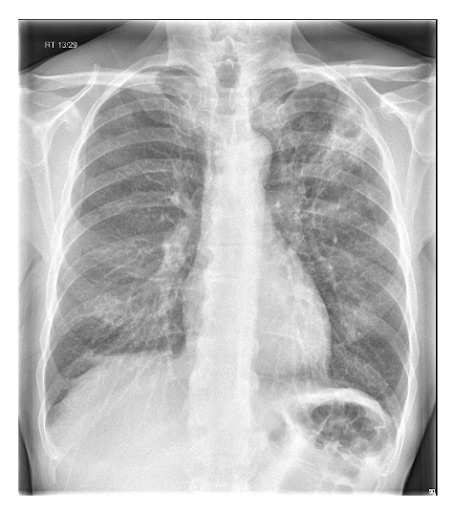
[Figure caption and citation for the preceding image starts]: derrame pleural del lado izquierdoDe la colección del Dr. R Light. Usado con autorización [Citation ends].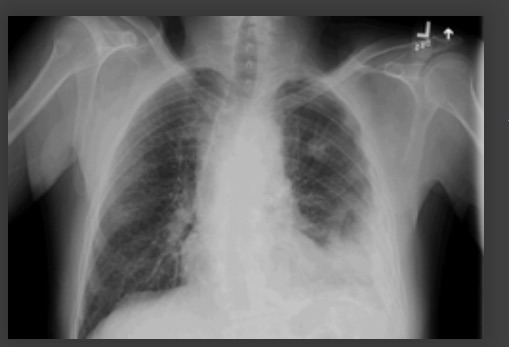
[Figure caption and citation for the preceding image starts]: Opacificación aumentada de la región perihiliar derecha y del segmento superior de los lóbulos inferior y superior derechos coincidente con empeoramiento de neumonía por aspiraciónDe la colección del Dr. Roy Hammond. Usado con autorización [Citation ends].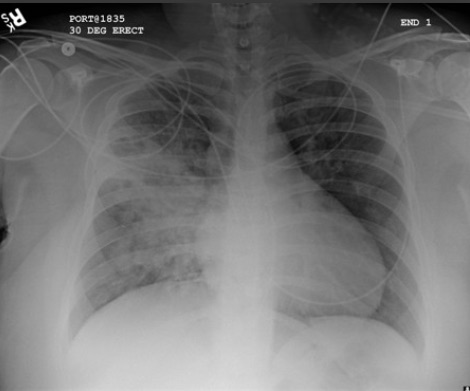
Hallazgos de radiografía | Estudios por imágenes adicionales | Considere un diagnóstico alternativo |
|---|---|---|
Cavitación | exploración de tórax por tomografía computarizada (TC) |
|
Consolidación multifocal (tenga en cuenta que es la naturaleza multifocal, no la consolidación la característica distintiva) | exploración de tórax por tomografía computarizada (TC) |
|
Derrame pleural | Ecografía de tórax +/- aspiración guiada +/- exploración de tórax por TC |
|
Practical tip
La neumonía "complicada" se refiere a la neumonía que se complica por la presencia de derrame paraneumónico (un derrame pleural exudativo asociado con infección pulmonar), empiema (pus en el espacio pleural), absceso, neumotórax, neumonía necrotizante o fístula broncopleural.
Alrededor del 40% de los pacientes hospitalizados por neumonía desarrollan derrame paraneumónico.[90] El empiema es un tipo de derrame pleural que es difícil de distinguir de un derrame paraneumónico en la radiografía de tórax.
Los hallazgos en una tomografía computarizada que sugieren un derrame paraneumónico (a diferencia del empiema) incluyen:[91]
Generalmente de pequeño volumen
Signo de menisco normal
Dependiente
Sin loculación.
El "signo de pleura dividida" no es típico y es más específico para el empiema.
Considere la angiografía pulmonar por TC (APTC) para descartar una embolia pulmonar si los síntomas aparecieron rápidamente (en cuestión de minutos) o si el dolor y la dificultad para respirar precedieron a los síntomas infecciosos.[92]
En el entorno comunitario
No solicite una radiografía de tórax para pacientes con sospecha de NAC atendidos en el entorno comunitario a menos que:[1][63][65]
Hayduda diagnóstica
Se considera que el paciente se encuentra en riesgo de patología pulmonar subyacente (p. ej., presenta factores de riesgo de cáncer de pulmón)
El avance después del tratamiento no es satisfactorio en la revisión.
En entornos comunitarios, el diagnóstico se basa en los signos y síntomas de infección del tracto respiratorio inferior, los signos torácicos focales y la gravedad de la enfermedad.[1][63][65]
Debate: ecografía en el diagnóstico de la neumonía adquirida en la comunidad (NAC)
Aunque una radiografía de tórax que muestra un nuevo sombreado que no se puede atribuir a ninguna otra causa es el "estándar de oro" para el diagnóstico de neumonía, puede no ser siempre factible en un entorno comunitario e implica la exposición a la radiación.
La evidencia emergente ha demostrado que la ecografía pulmonar es una posible prueba diagnóstica precisa para los pacientes con la NAC. Sin embargo, los beneficios de su uso en la práctica sobre la radiografía de tórax aún no están claros.
Un metanálisis de 12 estudios que analizaron la exactitud diagnóstica de la ecografía pulmonar en pacientes con NAC encontró una sensibilidad y especificidad de 0.88 y 0.86, respectivamente.[93] Sin embargo, se observaron algunos limitaciones, como la gran variabilidad en los hallazgos y la falta de heterogeneidad de los estudios revisados.
Se necesitan más evidencias antes de poder hacer recomendaciones.
Pruebas diagnósticas generales
En un entorno hospitalario
Organice las siguientes pruebas para todos los pacientes ingresados en el hospital.
Comience con saturaciones de oxígeno y urea (y electrolitos) ya que informarán el tratamiento de soporte y la gravedad, respectivamente:[1][65]
Oximetría de pulso (preferiblemente mientras se respira aire) para evaluar las saturaciones de oxigenación.
La saturación de oxígeno <94% es un factor pronóstico adverso en pacientes con NAC y puede ser una indicación para la oxigenoterapia.[76]
Mediciones de gases en gasometría arterial (GSA) en pacientes que reciben oxigenoterapia.[71]
Mida la GSA en pacientes con SpO 2 <94%, aquellos con riesgo de insuficiencia ventilatoria hipercápnica (retención de CO 2 ) y todos los pacientes con NAC de alta gravedad.[1]
Urea (y electrolitos) para informar la gravedad de la enfermedad.
Practical tip
Registre siempre claramente la concentración de oxígeno inspirado, ya que es esencial para interpretar los resultados de los gases en sangre.
Solicite un hemograma completo, proteínas C-reactivas y pruebas de función hepática para ayudar a identificar patologías subyacentes o asociadas, y para mediciones iniciales.[1][65]
Hemograma completo . La leucocitosis se observa a menudo en personas con NAC:
Un recuento de leucocitos de >15 x 10 9/L indica una etiología bacteriana (particularmente neumocócica).[1]
Proteína C-reactiva (PCR) para ayudar a descartar otras enfermedades respiratorias agudas y como medida inicial:
Un nivel >100 mg/L hace probable la neumonía[94]
Los niveles altos de PCR no indican necesariamente que la neumonía sea bacteriana o SARS-CoV-2, pero los niveles bajos de PCR hacen que sea menos probable una infección bacteriana secundaria.[95]
Un nivel <20 mg/L con síntomas durante más de 24 horas hace que la presencia de neumonía sea muy poco probable[94]
La falta de caída de la PCR en un 50% o más en el día 4 se asocia con un mayor riesgo de mortalidad a los 30 días, necesidad de ventilación mecánica y/o soporte inotrópico, y complicaciones.[96]
Pruebas de función hepática para evaluar la función hepática:
Considere la posibilidad de pedir procalcitonina sérica. La procalcitonina basal se utiliza cada vez más en entornos de cuidados intensivos y en el servicio de urgencias para guiar las decisiones sobre el tratamiento con antibióticos en pacientes con alta sospecha de sepsis y en aquellos con sospecha de infección bacteriana.[81][97][98][99][100]
Los valores elevados de procalcitonina se correlacionan con la neumonía bacteriana, mientras que los valores más bajos se correlacionan con la neumonía viral y atípica. La procalcitonina está especialmente elevada en casos de neumonía neumocócica.[101][102]
La procalcitonina es un péptido precursor de la calcitonina, que es responsable de la homeostasis del calcio. Actualmente está excluido de las guías de práctica clínica clave, pero se utiliza cada vez más en la práctica.
Realice toracocentesis de forma temprana en todos los pacientes con derrame pleural , ya que esto puede revelar un espacio pleural infectado consistente con un derrame paraneumónico o empiema.[1][65]
Drene líquido pleural en pacientes con empiema o líquido pleural claro con pH <7.2.[1]
Monitorización
Mida las observaciones inicialmente al menos dos veces al día y con mayor frecuencia (p. ej., cada hora) en pacientes ingresados en una unidad de cuidados intensivos (unidad de alta dependencia o unidad de cuidados intensivos).[1][65]
Pulso
Presión arterial
Frecuencia respiratoria
Temperatura
Presión arterial
Saturación de oxígeno (con un registro de la saturación de oxígeno inspirada al mismo tiempo)
Estado mental.
Todos los pacientes con NAC de alta gravedad (alto riesgo de muerte) deben ser revisados al menos cada 12 horas hasta que mejoren.[1][65] Esto debe ser hecho por un colega veterano y el equipo médico.[1][65]
En el entorno comunitario
Las pruebas diagnósticas generales no son necesarias para la mayoría de los pacientes con NAC que reciben tratamiento en el entorno comunitario.[1][65] Sin embargo, debe considerar una proteína C-reactiva (PCR) en el punto de atención si no puede hacer un diagnóstico de NAC a partir de la evaluación clínica y no está claro si se deben recetar antibióticos.[63]
Evalúe la oxigenación mediante oximetría de pulso.[71]
La saturación de oxígeno <94% es un factor pronóstico adverso en la NAC y también puede ser una indicación para la oxigenoterapia.[76]
Pruebas diagnósticas microbiológicas
Tenga en cuenta que el alcance de las pruebas microbiológicas en un paciente individual se guía por la gravedad, la presencia de factores de riesgo (p. ej., EPOC) y los brotes de enfermedades (p. ej., neumonía por legionela).[1][65]
En el hospital
No realice pruebas microbiológicas de forma rutinaria en pacientes con NAC de baja gravedad que se presenten en el hospital.[1][65] La antibioticoterapia empírica se asocia con un buen pronóstico en estos pacientes.[1]
Hemocultivos
Solicite hemocultivos, idealmente antes de administrar antibióticos, en todos los pacientes con NAC de gravedad moderada o alta (según lo determinado por la puntuación CURB-65; consulte nuestra sección de recomendaciones de manejo ).[1][63][65]
El aislamiento de bacterias puede ser muy específico para determinar la etiología microbiana en personas con NAC moderada o grave.[1][63][65]
La bacteriemia también es un marcador de la gravedad de la enfermedad. Sin embargo, muchos pacientes con NAC no presentan bacteriemia asociada.[1] Las causas microbianas de la NAC que pueden asociarse con bacteriemia incluyen:[1]
No solicite hemocultivos en pacientes con NAC confirmada que tengan una enfermedad de baja gravedad y sin afecciones comórbidas.[1][65]
Debate: hemocultivos
Existe un debate sobre la practicidad de solicitar hemocultivos de rutina en pacientes hospitalizados con NAC. Esto se debe principalmente a la baja sensibilidad, el costo y el hecho de que los resultados rara vez influyen en el manejo de los antimicrobianos.
En un estudio de 355 pacientes ingresados en el hospital por NAC, la proporción de hemocultivos falsos positivos fue de 10 % y la proporción de verdaderos positivos fue de 9 % (IC 95 %, 3.3 a 5.5 %).[104]
El tratamiento antibiótico se cambió sobre la base de los resultados de los hemocultivos en solo el 5% de los pacientes (IC del 95%, 3% a 8%).[104]
Sin embargo, a pesar de estas limitaciones, la mayoría de los expertos aún recomiendan hemocultivos en pacientes con NAC de alta gravedad.[1]
Cultivos de esputo
Envíe cultivos de esputo en:
Todos los pacientes con NAC de gravedad moderada o alta (según lo determinado por la puntuación CURB-65).[63] La Sociedad Torácica Británica recomienda cultivos de esputo en pacientes conNAC de gravedad moderada solo si no han recibido antibioticoterapia previa[1][65]
Pacientes que no mejoran independientemente de la gravedad de la enfermedad (esputo u otras muestras respiratorias).[1][65]
Tinción de Gram de cultivos de esputo
Solicite la tinción de Gram de cultivos de esputo en pacientes con NAC de alta gravedad o complicaciones si está disponible en su laboratorio local.[1][65]
La tinción de Gram es un indicador inmediato del patógeno probable y puede ayudar a interpretar los resultados del cultivo.[1][65]
Evidencia: tinción de Gram de esputo
Un estudio prospectivo de 1390 pacientes con NAC bacteriémica encontró una sensibilidad para la tinción de Gram de esputo de:[105]
82% para neumonía neumocócica
79% para la neumonía por H influenzae
76% para neumonía estafilocócica.
Las especificidades variaron del 93% al 96%.
Practical tip
No es necesario realizar tinciones de Gram de esputo de rutina para todos los pacientes.[1] La prueba presenta una baja sensibilidad y especificidad, y a menudo no contribuye al manejo inicial. Los problemas incluyen:[1]
Es posible que los pacientes no puedan producir buenas muestras
Exposición previa a antibióticos
Retrasos en el transporte y procesamiento de muestras, lo que reduce el rendimiento de patógenos bacterianos
Dificultad para interpretar los resultados debido a la contaminación de la muestra por la flora del tracto respiratorio superior, que puede incluir patógenos potenciales como S pneumoniae y "coliformes" (especialmente en pacientes que ya han recibido antibióticos).
Prueba de antígeno en orina
Considere el uso de las pruebas de antígeno neumocócico en orina para personas con NAC de gravedad moderada o alta.[63]
Las pruebas de antígenos en orina son útiles para diagnosticar la neumonía neumocócica en adultos y se ven menos afectadas que los cultivos de sangre/esputo por la terapia antibiótica previa.[1][65]
Evidencia: pruebas de antígenos en orina para neumonía neumocócica
Los estudios han demostrado tasas de sensibilidad significativamente mayores para la prueba de antígeno neumocócico en orina que para los cultivos de sangre o esputo de rutina.[106]
Los resultados siguen siendo positivos en el 80% al 90% de los pacientes hasta 7 días después de comenzar el tratamiento antimicrobiano.[106]
Debate: grupos de pacientes para pruebas neumocócicas
Las guías de práctica clínica de la Sociedad Torácica Británica (BTS) y el National Institute for Health and Care Excellence (NICE) difieren en sus recomendaciones con respecto a quién debe hacerse la prueba de neumonía neumocócica con antígeno en orina.
El BTS recomienda realizar pruebas a todos los pacientes con NAC de alta gravedad,[1] mientras que el NICE recomienda considerar la realización de pruebas en pacientes con NAC de gravedad moderada o alta.[63][65]
Una comparación posterior realizada por el BTS de las recomendaciones clave de las dos guías de práctica clínica (BTS publicada en 2009 y el NICE en 2014) concluyó que no había diferencias importantes entre ellas y, cuando se observaron diferencias, los médicos debían seguir la guía de práctica clínica del NICE en lugar de la guía de práctica clínica de BTS.[107]
Solicite pruebas de antígeno de legionela en orina en todos los pacientes con factores de riesgo específicos y para todos los pacientes con NAC durante los brotes.[1][65] Considere la posibilidad de realizar pruebas también para personas con NAC de gravedad moderada o alta.[63]
Es importante que la neumonía por legionela se diagnostique rápidamente, ya que se asocia con una mortalidad significativa y tiene importancia para la salud pública.[1][65]
La detección del antígeno urinario de Legionella pneumophila mediante inmunoensayo enzimático permite obtener resultados rápidos en las primeras etapas de la enfermedad.[1][65]
La prueba de antígeno de legionela mediante inmunoensayo enzimático es altamente específica (>95%) y sensible (80%) para detectar el serogrupo 1 de L pneumophila, que es la causa más común de NAC esporádica y NAC debido a viajes al extranjero en el Reino Unido.[108]
Debate: grupos de pacientes para la prueba de legionela
Las guías de práctica clínica de la Sociedad Torácica Británica (BTS) y el National Institute for Health and Care Excellence (NICE) difieren en sus recomendaciones con respecto a los grupos de pacientes que deben someterse a pruebas de neumonía por legionela utilizando antígeno en orina.
La BTS recomienda realizar pruebas solo a pacientes con NAC de alta gravedad, pacientes con factores de riesgo y todos los pacientes con NAC durante los brotes,[1] mientras que el NICE recomienda que los médicos consideren realizar pruebas en personas con NAC de gravedad moderada o alta.[63][65]
Una comparación posterior realizada por el BTS de las recomendaciones clave de las dos guías de práctica clínica (BTS publicada en 2009 y el NICE en 2014) concluyó que no había diferencias importantes entre ellas y, cuando se observaron diferencias, los médicos debían seguir la guía de práctica clínica del NICE en lugar de la guía de práctica clínica de BTS.[107]
En la comparación, la BTS también declaró que su recomendación de realizar pruebas de legionela en pacientes con factores de riesgo y en todos los pacientes con NAC durante los brotes sigue siendo válida, ya que esto no fue examinado por el NICE.[107]
Si la prueba de antígeno de legionela en orina es positiva recuerde que debe solicitar cultivos de esputo de muestras respiratorias (p. ej., obtenidas de broncoscopia) para detectar especies de Legionella. Esto es para ayudar a la prueba diagnóstica del brote y la fuente para prevenir más casos.[1][65]
Reacción en cadena de la polimerasa (PCR) y pruebas serológicas
Use PCR de esputo u otras muestras del tracto respiratorio para virus respiratorios (influenza A y B, parainfluenza 1-3, adenovirus, virus respiratorio sincitial) y patógenos atípicos (Mycoplasma pneumoniae, Chlamydophila pneumoniae, Chlamydophila psittaci, Coxiella burnetii y Pneumocystis jirovecii [si está en riesgo]) en pacientes con NAC de alta gravedad:[1][65]
Si no responde a los antibióticos betalactámicos
Si existe una fuerte sospecha de un patógeno "atípico".
Durante la pandemia de COVID-19, solicite una prueba de amplificación de ácidos nucleicos, como PCR en tiempo real, para detectar el SARS-CoV-2 en cualquier paciente con sospecha de infección siempre que sea posible.[77][78] Ver nuestro tema Coronavirus disease 2019 (COVID-19) Opens in new window
Por lo general, no es posible diferenciar la neumonía bacteriana adquirida en la comunidad de la COVID-19 a partir de los signos y síntomas. Sin embargo, los pacientes con neumonía bacteriana presentan más probabilidades de presentar un rápido desarrollo de los síntomas y un esputo purulento. Es menos probable que tengan mialgia, anosmia o dolor pleurítico.[109]
Considere el antígeno de la orina, la PCR de muestras de vías respiratorias superiores (p. ej., hisopos de nariz y garganta) o inferiores (p. ej., esputo) o pruebas diagnósticas serológicas en pacientes con NAC de gravedad moderada o baja:[1]
Durante brotes (p. ej., enfermedad del legionario)
Durante epidemias de micoplasma, o
Cuando existe una razón clínica o epidemiológica particular
Si está disponible, se prefiere la PCR a las pruebas diagnósticas serológicas.
En el entorno comunitario
No solicite pruebas microbiológicas de forma rutinaria en pacientes que presenten NAC en la comunidad como:[1][63][65]
Estos pacientes no suelen estar gravemente enfermos y tienen un bajo riesgo de muerte[1]
Los retrasos en el transporte de muestras al laboratorio reducen el rendimiento de patógenos bacterianos (especialmente S pneumoniae) de los cultivos de esputo, y los resultados a menudo son recibidos demasiado tarde por el médico general para tener algún impacto en el manejo inicial.[1]
Solo considere la posibilidad de solicitar pruebas microbiológicas en la comunidad si:[1][65]
Los síntomas del paciente no mejoran con la antibioticoterapia empírica
Considere la exploración del esputo
El paciente presenta una tos productiva persistente, especialmente si también tiene malestar, pérdida de peso o sudores nocturnos, o factores de riesgo de tuberculosis (p. ej., origen étnico, privación social, pacientes de edad avanzada, antecedentes previos de tuberculosis, antecedentes de contacto de tuberculosis)
Considere la exploración de esputo para Mycobacterium tuberculosis
Existe una razón clínica o epidemiológica, como unbrote (p. ej., la enfermedad del legionario) o durante epidemias de micoplasma
Durante la pandemia de COVID-19, solicite una prueba de amplificación de ácidos nucleicos, como PCR en tiempo real, para detectar el SARS-CoV-2 en cualquier paciente con sospecha de infección siempre que sea posible.[77][78] Ver nuestro tema Coronavirus disease 2019 (COVID-19) Opens in new window
Resumen de las recomendaciones para investigaciones microbiológicas de la Sociedad Torácica Británica (BTS) y el National Institute for Health and Care Excellence (NICE)[1][63][65]
Gravedad de la NAC y sitio de tratamiento | Pruebas microbiológicas preferidas |
|---|---|
Gravedad alta (CURB-65 = 3-5; CRB-65 = 3-4): trate en el hospital |
|
Gravedad moderada (CURB-65 = 2; CRB-65 = 1-2): trate en el hospital |
|
Gravedad baja (CURB-65 = 0-1; CRB-65 = 0): trate en el domicilio en el hospital |
|
*Si está disponible, se prefiere la PCR a las pruebas diagnósticas serológicas.[1][65] | |
Practical tip
En la práctica clínica habitual, los patógenos se identifican solo en aproximadamente un tercio a un cuarto de los pacientes con NAC ingresados en el hospital.[1] A pesar de esto, identificar el organismo causante de la NAC y los patrones de sensibilidad es importante porque:[1]
Permite la selección adecuada de regímenes de antibióticos. Se recomienda el cambio a la antibioticoterapia dirigida y de espectro estrecho una vez que se identifica el patógeno, a menos que exista preocupación por una infección dual
Detecta ciertos patógenos con importancia para la salud pública y/o aquellos que causan afecciones graves que requieren un tratamiento diferente al de los antibióticos empíricos estándar. Entre estas se incluyen:
Especies de Legionella
Influenza A y B, incluidas la influenza aviar A H5N1 y la influenza aviar A H7N9
Coronavirus del síndrome respiratorio de Oriente Medio (MERS-CoV) y coronavirus del síndrome respiratorio agudo grave (SARS-CoV)
S aureus resistente a la meticilina asociada a la comunidad (CA-MRSA)
Agentes de bioterrorismo
Otros patógenos emergentes
Permite monitorizar el espectro de organismos que causan NAC a lo largo del tiempo. Esto es importante para establecer patrones de sensibilidad.
En el hospital
Hable con un colega sénior sobre cualquier paciente que no mejore como se esperaba.[1]
Considere la posibilidad de repetir la radiografía de tórax, la proteína C reactiva (PCR), el recuento de leucocitos y otras muestras para microbiología en pacientes que no progresan satisfactoriamente después de 3 días de tratamiento.[1][65]
La falta de caída de la PCR en un 50% o más en el día 4 se asocia con un mayor riesgo de mortalidad a los 30 días, necesidad de ventilación mecánica y/o soporte inotrópico, y complicaciones.[96]
Practical tip
Indicadores para la mejora clínica:[1][65]
Resolución de la fiebre durante >24 horas
Frecuencia del pulso <100 latidos/minuto
Resolución de la taquipnea
Clínicamente hidratado y tomando líquidos orales
Resolución de la hipotensión
Ausencia de hipoxia
Mejorar el recuento de glóbulos blancos
Infección no bacteriémica
No hay evidencia microbiológica de infección por legionela, estafilocóccicos o bacilos entéricos gramnegativos
No hay preocupaciones sobre la absorción gastrointestinal.
Considere la derivación a un médico respiratorio.[1][65]
En pacientes con NAC de alta gravedad que no responden a los antibióticos betalactámicos o para los que se sospecha un patógeno atípico o viral, solicite PCR (u otra prueba de detección de antígenos) de esputo u otra muestra del tracto respiratorio.[1][65]
En el entorno comunitario
Evalúe la oxigenación mediante oximetría de pulso.[71]
No solicite la repetición de la radiografía de tórax antes del alta hospitalaria en pacientes que se hayan recuperado satisfactoriamente de la NAC.[1][65]
Solicite una radiografía de tórax repetida durante la recuperación después de aproximadamente 6 semanas para los pacientes (independientemente de si han sido ingresados en el hospital):[1][65]
Consíntomas persistentes o signos físicos
Que presentan un mayor riesgo de neoplasia maligna subyacente (especialmente las personas que fuman y las personas de >50 años).
Practical tip
La resolución de los cambios radiográficos ocurre relativamente lentamente después de la NAC y se retrasa con respecto a la recuperación clínica.[1]
Considere el uso de la broncoscopia en pacientes con signos, síntomas y alteraciones radiológicas persistentes alrededor de 6 semanas después de completar el tratamiento.[1][65]
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad
