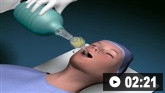
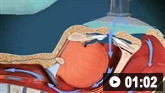
Обновленные сведения о диагностике и лечении сосуществующих состояний во время пандемии COVID-19 смотрите в разделе «Лечение сопутствующих состояний в контексте COVID-19».
Общая цель терапии – облегчить симптомы одышки у пациента, стабилизировать и улучшить состояние дыхания, и, где это возможно, устранить провоцирующий фактор. Многие пациенты с обострением ХОБЛ достаточно стабильны, чтобы лечиться в амбулаторных условиях. Ключевыми в медикаментозной терапии являются бронходилататоры, системные кортикостероиды и антибиотики. Также может потребоваться кислород. Пациентам с более тяжелыми обострениями может потребоваться госпитализация и вентиляционная поддержка.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Всемирная организация здравоохранения определила минимальный комплекс вмешательств для лечения обострений ХОБЛ.[143]WHO: package of essential noncommunicable (PEN) disease interventions for primary health care.
Условия лечения
Пациенты с ХОБЛ и их обострения очень разнообразны. Некоторые пациенты с легкими обострениями могут лечить свои симптомами дома, используя свой план самоконтроля. И если большинство аспектов лечения регламентированы клиническими протоколами, то выбор тех, кому нужна госпитализация, тех, кому поможет легочная реабилитация, или тех, у кого менее тяжелое и более тяжелое обострение, будет зависит от сопутствующих заболеваний и других характеристик каждого отдельного пациента.
Госпитализацию следует рассмотреть для людей, у которых:[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Внезапное усиление одышки в состоянии покоя
Высокая частота дыхания (> 30 вд./мин)
Острая дыхательная недостаточность
Сниженная сатурация кислородом (SaO₂): SaO₂ <90% на воздухе или ухудшение SaO₂ у пациентов с известной гипоксией (то есть у тех, кто находится на длительной кислородной терапии)[144]National Institute for Health and Care Excellence. Chronic obstructive pulmonary disease in over 16s: diagnosis and management. 2019 [internet publication].
https://www.nice.org.uk/guidance/ng115
Спутанность сознания или сонливость
Изменение или появление новых признаков, таких как цианоз или усиление периферических отеков
Отсутствие ответа на начальное лечение
Серьезные сопутствующие состояния, которые могут повлиять на выздоровление или лечение, например сердечная недостаточность, фибрилляция предсердий или другие сердечно-респираторные состояния
Недостаточная поддержка дома или в амбулаторных условиях.
Необходимо провести повторную оценку пациента, если его состояние быстро или значительно ухудшается. В частности, врачи должны быть внимательны к симптомам и признакам пневмонии, кардиореспираторной недостаточности и сепсиса.[145]National Institute for Health and Care Excellence. Chronic obstructive pulmonary disease (acute exacerbation): antimicrobial prescribing. 2018 [internet publication].
https://www.nice.org.uk/guidance/ng114
Пациенты, которые соответствуют любому из следующих критериев, требуют немедленной госпитализации в отделение интенсивной терапии (ОИТ) или отделение пульмонологии, оборудованное для выявления и лечения острой дыхательной недостаточности:[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Сильная одышка, не отвечающая на начальное лечение
Изменения психического состояния (например, спутанность сознания, летаргия, кома)
Сохраняющаяся или усиливающаяся гипоксия (парциальное давление кислорода [PaO2] <5,3 кПа или <40 мм рт. ст.) и/или тяжелый или ухудшающийся респираторный ацидоз (pH <7,25), несмотря на кислородную терапию через назальные канюли или же неинвазивную вентиляцию
Необходимость инвазивной искусственной вентиляции легких
Гемодинамическая нестабильность (необходимость в вазопрессорах).
Также рассмотреть вопрос о госпитализации в ОИТ следует у тех, кому впервые требуется неинвазивная вентиляция легких и/или у кого наблюдается острый респираторный ацидоз; это может зависеть от ресурсов и политики местной больницы.
Бронходилататоры короткого действия
Бронходилататоры короткого действия включают бета-2-агонисты (SABA) и антагонисты мускариновых рецепторов короткого действия (SAMA). SABA и SAMA уменьшают симптомы одышки, а также улучшают воздушный поток, возможно, за счет уменьшения гиперинфляции.[146]Stevenson NJ, Walker PP, Costello RW, et al. Lung mechanics and dyspnea during exacerbations of chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2005 Dec 15;172(12):1510-6.
http://www.ncbi.nlm.nih.gov/pubmed/16166620?tool=bestpractice.com
Эти препараты считаются лечением первой линии и вводятся либо с помощью небулайзеров, либо с помощью дозированного ингалятора (MDI).[147]Bach PB, Brown C, Gelfand SE, et al. Management of acute exacerbations of chronic obstructive pulmonary disease: a summary and appraisal of published evidence. Ann Intern Med. 2001 Apr 3;134(7):600-20.
http://www.ncbi.nlm.nih.gov/pubmed/11281745?tool=bestpractice.com
[148]Celli BR, MacNee W, Agusti A, et al; ATS/ERS Task Force. Standards for the diagnosis and treatment of patients with COPD: a summary of the ATS/ERS position paper. Eur Respir J. 2004 Jun;23(6):932-46.
https://www.atsjournals.org/doi/10.1164/rccm.200504-595OC
http://www.ncbi.nlm.nih.gov/pubmed/15219010?tool=bestpractice.com
[149]Turner MO, Patel A, Ginsburg S, et al. Bronchodilator delivery in acute airflow obstruction. A meta-analysis. Arch Intern Med. 1997 Aug 11-25;157(15):1736-44.
http://www.ncbi.nlm.nih.gov/pubmed/9250235?tool=bestpractice.com
SABA и SAMA могут обеспечить улучшение в течение 15 и 30 мин соответственно. Оптимальная доза бронходилататоров при обострении ХОЗЛ все еще не определена; в то же время, клинические руководства в целом рекомендуют увеличивать дозу или частоту использования, если у пациента сохраняются симптомы. После клинического улучшения, при условии переносимости, время между дозами можно увеличивать.
Предпочтение обычно отдают SABA, поскольку они начинают действовать быстрее, чем SAMA. Международные руководства Глобальной инициативы по хронической обструктивной болезни легких (GOLD) рекомендуют для лечения обострения ХОБЛ в качестве начальных бронходилататоров SABA с или без SAMA.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Начальная терапия SABA может привести к транзиторному снижению PaO2.[150]Karpel JP, Pesin J, Greenberg D, et al. A comparison of the effects of ipratropium bromide and metaproterenol sulfate in acute exacerbations of COPD. Chest. 1990 Oct;98(4):835-9.
http://www.ncbi.nlm.nih.gov/pubmed/2145136?tool=bestpractice.com
Если начальная доза SABA не дает должного эффекта, увеличивают частоту применения, и, возможно, добавляют SAMA.[151]Emerman CL, Cydulka RK. Effect of different albuterol dosing regimens in the treatment of acute exacerbation of chronic obstructive pulmonary disease. Ann Emerg Med. 1997 Apr;29(4):474-8.
http://www.ncbi.nlm.nih.gov/pubmed/9095007?tool=bestpractice.com
[148]Celli BR, MacNee W, Agusti A, et al; ATS/ERS Task Force. Standards for the diagnosis and treatment of patients with COPD: a summary of the ATS/ERS position paper. Eur Respir J. 2004 Jun;23(6):932-46.
https://www.atsjournals.org/doi/10.1164/rccm.200504-595OC
http://www.ncbi.nlm.nih.gov/pubmed/15219010?tool=bestpractice.com
Ипратропий в небулах (a SAMA) могут применять в сочетании с сальбутамолом в небулах (a SABA). Ипратропий можно применять вместо сальбутамола у пациентов со значительными побочными эффектами вследствие применения SABA. Вместо рацемического сальбутамола, если таковой имеется, также могут использовать левосальбутамол, и можно обеспечить назначение левосальбутамола пациентам с обострениями реже, чем рацемического сальбутамола. Левосальбутамол лучше всего подходит для пациентов, у которых есть побочные сердечно-сосудистые эффекты от сальбутамола (например, тахикардия/тахиаритмия).[152]Donohue JF, Hanania NA, Ciubotaru RL, et al. Comparison of levalbuterol and racemic albuterol in hospitalized patients with acute asthma or COPD: a 2-week, multicenter, randomized, open-label study. Clin Ther. 2008 Jan 1;30:989-1002.
http://www.ncbi.nlm.nih.gov/pubmed/18640474?tool=bestpractice.com
Неясно, производит ли дополнительный эффект сочетание SABA с SAMA.[153]Moayyedi P, Congleton J, Page RL, et al. Comparison of nebulised salbutamol and ipratropium bromide with salbutamol alone in the treatment of chronic obstructive pulmonary disease. Thorax. 1995 Aug;50(8):834-7.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC474895
http://www.ncbi.nlm.nih.gov/pubmed/7570433?tool=bestpractice.com
[154]Patrick DM, Dales RE, Stark RM, et al. Severe exacerbations of COPD and asthma: incremental benefit of adding ipratropium to usual therapy. Chest. 1990 Aug;98(2):295-7.
http://www.ncbi.nlm.nih.gov/pubmed/2142915?tool=bestpractice.com
[148]Celli BR, MacNee W, Agusti A, et al; ATS/ERS Task Force. Standards for the diagnosis and treatment of patients with COPD: a summary of the ATS/ERS position paper. Eur Respir J. 2004 Jun;23(6):932-46.
https://www.atsjournals.org/doi/10.1164/rccm.200504-595OC
http://www.ncbi.nlm.nih.gov/pubmed/15219010?tool=bestpractice.com
Хотя и не существует точных доказательств того, что сочетание улучшает результаты, пациенты могут получать симптоматическую помощь плюс дополнительную бронходилатацию, поскольку эти препараты имеют разный механизм действия. Вообще комбинированная терапия рекомендована пациентам, у которых не наступает быстрого улучшения при монотерапии SABA.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Один систематический обзор литературы не выявил существенных различий в ОФВ1 в случае применения бронходилататоров короткого действия через небулайзер по сравнению с MDI (со спейсером или без него) у пациентов с обострением ХОБЛ.[155]van Geffen WH, Douma WR, Slebos DJ, et al. Bronchodilators delivered by nebuliser versus pMDI with spacer or DPI for exacerbations of COPD. Cochrane Database Syst Rev. 2016 Aug 29;(8):CD011826.
https://core.ac.uk/reader/148309559?utm_source=linkout
http://www.ncbi.nlm.nih.gov/pubmed/27569680?tool=bestpractice.com
Пациентам с тяжелой одышкой и низким воздушным потоком может быть трудно правильно пользоваться MDI; таким пациентам проще пользоваться небулайзером. Нужно соблюдать технику применения MDI и использовать спейсер.
Руководства GOLD рекомендуют пациентам не использовать небулайзеры непрерывно, а вместо этого делать 1–2 распыления каждый час из MDI (плюс спейсер) для двух или трех доз, а затем каждые 2–4 часа зависимо от ответа.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Если для введения ингалируемых препаратов используют небулайзер, то он должен приводиться в действие воздухом, а не кислородом, чтобы избежать риска ухудшения гиперкапнии, которая может быть вызвана распылением, осуществимым с помощью кислорода.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[144]National Institute for Health and Care Excellence. Chronic obstructive pulmonary disease in over 16s: diagnosis and management. 2019 [internet publication].
https://www.nice.org.uk/guidance/ng115
Нет клинических испытаний, четко определяющих, нужно ли продолжать прием бронходилататоров длительного действий во время обострений. Известно, что отмена поддерживающей терапии потенциально может привести к усилению симптомов и/или ухудшению функции легких, в то же время, постоянное частое применение бронходилататоров короткого действия вместе с бронходилататорами длительного действия одного и того же класса препаратов потенциально усиливает побочные эффекты, такие как аритмия, задержка мочи и запор. В текущем отчете GOLD рекомендует во время обострения продолжать использовать ингаляционные бронходилататоры длительного действия или начинать их применение как можно раньше перед выпиской из больницы.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Клиническая оценка должна определить, следует ли во время острых госпитализаций вследствие ХОБЛ, когда пациенты получают бронходилататоры короткого действия четыре и более раз в день, продолжать лечение бронходилататорами длительного действия. Следует рассмотреть вопрос о необходимости корректирования схем приема препаратов перед госпитализацией на основе рекомендаций по пошаговой эскалационной терапии для снижения риска обострений в будущем.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Системные кортикостероиды
Системные (пероральные или внутривенные) кортикостероиды следует рассмотреть после начального лечения ингаляционными бронходилататорами короткого действия.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Если пациент в состоянии принимать лекарства внутрь, то нет значительных преимуществ во внутривенном введении кортикостероидов по сравнению с пероральным их приемом.[156]Walters JA, Tan DJ, White CJ, et al. Systemic corticosteroids for acute exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2014 Sep 1;(9):CD001288.
https://onlinelibrary.wiley.com/doi/10.1002/14651858.CD001288.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/25178099?tool=bestpractice.com
[157]de Jong YP, Uil SM, Grotjohan HP, et al. Oral or IV prednisolone in the treatment of COPD exacerbations: a randomized, controlled, double-blind study. Chest. 2007 Dec;132(6):1741-7.
http://www.ncbi.nlm.nih.gov/pubmed/17646228?tool=bestpractice.com
[158]Zheng J, Lin J, Zhou X, et al. Nebulized budesonide in the treatment of acute exacerbations of chronic obstructive pulmonary disease (AECOPD): a randomized, double blind, double dummy, parallel controlled, multicenter trial. Chest. 2011 Oct 23;140(4):526A.[159]Alía I, de la Cal MA, Esteban A, et al. Efficacy of corticosteroid therapy in patients with an acute exacerbation of chronic obstructive pulmonary disease receiving ventilatory support. Arch Intern Med. 2011 Nov 28;171(21):1939-46.
https://archinte.jamanetwork.com/article.aspx?articleid=1106041
http://www.ncbi.nlm.nih.gov/pubmed/22123804?tool=bestpractice.com
Однако некоторым пациентам, если они не переносят перорального лечения (например, если у них рвота), может потребоваться внутривенное введение.
Системные кортикостероиды уменьшают воспаление в дыхательных путях и с успехом используются у пациентов с обострениями ХОБЛ.[156]Walters JA, Tan DJ, White CJ, et al. Systemic corticosteroids for acute exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2014 Sep 1;(9):CD001288.
https://onlinelibrary.wiley.com/doi/10.1002/14651858.CD001288.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/25178099?tool=bestpractice.com
[157]de Jong YP, Uil SM, Grotjohan HP, et al. Oral or IV prednisolone in the treatment of COPD exacerbations: a randomized, controlled, double-blind study. Chest. 2007 Dec;132(6):1741-7.
http://www.ncbi.nlm.nih.gov/pubmed/17646228?tool=bestpractice.com
[160]Aaron SD, Vandemheen KL, Fergusson D, et al. Tiotropium in combination with placebo, salmeterol, or fluticasone-salmeterol for treatment of chronic obstructive pulmonary disease: a randomized trial. Ann Intern Med. 2007 Apr 17;146(8):545-55.
https://www.acpjournals.org/doi/10.7326/0003-4819-146-8-200704170-00152?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
http://www.ncbi.nlm.nih.gov/pubmed/17310045?tool=bestpractice.com
[161]Niewoehner DE, Erbland ML, Deupree RH, et al. Effect of systemic glucocorticoids on exacerbations of chronic obstructive pulmonary disease. Department of Veterans Affairs Cooperative Study Group. N Engl J Med. 1999 Jun 24;340(25):1941-7.
http://www.ncbi.nlm.nih.gov/pubmed/10379017?tool=bestpractice.com
[162]Walters JA, Walters EH, Wood-Baker R. Oral corticosteroids for stable chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2005 Jul 20;(3):CD005374.
http://www.ncbi.nlm.nih.gov/pubmed/16034972?tool=bestpractice.com
Они связаны с быстрым (в течение 3-х дней) улучшением ОФВ1, улучшают оксигенацию, ускоряют время восстановления, снижают продолжительность госпитализации, и снижают частоту неудач лечения и рецидива заболевания.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[156]Walters JA, Tan DJ, White CJ, et al. Systemic corticosteroids for acute exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2014 Sep 1;(9):CD001288.
https://onlinelibrary.wiley.com/doi/10.1002/14651858.CD001288.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/25178099?tool=bestpractice.com
[160]Aaron SD, Vandemheen KL, Fergusson D, et al. Tiotropium in combination with placebo, salmeterol, or fluticasone-salmeterol for treatment of chronic obstructive pulmonary disease: a randomized trial. Ann Intern Med. 2007 Apr 17;146(8):545-55.
https://www.acpjournals.org/doi/10.7326/0003-4819-146-8-200704170-00152?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
http://www.ncbi.nlm.nih.gov/pubmed/17310045?tool=bestpractice.com
[161]Niewoehner DE, Erbland ML, Deupree RH, et al. Effect of systemic glucocorticoids on exacerbations of chronic obstructive pulmonary disease. Department of Veterans Affairs Cooperative Study Group. N Engl J Med. 1999 Jun 24;340(25):1941-7.
http://www.ncbi.nlm.nih.gov/pubmed/10379017?tool=bestpractice.com
[162]Walters JA, Walters EH, Wood-Baker R. Oral corticosteroids for stable chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2005 Jul 20;(3):CD005374.
http://www.ncbi.nlm.nih.gov/pubmed/16034972?tool=bestpractice.com
В то же время, нет доказательств того, что применение кортикостероидов влияет на уровень смертности.[162]Walters JA, Walters EH, Wood-Baker R. Oral corticosteroids for stable chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2005 Jul 20;(3):CD005374.
http://www.ncbi.nlm.nih.gov/pubmed/16034972?tool=bestpractice.com
Кроме того, кортикостероиды ассоциируются с повышенным риском пневмонии, сепсиса и смерти.[163]Waljee AK, Rogers MA, Lin P, et al. Short term use of oral corticosteroids and related harms among adults in the United States: population based cohort study. BMJ. 2017 Apr 12;357:j1415.
https://www.doi.org/10.1136/bmj.j1415
http://www.ncbi.nlm.nih.gov/pubmed/28404617?tool=bestpractice.com
Их следует использовать только у пациентов со значительными обострениями.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Исследования показали, что системные кортикостероиды в первую очередь нужно назначать людям, которые находятся в отделениях неотложной помощи, а также госпитализированным пациентам, а также использовались разные дозы и продолжительность лечения.
В предшествующих национальных и международных клинических рекомендациях преднизолон, или же эквивалент, назначали на 7–14 дней.[148]Celli BR, MacNee W, Agusti A, et al; ATS/ERS Task Force. Standards for the diagnosis and treatment of patients with COPD: a summary of the ATS/ERS position paper. Eur Respir J. 2004 Jun;23(6):932-46.
https://www.atsjournals.org/doi/10.1164/rccm.200504-595OC
http://www.ncbi.nlm.nih.gov/pubmed/15219010?tool=bestpractice.com
[164]Veterans Affairs/Department of Defense. VA/DoD clinical practice guideline: the management of chronic obstructive pulmonary disease. Dec 2014 [internet publication].
http://www.healthquality.va.gov/Chronic_Obstructive_Pulmonary_Disease_COPD.asp
Неизвестно, имеет ли какие-либо клинические преимущества постепенная отмена системных кортикостероидов, кроме вероятного предотвращения недостаточности надпочечников. В одном рандомизированном контролируемом исследовании было показано, что лечение преднизолоном в течение 5-ти дней имело не худший эффект в отношении риска обострений в течение следующих 6 месяцев, чем 14-дневный курс лечения.[165]Leuppi JD, Schuetz P, Bingisser R, et al. Short-term vs conventional glucocorticoid therapy in acute exacerbations of chronic obstructive pulmonary disease: the REDUCE randomized clinical trial. JAMA. 2013 Jun 5;309(21):2223-31.
https://jama.jamanetwork.com/article.aspx?articleid=1688035
http://www.ncbi.nlm.nih.gov/pubmed/23695200?tool=bestpractice.com
Один Кокрановский систематический обзор сделал вывод, что пяти дней перорального приема кортикостероидов, вероятно, достаточно при обострении ХОБЛ, и маловероятно, что более короткие курсы системных кортикостероидов (около пяти дней) приведут к худшим результатам, чем более длительные курсы (от 10 до 14 дней).[166]Walters JA, Tan DJ, White CJ, et al. Different durations of corticosteroid therapy for exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2018 Mar 19;(3):CD006897.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD006897.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/29553157?tool=bestpractice.com
[  ]
How does longer corticosteroid treatment (>7 days) compare with shorter (≤7 days) in people with exacerbations of chronic obstructive pulmonary disease?/cca.html?targetUrl=http://cochraneclinicalanswers.com/doi/10.1002/cca.853/fullПоказать ответ Эта 5-дневная схема рекомендована клиническими руководствами GOLD.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Управление по делам ветеранов рекомендует преднизолон в течение 5–7 дней.[164]Veterans Affairs/Department of Defense. VA/DoD clinical practice guideline: the management of chronic obstructive pulmonary disease. Dec 2014 [internet publication].
http://www.healthquality.va.gov/Chronic_Obstructive_Pulmonary_Disease_COPD.asp
Можно назначить эквивалентную пероральную дозу метилпреднизолона. Совместные руководства European Respiratory Society и American Thoracic Society рекомендуют для амбулаторных пациентов с обострением ХОБЛ короткий курс (≤14 дней) пероральных кортикостероидов.[167]Wedzicha JA Ers Co-Chair, Miravitlles M, Hurst JR, et al. Management of COPD exacerbations: a European Respiratory Society/American Thoracic Society guideline. Eur Respir J. 2017 Mar 15;49(3):1600791.
https://erj.ersjournals.com/content/49/3/1600791.long
http://www.ncbi.nlm.nih.gov/pubmed/28298398?tool=bestpractice.com
]
How does longer corticosteroid treatment (>7 days) compare with shorter (≤7 days) in people with exacerbations of chronic obstructive pulmonary disease?/cca.html?targetUrl=http://cochraneclinicalanswers.com/doi/10.1002/cca.853/fullПоказать ответ Эта 5-дневная схема рекомендована клиническими руководствами GOLD.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Управление по делам ветеранов рекомендует преднизолон в течение 5–7 дней.[164]Veterans Affairs/Department of Defense. VA/DoD clinical practice guideline: the management of chronic obstructive pulmonary disease. Dec 2014 [internet publication].
http://www.healthquality.va.gov/Chronic_Obstructive_Pulmonary_Disease_COPD.asp
Можно назначить эквивалентную пероральную дозу метилпреднизолона. Совместные руководства European Respiratory Society и American Thoracic Society рекомендуют для амбулаторных пациентов с обострением ХОБЛ короткий курс (≤14 дней) пероральных кортикостероидов.[167]Wedzicha JA Ers Co-Chair, Miravitlles M, Hurst JR, et al. Management of COPD exacerbations: a European Respiratory Society/American Thoracic Society guideline. Eur Respir J. 2017 Mar 15;49(3):1600791.
https://erj.ersjournals.com/content/49/3/1600791.long
http://www.ncbi.nlm.nih.gov/pubmed/28298398?tool=bestpractice.com
Также неясно соотношение риска и пользы применения кортикостероидов у лиц с менее выраженными обострениями. Подсчет числа эозинофилов может оказаться полезным при определении того, кто должен получать кортикостероиды при обострениях ХОБЛ; системные кортикостероиды могут быть менее эффективными при обострениях ХОБЛ у пациентов с более низким уровнем эозинофилов в крови.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[120]Bafadhel M, McKenna S, Terry S, et al. Blood eosinophils to direct corticosteroid treatment of exacerbations of chronic obstructive pulmonary disease: a randomized placebo-controlled trial. Am J Respir Crit Care Med. 2012 Jul 1;186(1):48-55.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3400995
http://www.ncbi.nlm.nih.gov/pubmed/22447964?tool=bestpractice.com
[22]Hurst JR, Vestbo J, Anzueto A, et al. Susceptibility to exacerbation in chronic obstructive pulmonary disease. N Engl J Med. 2010 Sep 16;363(12):1128-38.
http://www.nejm.org/doi/full/10.1056/NEJMoa0909883#t=article
http://www.ncbi.nlm.nih.gov/pubmed/20843247?tool=bestpractice.com
[121]Bafadhel M, McKenna S, Terry S, et al. Acute exacerbations of chronic obstructive pulmonary disease: identification of biologic clusters and their biomarkers. Am J Respir Crit Care Med. 2011 Sep 15;184(6):662-71.
https://www.doi.org/10.1164/rccm.201104-0597OC
http://www.ncbi.nlm.nih.gov/pubmed/21680942?tool=bestpractice.com
[122]Sivapalan P, Lapperre TS, Janner J, et al. Eosinophil-guided corticosteroid therapy in patients admitted to hospital with COPD exacerbation (CORTICO-COP): a multicentre, randomised, controlled, open-label, non-inferiority trial. Lancet Respir Med. 2019 Aug;7(8):699-709.
http://www.ncbi.nlm.nih.gov/pubmed/31122894?tool=bestpractice.com
Польза от применения кортикостероидов у людей с обострениями ХОБЛ, у которых есть дыхательная недостаточность и которым показана механическая вентиляция легких, также неизвестна. В одном рандомизированном контролируемом исследовании, проведенном в отделениях интенсивной терапии, не было выявлено разницы между смертностью, продолжительностью механической вентиляции либо продолжительностью пребывания в отделении между пациентами, принимающими преднизолон и контрольной группой, не получавшей преднизолон, за исключением того, что пациенты, получавшие преднизолон, имели более высокий риск гипергликемии.[168]Abroug F, Ouanes-Besbes L, Fkih-Hassen M, et al. Prednisone in COPD exacerbation requiring ventilatory support: an open-label randomised evaluation. Eur Respir J. 2014 Mar;43(3):717-24.
http://www.ncbi.nlm.nih.gov/pubmed/23794465?tool=bestpractice.com
Наличие пневмонии как причины дыхательной декомпенсации у пациента с ХОБЛ еще не означает наличия обострения ХОБЛ как такового (то есть, усиление ограничения воздушного потока, вызванного воспалением дыхательных путей и/или бронхоконстрикцией), поэтому нужно принять взвешенное решение относительно того, показаны ли данному пациенту кортикостероиды.
У пациентов с ХОБЛ часто встречается диабет, и если пациент получает системные кортикостероиды, то чаще возникает потребность в лечении гипергликемии.[156]Walters JA, Tan DJ, White CJ, et al. Systemic corticosteroids for acute exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2014 Sep 1;(9):CD001288.
https://onlinelibrary.wiley.com/doi/10.1002/14651858.CD001288.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/25178099?tool=bestpractice.com
[161]Niewoehner DE, Erbland ML, Deupree RH, et al. Effect of systemic glucocorticoids on exacerbations of chronic obstructive pulmonary disease. Department of Veterans Affairs Cooperative Study Group. N Engl J Med. 1999 Jun 24;340(25):1941-7.
http://www.ncbi.nlm.nih.gov/pubmed/10379017?tool=bestpractice.com
Кортикостероиды в небулах применялись с некоторым успехом, но их польза и относительная эффективность при обострениях ХОБЛ по сравнению с системными кортикостероидами до конца не ясна.[128]British Thoracic Society. BTS Guideline for oxygen use in healthcare and emergency settings. Oct 2017 [internet publication].
https://www.brit-thoracic.org.uk/standards-of-care/guidelines/bts-guideline-for-emergency-oxygen-use-in-adult-patients
[169]Gaude GS, Nadagouda S. Nebulized corticosteroids in the management of acute exacerbation of COPD. Lung India. 2010 Oct;27(4):230-5.
https://www.lungindia.com/article.asp?issn=0970-2113;year=2010;volume=27;issue=4;spage=230;epage=235;aulast=Gaude
http://www.ncbi.nlm.nih.gov/pubmed/21139721?tool=bestpractice.com
Для некоторых пациентов может быть подходящим небулизированный будесонид, обеспечивая клинические результаты, аналогичные внутривенному метилпреднизолону, хотя местные цены и доступность могут отличаться.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[170]Ding Z, Li X, Lu Y, et al. A randomized, controlled multicentric study of inhaled budesonide and intravenous methylprednisolone in the treatment on acute exacerbation of chronic obstructive pulmonary disease. Respir Med. 2016 Dec;121:39-47.
https://www.doi.org/10.1016/j.rmed.2016.10.013
http://www.ncbi.nlm.nih.gov/pubmed/27888990?tool=bestpractice.com
Кортикостероиды могут представлять собой риск развития и/или ухудшения трахеобронхомаляции, которая может имитировать обострения ХОБЛ.[171]Husta BC, Raoof S, Erzurum S, et al. Tracheobronchopathy from inhaled corticosteroids. Chest. 2017 Dec;152(6):1296-1305.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6026226
http://www.ncbi.nlm.nih.gov/pubmed/28864055?tool=bestpractice.com
Техники очистки дыхательных путей
Отдельные техники очищения дыхательных путей, такие как механическая вибрация и не осцилляторное положительное давление на выдохе, могут помочь очищению от мокроты некоторым пациентам с обильными выделениями или сопутствующими бронхоэктазами, а также могут незначительно уменьшить краткосрочный риск потребности в механической дыхательной поддержке.[172]Osadnik CR, McDonald CF, Jones AP, et al. Airway clearance techniques for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2012 Mar 14;(3):CD008328.
https://onlinelibrary.wiley.com/doi/10.1002/14651858.CD008328.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/22419331?tool=bestpractice.com
[  ]
What is the impact of airway clearance techniques when treating acute exacerbations of COPD?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.248/fullПоказать ответ Однако они помогают не всем.[173]Osadnik CR, McDonald CF, Miller BR, et al. The effect of positive expiratory pressure (PEP) therapy on symptoms, quality of life and incidence of re-exacerbation in patients with acute exacerbations of chronic obstructive pulmonary disease: a multicentre, randomised controlled trial. Thorax. 2014 Feb;69(2):137-43.
http://www.ncbi.nlm.nih.gov/pubmed/24005444?tool=bestpractice.com
Другие техники клиренса, такие как ручная перкуссия стенок грудной клетки, также или помогают не всем, или даже приносят вред.[174]Tang CY, Taylor NF, Blackstock FC. Chest physiotherapy for patients admitted to hospital with an acute exacerbation of chronic obstructive pulmonary disease (COPD): a systematic review. Physiotherapy. 2010 Mar;96(1):1-13.
http://www.ncbi.nlm.nih.gov/pubmed/20113757?tool=bestpractice.com
[175]Hill K, Patman S, Brooks D. Effect of airway clearance techniques in patients experiencing an acute exacerbation of chronic obstructive pulmonary disease: a systematic review. Chron Respir Dis. 2010 Oct 9;7(1):9-17.
http://www.ncbi.nlm.nih.gov/pubmed/19819912?tool=bestpractice.com
[176]Cross J, Elender F, Barton G, et al. A randomised controlled equivalence trial to determine the effectiveness and cost-utility of manual chest physiotherapy techniques in the management of exacerbations of chronic obstructive pulmonary disease (MATREX). Health Technol Assess. 2010 May;14(23):1-147, iii-iv.
https://www.journalslibrary.nihr.ac.uk/hta/hta14230/#/full-report
http://www.ncbi.nlm.nih.gov/pubmed/20487638?tool=bestpractice.com
Пока что не существует доказательств преимуществ применения техник очищения дыхательных путей относительно длительного воздействия на обострение ХОБЛ, речь идет о снижении риска последующих обострений.[172]Osadnik CR, McDonald CF, Jones AP, et al. Airway clearance techniques for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2012 Mar 14;(3):CD008328.
https://onlinelibrary.wiley.com/doi/10.1002/14651858.CD008328.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/22419331?tool=bestpractice.com
[
]
What is the impact of airway clearance techniques when treating acute exacerbations of COPD?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.248/fullПоказать ответ Однако они помогают не всем.[173]Osadnik CR, McDonald CF, Miller BR, et al. The effect of positive expiratory pressure (PEP) therapy on symptoms, quality of life and incidence of re-exacerbation in patients with acute exacerbations of chronic obstructive pulmonary disease: a multicentre, randomised controlled trial. Thorax. 2014 Feb;69(2):137-43.
http://www.ncbi.nlm.nih.gov/pubmed/24005444?tool=bestpractice.com
Другие техники клиренса, такие как ручная перкуссия стенок грудной клетки, также или помогают не всем, или даже приносят вред.[174]Tang CY, Taylor NF, Blackstock FC. Chest physiotherapy for patients admitted to hospital with an acute exacerbation of chronic obstructive pulmonary disease (COPD): a systematic review. Physiotherapy. 2010 Mar;96(1):1-13.
http://www.ncbi.nlm.nih.gov/pubmed/20113757?tool=bestpractice.com
[175]Hill K, Patman S, Brooks D. Effect of airway clearance techniques in patients experiencing an acute exacerbation of chronic obstructive pulmonary disease: a systematic review. Chron Respir Dis. 2010 Oct 9;7(1):9-17.
http://www.ncbi.nlm.nih.gov/pubmed/19819912?tool=bestpractice.com
[176]Cross J, Elender F, Barton G, et al. A randomised controlled equivalence trial to determine the effectiveness and cost-utility of manual chest physiotherapy techniques in the management of exacerbations of chronic obstructive pulmonary disease (MATREX). Health Technol Assess. 2010 May;14(23):1-147, iii-iv.
https://www.journalslibrary.nihr.ac.uk/hta/hta14230/#/full-report
http://www.ncbi.nlm.nih.gov/pubmed/20487638?tool=bestpractice.com
Пока что не существует доказательств преимуществ применения техник очищения дыхательных путей относительно длительного воздействия на обострение ХОБЛ, речь идет о снижении риска последующих обострений.[172]Osadnik CR, McDonald CF, Jones AP, et al. Airway clearance techniques for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2012 Mar 14;(3):CD008328.
https://onlinelibrary.wiley.com/doi/10.1002/14651858.CD008328.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/22419331?tool=bestpractice.com
[  ]
What is the impact of airway clearance techniques when treating acute exacerbations of COPD?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.248/fullПоказать ответ
]
What is the impact of airway clearance techniques when treating acute exacerbations of COPD?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.248/fullПоказать ответ
Кислород
Кислородная терапия показана пациентам с обострением, которые имеют гипоксию (PaO2 <60 мм рт. ст., сатурация кислородом <90%). Кислород нужно применять с осторожностью, чтобы предотвратить дальнейшую гиперкапнию. С целью гарантировать удовлетворительную оксигенацию и проверить задержку углекислого газа и/или респираторный ацидоз, проверять газы артериальной крови и проводить пульсоксиметрию следует при поступлении, а затем через 30–60 мин.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[128]British Thoracic Society. BTS Guideline for oxygen use in healthcare and emergency settings. Oct 2017 [internet publication].
https://www.brit-thoracic.org.uk/standards-of-care/guidelines/bts-guideline-for-emergency-oxygen-use-in-adult-patients
Контролируемый кислород следует титровать до целевой сатурации от 88 до 92%, поскольку пациенты с ХОБЛ считаются подверженными риску гиперкапнической (тип 2) дыхательной недостаточности.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[128]British Thoracic Society. BTS Guideline for oxygen use in healthcare and emergency settings. Oct 2017 [internet publication].
https://www.brit-thoracic.org.uk/standards-of-care/guidelines/bts-guideline-for-emergency-oxygen-use-in-adult-patients
Нужно тщательно титровать дополнительный кислород, в том числе на догоспитальном этапе (например, по дороге в больницу), чтобы предупредить ухудшение респираторного ацидоза, который может повышать смертность.[177]Austin MA, Wills KE, Blizzard L, et al. Effect of high flow oxygen on mortality in chronic obstructive pulmonary disease patients in prehospital setting: randomised controlled trial. BMJ. 2010 Oct 18;341:c5462.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2957540
http://www.ncbi.nlm.nih.gov/pubmed/20959284?tool=bestpractice.com
Кислород лучше назначать контролируемо, через высоко поточную маску Вентури, которая подает 24% или 28% кислород.[128]British Thoracic Society. BTS Guideline for oxygen use in healthcare and emergency settings. Oct 2017 [internet publication].
https://www.brit-thoracic.org.uk/standards-of-care/guidelines/bts-guideline-for-emergency-oxygen-use-in-adult-patients
Чрезмерная оксигенотерапия может усилить гиперкапнию, ацидоз и дыхательную недостаточность путем нарушения соотношения V/Q (вентиляции/перфузии) и снижения способности оксигенированных эритроцитов переносить СО2 (эффект Холдейна). По этой причине лучше выбирать подачу кислорода через высоко поточную маску Вентури, чем через назальные канюли, поскольку назальные канюли не так точны, и подают большую концентрацию кислорода во вдыхаемом воздухе.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[178]Agusti AG, Carrera M, Barbe F, et al. Oxygen therapy during exacerbations of chronic obstructive pulmonary disease. Eur Respir J. 1999 Oct;14(4):934-9.
https://erj.ersjournals.com/content/erj/14/4/934.full.pdf
http://www.ncbi.nlm.nih.gov/pubmed/10573245?tool=bestpractice.com
Высокопоточная кислородная терапия (HFO) может быть альтернативой стандартной кислородной терапии либо неинвазивной искусственной вентиляции легких у пациентов с острой гипоксемической дыхательной недостаточностью.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
HFO предвидит доставку взрослым через специальные носовые канюли подогретого увлажненного кислорода со скоростью до 60 л/мин.[179]Roca O, Hernández G, Díaz-Lobato S, et al. Current evidence for the effectiveness of heated and humidified high flow nasal cannula supportive therapy in adult patients with respiratory failure. Crit Care. 2016 Apr 28;20(1):109.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4848798
http://www.ncbi.nlm.nih.gov/pubmed/27121707?tool=bestpractice.com
Тем не менее, в настоящее время недостаточно данных, чтобы рекомендовать использование HFO при острой гипоксемии/гиперкапнической дыхательной недостаточности у пациентов с ХОБЛ.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Оксигенотерапию можно прекращать, когда пациенты могут самостоятельно поддерживать целевую сатурацию кислородом при дыхании комнатным воздухом.[128]British Thoracic Society. BTS Guideline for oxygen use in healthcare and emergency settings. Oct 2017 [internet publication].
https://www.brit-thoracic.org.uk/standards-of-care/guidelines/bts-guideline-for-emergency-oxygen-use-in-adult-patients
Сатурацию кислородом следует проверять в покое, при нагрузке и во время сна (если возможно) перед выпиской госпитализированных пациентов, чтобы определить, потребуется ли кислородная терапия дома, или необходимы ли изменения ранее назначенного кислорода.
Другие лекарственные средства
Хотя препараты на основе метилксантина, такие как теофиллин или аминофиллин, могут приносить пользу некоторым людям с ХОБЛ, у этого класса препаратов узкое терапевтическое окно, поэтому их не назначают людям с обострениями ХОБЛ.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[180]Ram FS. Use of theophylline in chronic obstructive pulmonary disease: examining the evidence. Curr Opin Pulm Med. 2006 Mar;12(2):132-9.
http://www.ncbi.nlm.nih.gov/pubmed/16456383?tool=bestpractice.com
[181]Zhou Y, Wang X, Zeng X, et al. Positive benefits of theophylline in a randomized, double-blind, parallel-group, placebo-controlled study of low-dose, slow-release theophylline in the treatment of COPD for 1 year. Respirology. 2006 Sep;11(5):603-10.
http://www.ncbi.nlm.nih.gov/pubmed/16916334?tool=bestpractice.com
[182]Barr RG, Rowe BH, Camargo CA, Jr. Methylxanthines for exacerbations of chronic obstructive pulmonary disease: meta-analysis of randomised trials. BMJ. 2003 Sep 20;327(7416):643.
https://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pubmed&pubmedid=14500434
http://www.ncbi.nlm.nih.gov/pubmed/14500434?tool=bestpractice.com
[183]Jenkins CR, Wen FQ, Martin A, et al. The effect of low-dose corticosteroids and theophylline on the risk of acute exacerbations of COPD: the TASCS randomised controlled trial. Eur Respir J. 2021 Jun;57(6):2003338.
https://www.doi.org/10.1183/13993003.03338-2020
http://www.ncbi.nlm.nih.gov/pubmed/33334939?tool=bestpractice.com
Использование муколитиков, отхаркивающих препаратов и/или физических методов освобождения от мокроты не оказывает четкого доказанного эффекта во время обострений, хотя некоторые пациенты действительно испытывают облегчение симптомов.[147]Bach PB, Brown C, Gelfand SE, et al. Management of acute exacerbations of chronic obstructive pulmonary disease: a summary and appraisal of published evidence. Ann Intern Med. 2001 Apr 3;134(7):600-20.
http://www.ncbi.nlm.nih.gov/pubmed/11281745?tool=bestpractice.com
[173]Osadnik CR, McDonald CF, Miller BR, et al. The effect of positive expiratory pressure (PEP) therapy on symptoms, quality of life and incidence of re-exacerbation in patients with acute exacerbations of chronic obstructive pulmonary disease: a multicentre, randomised controlled trial. Thorax. 2014 Feb;69(2):137-43.
http://www.ncbi.nlm.nih.gov/pubmed/24005444?tool=bestpractice.com
Обострение с подозреваемой бактериальной этиологией
Бактериальные инфекции считаются распространенными провоцирующими факторами обострений.[76]Sethi S, Evans N, Grant BJ, et al. New strains of bacteria and exacerbations of chronic obstructive pulmonary disease. N Engl J Med. 2002 Aug 15;347(7):465-71.
http://www.ncbi.nlm.nih.gov/pubmed/12181400?tool=bestpractice.com
Также считается, что вызывать обострения или способствовать им могут взаимодействия между факторами хозяина, бактериями, вирусами и изменениями в качестве воздуха.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[71]White AJ, Gompertz S, Stockley RA. Chronic obstructive pulmonary disease. 6: The aetiology of exacerbations of chronic obstructive pulmonary disease. Thorax. 2003 Jan;58(1):73-80.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1746462
http://www.ncbi.nlm.nih.gov/pubmed/12511727?tool=bestpractice.com
В генезе многих обострений отсутствуют бактериальные инфекции, поэтому они не поддаются лечению антибиотиками.[145]National Institute for Health and Care Excellence. Chronic obstructive pulmonary disease (acute exacerbation): antimicrobial prescribing. 2018 [internet publication].
https://www.nice.org.uk/guidance/ng114
Множественные рандомизированные плацебо контролируемые исследования показали, что антибиотики помогают в лечении пациентов с обострением ХОБЛ.[77]Anthonisen NR, Manfreda J, Warren CP, et al. Antibiotic therapy in exacerbations of chronic obstructive pulmonary disease. Ann Intern Med. 1987 Feb;106(2):196-204.
http://www.ncbi.nlm.nih.gov/pubmed/3492164?tool=bestpractice.com
[184]Saint S, Bent S, Vittinghoff E, et al. Antibiotics in chronic obstructive pulmonary disease exacerbations. A meta-analysis. JAMA. 1995 Mar 22-29;273(12):957-60.
http://www.ncbi.nlm.nih.gov/pubmed/7884956?tool=bestpractice.com
[185]Llor C, Moragas A, Hernández S, et al. Efficacy of antibiotic therapy for acute exacerbations of mild to moderate chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2012 Oct 15;186(8):716-23.
https://www.atsjournals.org/doi/full/10.1164/rccm.201206-0996OC#.Up5bqNLdfSk
http://www.ncbi.nlm.nih.gov/pubmed/22923662?tool=bestpractice.com
Тем не менее, в одном обновленном Кокрановском обзоре сделан вывод о том, что эффекты антибиотиков для пациентов, не госпитализированных в ОИТ, незначительны, противоречивые для некоторых исходов (неэффективность лечения) и отсутствуют для других исходов (смертность и продолжительность пребывания в больнице).[186]Vollenweider DJ, Frei A, Steurer-Stey CA, et al. Antibiotics for exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2018 Oct 29;10(10):CD010257.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6517133
http://www.ncbi.nlm.nih.gov/pubmed/30371937?tool=bestpractice.com
Когда этот Кокрановский обзор ограничил свой анализ четырьмя испытаниями, в которых оценивали применяемые в настоящее время антибиотики у стационарных пациентов, не госпитализированных в ОИТ, был обнаружен положительный эффект с точки зрения неэффективности лечения, но он не был статистически значимым (отношение рисков 0,65, 95% доверительный интервал от 0,38 до 1,12).[186]Vollenweider DJ, Frei A, Steurer-Stey CA, et al. Antibiotics for exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2018 Oct 29;10(10):CD010257.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6517133
http://www.ncbi.nlm.nih.gov/pubmed/30371937?tool=bestpractice.com
Для амбулаторных пациентов применяемые в настоящее время антибиотики статистически значимо снижали риск неэффективности лечения (отношение рисков 0,72, 95% доверительный интервал от 0,56 до 0,94).[186]Vollenweider DJ, Frei A, Steurer-Stey CA, et al. Antibiotics for exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2018 Oct 29;10(10):CD010257.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6517133
http://www.ncbi.nlm.nih.gov/pubmed/30371937?tool=bestpractice.com
Международные руководства GOLD рекомендуют антибиотики людям с обострениями ХОБЛ и:[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Некоторые пациенты с ХОБЛ могут держать антибиотики дома для использования их при обострении как часть своего плана самоконтроля.[145]National Institute for Health and Care Excellence. Chronic obstructive pulmonary disease (acute exacerbation): antimicrobial prescribing. 2018 [internet publication].
https://www.nice.org.uk/guidance/ng114
У пациентов с тяжелым обострением, особенно у тех, кто нуждается в лечении в ОИТ, антибиотикотерапия более эффективна.[77]Anthonisen NR, Manfreda J, Warren CP, et al. Antibiotic therapy in exacerbations of chronic obstructive pulmonary disease. Ann Intern Med. 1987 Feb;106(2):196-204.
http://www.ncbi.nlm.nih.gov/pubmed/3492164?tool=bestpractice.com
[186]Vollenweider DJ, Frei A, Steurer-Stey CA, et al. Antibiotics for exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2018 Oct 29;10(10):CD010257.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6517133
http://www.ncbi.nlm.nih.gov/pubmed/30371937?tool=bestpractice.com
[  ]
How do antibiotics compare with placebo in people admitted to hospital or to the intensive care unit with exacerbations of chronic obstructive pulmonary disease?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2363/fullПоказать ответ Международные руководства GOLD рекомендуют назначать антибиотики пациентам с тяжелым обострением, которые требуют искусственной вентиляции (инвазивной или неинвазивной).[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
]
How do antibiotics compare with placebo in people admitted to hospital or to the intensive care unit with exacerbations of chronic obstructive pulmonary disease?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2363/fullПоказать ответ Международные руководства GOLD рекомендуют назначать антибиотики пациентам с тяжелым обострением, которые требуют искусственной вентиляции (инвазивной или неинвазивной).[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Пациенты, получающие антибиотики, имеют повышенный риск антибиотик-ассоциированной диареи по сравнению с плацебо, хотя разница не является статистически значимой.[186]Vollenweider DJ, Frei A, Steurer-Stey CA, et al. Antibiotics for exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2018 Oct 29;10(10):CD010257.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6517133
http://www.ncbi.nlm.nih.gov/pubmed/30371937?tool=bestpractice.com
[  ]
How do antibiotics compare with placebo in people admitted to hospital or to the intensive care unit with exacerbations of chronic obstructive pulmonary disease?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2363/fullПоказать ответ
]
How do antibiotics compare with placebo in people admitted to hospital or to the intensive care unit with exacerbations of chronic obstructive pulmonary disease?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2363/fullПоказать ответ
Выбор антибиотика и длительность лечения в целом зависят от местной картины резистентности и характеристик пациента, включая любые предыдущие результаты бактериологического исследования у пациента.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[164]Veterans Affairs/Department of Defense. VA/DoD clinical practice guideline: the management of chronic obstructive pulmonary disease. Dec 2014 [internet publication].
http://www.healthquality.va.gov/Chronic_Obstructive_Pulmonary_Disease_COPD.asp
Самые распространенные бактериальные патогены включают: Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis.[33]Sapey E, Stockley RA. COPD exacerbations.2: aetiology. Thorax. 2006 Mar;61(3):250-8.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2080749
http://www.ncbi.nlm.nih.gov/pubmed/16517585?tool=bestpractice.com
[38]Woodhead M, Blasi F, Ewig S, et al. Guidelines for the management of adult lower respiratory tract infections - full version. Clini Microbiol Infect. 2011 Nov;17(Suppl 6):E1-59.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7128977
http://www.ncbi.nlm.nih.gov/pubmed/21951385?tool=bestpractice.com
Было показано, что у пациентов с легкой и средней степенью обострений короткие курсы (например, 5 дней) антибиотиков так же эффективны, как и более длинные курсы (например, >5 дней).[187]El Moussaoui R, Roede BM, Speelman P, et al. Short-course antibiotic treatment in acute exacerbations of chronic bronchitis and COPD: a meta-analysis of double-blind studies. Thorax. 2008 May;63(5):415-22.
http://thorax.bmj.com/content/63/5/415.long
http://www.ncbi.nlm.nih.gov/pubmed/18234905?tool=bestpractice.com
[188]Falagas ME, Avgeri SG, Matthaiou DK, et al. Short- versus long-duration antimicrobial treatment for exacerbations of chronic bronchitis: a meta-analysis. J Antimicrob Chemother. 2008 Sep;62(3):442-50.
https://jac.oxfordjournals.org/cgi/content/full/62/3/442
http://www.ncbi.nlm.nih.gov/pubmed/18467303?tool=bestpractice.com
[189]Stolbrink M, Amiry J, Blakey JD. Does antibiotic treatment duration affect the outcomes of exacerbations of asthma and COPD? A systematic review. Chron Respir Dis. 2018 Aug;15(3):225-40.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6100164
http://www.ncbi.nlm.nih.gov/pubmed/29232988?tool=bestpractice.com
При наличии показаний GOLD рекомендует, чтобы продолжительность антибактериальной терапии составляла от 5 до 7 дней, но при этом следует учитывать местные руководства.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Согласно более новым рекомендациям Американской коллегии врачей, следует ограничивать лечение антибиотиками до 5-ти дней у пациентов с обострениями ХОБЛ и острым не осложненным бронхитом, у которых наблюдают клинические признаки бактериальной инфекции.[190]Lee RA, Centor RM, Humphrey LL, et al. Appropriate use of short-course antibiotics in common infections: best practice advice from the American College of Physicians. Ann Intern Med. 2021 Apr 6 [Epub ahead of print].
https://www.acpjournals.org/doi/10.7326/M20-7355
http://www.ncbi.nlm.nih.gov/pubmed/33819054?tool=bestpractice.com
При возможности и при условии, что тяжесть обострения не требует внутривенного введения антибиотиков, в качестве первой линии терапии следует назначать пероральные антибиотики.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[145]National Institute for Health and Care Excellence. Chronic obstructive pulmonary disease (acute exacerbation): antimicrobial prescribing. 2018 [internet publication].
https://www.nice.org.uk/guidance/ng114
Если у пациента уменьшается одышка и/или количество гнойной мокроты, это говорит о том, что антибиотик эффективен.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
В руководствах Национального института здоровья и совершенствования медицинской помощи (NICE) рекомендовано, что при внутривенном введении антибиотиков их следует пересмотреть в течение 48 часов и, по возможности, перейти к пероральным антибиотикам.[145]National Institute for Health and Care Excellence. Chronic obstructive pulmonary disease (acute exacerbation): antimicrobial prescribing. 2018 [internet publication].
https://www.nice.org.uk/guidance/ng114
Если после лечения антибиотиками симптомы не улучшились и если эти анализы еще не проводили, следует рассмотреть вопрос о наличии устойчивых к антибиотикам бактерий и отправить образец мокроты на микроскопию, бактериологическое исследование и окрашивание по Граму.[145]National Institute for Health and Care Excellence. Chronic obstructive pulmonary disease (acute exacerbation): antimicrobial prescribing. 2018 [internet publication].
https://www.nice.org.uk/guidance/ng114
Пациентам с меньшим риском неблагоприятного исхода и не тяжелым обострением рекомендовано назначать антибиотики более узкого спектра действия (например, амоксициллин, амоксициллин/клавулановая кислота, доксициклин, цефалоспорины второго поколения, макролиды, триметоприм/сульфаметоксазол).[164]Veterans Affairs/Department of Defense. VA/DoD clinical practice guideline: the management of chronic obstructive pulmonary disease. Dec 2014 [internet publication].
http://www.healthquality.va.gov/Chronic_Obstructive_Pulmonary_Disease_COPD.asp
Тяжесть зависит от предыдущего состояния пациента и любых изменений в его фоновых исследованиях и анализах (на основании оценивания симптомов, исследования функции легких, газового состава артериальной крови).
Пациенты с более тяжелыми фоновыми ХОБЛ, при которых возникают более тяжелые осложнения, чаще колонизируются такими грамотрицательными бактериями, как Pseudomonas aeruginosa или другими кишечными грамотрицательными организмами и/или Staphylococcus aureus (в том числе резистентным к метициллину Staphylococcus aureus).[38]Woodhead M, Blasi F, Ewig S, et al. Guidelines for the management of adult lower respiratory tract infections - full version. Clini Microbiol Infect. 2011 Nov;17(Suppl 6):E1-59.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7128977
http://www.ncbi.nlm.nih.gov/pubmed/21951385?tool=bestpractice.com
[75]Caramori G, Adcock IM, Papi A. Clinical definition of COPD exacerbations and classification of their severity. South Med J. 2009 Mar;102(3):277-82.
http://www.ncbi.nlm.nih.gov/pubmed/19204646?tool=bestpractice.com
Поэтому антибиотики широкого спектра действия, такие как ампициллин/сульбактам, пиперациллин/тазобактам, ванкомицин и фторхинолоны, рассматриваются для пациентов с повышенным риском неблагоприятного исхода или с более тяжелым эпизодом.[75]Caramori G, Adcock IM, Papi A. Clinical definition of COPD exacerbations and classification of their severity. South Med J. 2009 Mar;102(3):277-82.
http://www.ncbi.nlm.nih.gov/pubmed/19204646?tool=bestpractice.com
[164]Veterans Affairs/Department of Defense. VA/DoD clinical practice guideline: the management of chronic obstructive pulmonary disease. Dec 2014 [internet publication].
http://www.healthquality.va.gov/Chronic_Obstructive_Pulmonary_Disease_COPD.asp
Также агенты, проявляющие активность против Pseudomonas aeruginosa, показаны для людей, которые подвержены риску возникновения этой инфекции.[38]Woodhead M, Blasi F, Ewig S, et al. Guidelines for the management of adult lower respiratory tract infections - full version. Clini Microbiol Infect. 2011 Nov;17(Suppl 6):E1-59.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7128977
http://www.ncbi.nlm.nih.gov/pubmed/21951385?tool=bestpractice.com
При выборе антибиотика также не следует забывать о локальной картине бактериальной резистентности.
Бактериологическое исследование мокроты или эндотрахеальных аспиратов (у интубированных пациентов) рекомендовано для оценки бактериальной инфекции у пациентов с тяжелым нарушением функции легких, с частыми обострениями в анамнезе, и/или пациентам, госпитализированным вследствие обострения ХОБЛ, или нуждающимся в штучной вентиляции легких, поскольку у них могут наблюдаться грамотрицателные бактерии (такие как Pseudomonas species) или резистентные патогены.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[38]Woodhead M, Blasi F, Ewig S, et al. Guidelines for the management of adult lower respiratory tract infections - full version. Clini Microbiol Infect. 2011 Nov;17(Suppl 6):E1-59.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7128977
http://www.ncbi.nlm.nih.gov/pubmed/21951385?tool=bestpractice.com
Также можно рассмотреть возможность получения микробиологического исследования мокроты у пациентов с бронхоэктазами и подозрением на инфекционные обострения как признак ХОБЛ.
Факторы риска неблагоприятного исхода включают недавний анамнез использования антибиотиков, более тяжелое базовое ХОБЛ, необходимость госпитализации, безуспешное лечение, предшествующую резистентность к антибиотикам или факторы риска ятрогенных инфекций. Также повышенный риск имеют критически больные пациенты в ОИТ.[75]Caramori G, Adcock IM, Papi A. Clinical definition of COPD exacerbations and classification of their severity. South Med J. 2009 Mar;102(3):277-82.
http://www.ncbi.nlm.nih.gov/pubmed/19204646?tool=bestpractice.com
[164]Veterans Affairs/Department of Defense. VA/DoD clinical practice guideline: the management of chronic obstructive pulmonary disease. Dec 2014 [internet publication].
http://www.healthquality.va.gov/Chronic_Obstructive_Pulmonary_Disease_COPD.asp
Важными индикаторами более тяжелого обострения являются задействование дополнительной дыхательной мускулатуры, парадоксальные дыхательные движения, цианоз, появление новых периферических отеков, гемодинамическая нестабильность и/или ухудшение психического состояния (например, дезориентация, летаргия, кома).[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Консультация специалиста может потребоваться в случаях, если симптомы не уменьшаются после повторных курсов антибиотиков, или при бактериальной инфекции, устойчивой к пероральным антибиотикам, или пациентам, которые не могут принимать пероральные лекарственные средства.[145]National Institute for Health and Care Excellence. Chronic obstructive pulmonary disease (acute exacerbation): antimicrobial prescribing. 2018 [internet publication].
https://www.nice.org.uk/guidance/ng114
Исследования показали, что применение респираторных фторхинолонов, амоксициллина/клавулановой кислоты, цефалоспоринов второго или третьего поколения или макролидов может быть связано с неудачей лечения (что сопровождается лихорадкой) или рецидивирующими обострениями.[191]Wilson R, Allegra L, Huchon G, et al. Short-term and long-term outcomes of moxifloxacin compared to standard antibiotic treatment in acute exacerbations of chronic bronchitis. Chest. 2004 Mar;125(3):953-64.
http://www.ncbi.nlm.nih.gov/pubmed/15006954?tool=bestpractice.com
[192]Wilson R, Schentag JJ, Ball P, et al. A comparison of gemifloxacin and clarithromycin in acute exacerbations of chronic bronchitis and long-term clinical outcomes. Clin Ther. 2002 Apr;24(4):639-52.
http://www.ncbi.nlm.nih.gov/pubmed/12017408?tool=bestpractice.com
[193]Wilson R, Jones P, Schaberg T, et al. Antibiotic treatment and factors influencing short and long term outcomes of acute exacerbations of chronic bronchitis. Thorax. 2006 Apr;61(4):337-42.
http://www.ncbi.nlm.nih.gov/pubmed/16449273?tool=bestpractice.com
[194]Grossman RF, Ambrusz ME, Fisher AC, et al. Levofloxacin 750 mg QD for five days versus amoxicillin/clavulanate 875 mg/125 mg BID for ten days for treatment of acute bacterial exacerbation of chronic bronchitis: a post hoc analysis of data from severely ill patients. Clin Ther. 2006 Aug;28(8):1175-80.
http://www.ncbi.nlm.nih.gov/pubmed/16982294?tool=bestpractice.com
[195]Siempos II, Dimopoulos G, Korbila IP, et al. Macrolides, quinolones and amoxicillin/clavulanate for chronic bronchitis: a meta-analysis. Eur Respir J. 2007 Jun;29(6):1127-37.
http://www.ncbi.nlm.nih.gov/pubmed/17301097?tool=bestpractice.com
[196]Dimopoulos G, Siempos, II, Korbila IP, et al. Comparison of first-line with second-line antibiotics for acute exacerbations of chronic bronchitis: a meta-analysis of randomized controlled trials. Chest. 2007 Aug;132(2):447-55.
http://www.ncbi.nlm.nih.gov/pubmed/17573508?tool=bestpractice.com
Один метаанализ рандомизированных контролируемых исследований показал, что с точки зрения успешности лечения и количества нежелательных явлений, связанных с лекарственными препаратами, в целом, не было различий между пациентами с обострением хронического бронхита, получающими полусинтетические пенициллины (например, амоксициллин, ампициллин), и пациентами, получавшими схемы на основе триметоприма (например, триметоприм, триметоприм/сульфаметоксазол).[197]Korbila IP, Manta KG, Siempos II, et al. Penicillins vs trimethoprim-based regimens for acute bacterial exacerbations of chronic bronchitis: meta-analysis of randomized controlled trials. Can Fam Physician. 2009 Jan;55(1):60-7.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2628840
http://www.ncbi.nlm.nih.gov/pubmed/19155372?tool=bestpractice.com
Одно рандомизированное контролируемое исследование выявило, что трехмесячный прием азитромицина при инфекционном обострении ХОЗЛ, требующем госпитализации, может уменьшить неэффективность лечения в период наивысшего риска.[198]Vermeersch K, Gabrovska M, Aumann J, et al. Azithromycin during acute chronic obstructive pulmonary disease exacerbations requiring hospitalization (BACE). A multicenter, randomized, double-blind, placebo-controlled trial. Am J Respir Crit Care Med. 2019 Oct 1;200(7):857-868.
https://www.atsjournals.org/doi/10.1164/rccm.201901-0094OC?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
http://www.ncbi.nlm.nih.gov/pubmed/31046405?tool=bestpractice.com
В ноябре 2018 года Европейское агентство по лекарственным средствам (EMA) завершило обзор серьезных, лишающих трудоспособности и потенциально необратимых побочных эффектов, связанных с применением системных и ингаляционных антибиотиков фторхинолонового ряда. К этим побочным эффектам относят тендинит, разрыв сухожилий, артралгию, нейропатии, а также другие эффекты, влияющие на скелетно-мышечную и нервную системы. В результате этого обзора EMA теперь рекомендует ограничить применение антибиотиков фторхинолонового ряда только при серьезных, угрожающих жизни бактериальных инфекциях. Более того, рекомендовано не применять фторхинолоны при инфекциях легкой и средней степени тяжести, за исключением специфических инфекций, при которых не могут применять соответствующие антибиотики, а также их не должны применять при нетяжелых, не бактериальных инфекциях или самоизлечивающихся инфекциях. Пациенты старшего возраста с нарушением функции почек, пациенты, которым проводили трансплантацию солидного органа или которые проходили лечение кортикостероидами, находятся в группе высокого риска повреждения сухожилий. Следует при возможности избегать одновременного приема фторхинолонов и кортикостероидов.[199]European Medicines Agency. Quinolone- and fluoroquinolone-containing medicinal products. Mar 2019 [internet publication].
https://www.ema.europa.eu/en/medicines/human/referrals/quinolone-fluoroquinolone-containing-medicinal-products
Управление по контролю лекарственных средств и изделий медицинского назначения Великобритании поддерживает эти рекомендации.[200]Medicines and Healthcare products Regulatory Agency. Fluoroquinolone antibiotics: new restrictions and precautions for use due to very rare reports of disabling and potentially long-lasting or irreversible side effects. Mar 2019 [internet publication].
https://www.gov.uk/drug-safety-update/fluoroquinolone-antibiotics-new-restrictions-and-precautions-for-use-due-to-very-rare-reports-of-disabling-and-potentially-long-lasting-or-irreversible-side-effects
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) выпустило аналогичное сообщение по безопасности в 2016 году, ограничивая использование фторхинолонов при остром синусите, остром бронхите и не осложненных инфекциях мочевыводящих путей.[201]FDA Drug Safety Communication: FDA advises restricting fluoroquinolone antibiotic use for certain uncomplicated infections; warns about disabling side effects that can occur together. Dec 2016 [internet publication].
https://www.fda.gov/drugs/drug-safety-and-availability/fda-drug-safety-communication-fda-advises-restricting-fluoroquinolone-antibiotic-use-certain
В дополнение к этим ограничениям FDA было издано предупреждение о повышенном риске возникновения расслоения аорты, значительной гипогликемии и побочного воздействия на психическое здоровье у пациентов, принимающих фторхинолоны.[202]US Food and Drug Administration. FDA Drug Safety Communication. FDA warns about increased risk of ruptures or tears in the aorta blood vessel with fluoroquinolone antibiotics in certain patients. Dec 2018 [internet publication].
https://www.fda.gov/drugs/drug-safety-and-availability/fda-warns-about-increased-risk-ruptures-or-tears-aorta-blood-vessel-fluoroquinolone-antibiotics
[203]US Food and Drug Administration. FDA Drug Safety Communication. FDA reinforces safety information about serious low blood sugar levels and mental health side effects with fluoroquinolone antibiotics; requires label changes. Jul 2018 [internet publication].
https://www.fda.gov/drugs/drug-safety-and-availability/fda-reinforces-safety-information-about-serious-low-blood-sugar-levels-and-mental-health-side
Поэтому фторхинолоны следует использовать только тогда, когда это считается нецелесообразным или когда невозможно использовать другие антибактериальные средства, которые обычно рекомендованы для лечения этих инфекций.
В настоящее время существует недостаточно доказательных данных по применению антибиотиков с учетом результатов сывороточного прокальцитонина у пациентов с ХОБЛ.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Важно, что при обострениях ХОБЛ в ОИТ использование антибиотиков под контролем прокальцитонина не рекомендовано, поскольку это связано с повышенной смертностью.[116]Daubin C, Valette X, Thiollière F, et al. Procalcitonin algorithm to guide initial antibiotic therapy in acute exacerbations of COPD admitted to the ICU: a randomized multicenter study. Intensive Care Med. 2018 Apr;44(4):428-37.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5924665
http://www.ncbi.nlm.nih.gov/pubmed/29663044?tool=bestpractice.com
С-реактивный белок (СРБ) также исследуют как потенциальный биомаркер, позволяющий управлять применением антибиотиков во время обострений ХОБЛ. Решение об отказе от использования антибиотиков в месте оказания медицинской помощи, основанное на низком уровне СРБ, было связано с сокращением назначений антибиотиков без ухудшения клинических исходов.[117]Prins HJ, Duijkers R, van der Valk P, et al. CRP-guided antibiotic treatment in acute exacerbations of COPD in hospital admissions. Eur Respir J. 2019 May 23;53(5):1802014.
https://erj.ersjournals.com/content/53/5/1802014.long
http://www.ncbi.nlm.nih.gov/pubmed/30880285?tool=bestpractice.com
[118]Butler CC, Gillespie D, White P, et al. C-Reactive protein testing to guide antibiotic prescribing for COPD exacerbations. N Engl J Med. 2019 Jul 11;381(2):111-20.
https://www.nejm.org/doi/10.1056/NEJMoa1803185?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
http://www.ncbi.nlm.nih.gov/pubmed/31291514?tool=bestpractice.com
[119]Francis NA, Gillespie D, White P, et al. C-reactive protein point-of-care testing for safely reducing antibiotics for acute exacerbations of chronic obstructive pulmonary disease: the PACE RCT. Health Technol Assess. 2020 Mar;24(15):1-108.
https://www.journalslibrary.nihr.ac.uk/hta/hta24150#/s1
http://www.ncbi.nlm.nih.gov/pubmed/32202490?tool=bestpractice.com
Искусственная вентиляция легких
Дыхательная недостаточность часто бывает у пациентов с тяжелым обострением ХОБЛ. У пациентов с тяжелыми обострениями, которые недостаточно реагируют на первоначальные вмешательства, следует рассмотреть проведение неинвазивной искусственной вентиляции легких (НИВ). Применение НИВ улучшает газообмен, уменьшает одышку, снижает потребность в эндотрахеальной интубации, снижает частоту таких осложнений, как пневмония, и снижает продолжительность госпитализации и смертность у этих пациентов.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[112]Quon BS, Gan WQ, Sin DD, et al. Contemporary management of acute exacerbations of COPD: a systematic review and metaanalysis. Chest 2008 Mar;133(3):756-66.
http://www.ncbi.nlm.nih.gov/pubmed/18321904?tool=bestpractice.com
[204]Osadnik CR, Tee VS, Carson-Chahhoud KV, et al. Non-invasive ventilation for the management of acute hypercapnic respiratory failure due to exacerbation of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2017 Jul 13;(7):CD004104.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD004104.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/28702957?tool=bestpractice.com
[205]Keenan SP, Sinuff T, Burns KE, et al. Clinical practice guidelines for the use of noninvasive positive-pressure ventilation and noninvasive continuous positive airway pressure in the acute care setting. CMAJ. 2011 Feb 22;183(3):E195-214.
http://www.cmaj.ca/cgi/content/full/183/3/E195
http://www.ncbi.nlm.nih.gov/pubmed/21324867?tool=bestpractice.com
[206]Barreiro TJ, Gemmel DJ. Noninvasive ventilation. Crit Care Clin. 2007 Apr;23(2):201-22, ix.
http://www.ncbi.nlm.nih.gov/pubmed/17368166?tool=bestpractice.com
[207]Roberts CM, Brown JL, Reinhardt AK, et al. Non-invasive ventilation in chronic obstructive pulmonary disease: management of acute type 2 respiratory failure. Clin Med. 2008 Oct;8(5):517-21.
http://www.ncbi.nlm.nih.gov/pubmed/18975486?tool=bestpractice.com
[208]Smith TA, Davidson PM, Lam LT, et al. The use of non-invasive ventilation for the relief of dyspnoea in exacerbations of chronic obstructive pulmonary disease; a systematic review. Respirology. 2012 Feb;17(2):300-7.
http://www.ncbi.nlm.nih.gov/pubmed/22008176?tool=bestpractice.com
[  ]
How does non-invasive ventilation compare with usual care in people with acute hypercapnic respiratory failure due to exacerbation of chronic obstructive pulmonary disease?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1820/fullПоказать ответ[Уровень доказательности B]410bc69a-bc64-4964-91f0-9d91f8325c57ccaBСравнение неинвазивной искусственной вентиляции легких (НИВЛ) и стандартного лечения лиц с острой гиперкапнической дыхательной недостаточностью в связи с обострением хронического обструктивного заболевания легких. По возможности при дыхательной недостаточности, связанной с обострением ХОБЛ, предпочтение следует отдавать НИВ, а не инвазивной искусственной вентиляции легких.
]
How does non-invasive ventilation compare with usual care in people with acute hypercapnic respiratory failure due to exacerbation of chronic obstructive pulmonary disease?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1820/fullПоказать ответ[Уровень доказательности B]410bc69a-bc64-4964-91f0-9d91f8325c57ccaBСравнение неинвазивной искусственной вентиляции легких (НИВЛ) и стандартного лечения лиц с острой гиперкапнической дыхательной недостаточностью в связи с обострением хронического обструктивного заболевания легких. По возможности при дыхательной недостаточности, связанной с обострением ХОБЛ, предпочтение следует отдавать НИВ, а не инвазивной искусственной вентиляции легких.
Использование НИВ должно рассматриваться у пациентов с одним и более таких признаков:[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Респираторный ацидоз (парциальное давление углекислого газа [PaCO2] ≥6,0 кПа или 45 мм рт. ст. и pH артериальной крови ≤7,35)
Тяжелая одышка с признаками, которые указывают на слабость дыхательных мышц или их усиленную работу, или затрудненное дыхание, или же оба эти признака, что проявляется задействованием дополнительной дыхательной мускулатуры, парадоксальными движениями живота или ретракцией межреберных промежутков
Постоянная гипоксемия несмотря на кислородную терапию.
Уменьшение одышки и улучшение физиологического состояния пациента обычно наблюдаются в течение 1–4 часов.[209]Anton A, Guell R, Gomez J, et al. Predicting the result of noninvasive ventilation in severe acute exacerbations of patients with chronic airflow limitation. Chest. 2000 Mar;117(3):828-33.
http://www.ncbi.nlm.nih.gov/pubmed/10713013?tool=bestpractice.com
Отчет GOLD рекомендует прекратить НИВ в случае, если состояние пациента улучшится и он сможет дышать без посторонней помощи на протяжении как минимум 4 часов.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Однако НИВ помогает не всем пациентам. Чтобы определить желаемый курс лечения, клиницисты должны обсудить с пациентами, получающими НИВ, риски и преимущества искусственной вентиляции легких.
Инвазивная искусственная вентиляция показана пациентам с остановкой дыхания или сердечной деятельности, тем, у кого увеличиваются признаки дыхательной недостаточности несмотря на НИВ, кто имеет нарушения психического состояния или нестабильность сердечно-сосудистой системы, имеет высокий риск аспирации, или тем, кому невозможно выполнить НИВ (например, черепно-лицевая травма, недавнее хирургическое вмешательство на желудочно-кишечном тракте, обильные выделения, тревожные расстройства, болезненность лица или тяжелые повреждения кожи).[210]Koh Y. Ventilatory management in patients with chronic airflow obstruction. Crit Care Clin. 2007 Apr;23(2):169-81.
http://www.ncbi.nlm.nih.gov/pubmed/17368164?tool=bestpractice.com
Физиологические критерии для инвазивной механической вентиляции такие: угрожающая жизни гипоксия у пациента с непереносимостью НИВ, неспособность переносить НИВ или неэффективность НИВ, остановка дыхания или сердечной деятельности, нерегулярное дыхание с удушьем или потеря сознания, массивная аспирация или постоянная рвота, неспособность к очищению дыхательных путей от выделений, частота сердечных сокращений <50 уд./мин с нарушением сознания, тяжелая гемодинамическая нестабильность, которая не поддается лечению или тяжелые желудочковые или наджелудочковые аритмии.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[211]Chandra D, Stamm JA, Taylor B, et al. Outcomes of noninvasive ventilation for acute exacerbations of chronic obstructive pulmonary disease in the United States, 1998-2008. Am J Respir Crit Care Med. 2012;185:152-159.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3297087
http://www.ncbi.nlm.nih.gov/pubmed/22016446?tool=bestpractice.com
У людей с тяжелым заболеванием, которым показана механическая вентиляция, значительный риск смерти (от 11% до 49%).[13]Rodriguez-Roisin R. COPD exacerbations.5: management. Thorax. 2006 Jun;61(6):535-44.
http://www.ncbi.nlm.nih.gov/pubmed/16738044?tool=bestpractice.com
[212]Breen D, Churches T, Hawker F, et al. Acute respiratory failure secondary to chronic obstructive pulmonary disease treated in the intensive care unit: a long term follow up study. Thorax. 2002 Jan;57(1):29-33.
https://thorax.bmj.com/cgi/content/full/57/1/29
http://www.ncbi.nlm.nih.gov/pubmed/11809986?tool=bestpractice.com
Среди осложнений механической вентиляции - вентилятор-ассоциированная пневмония и баротравма. Снять пациента с тяжелым ХОБЛ с механической вентиляции может быть трудно.[210]Koh Y. Ventilatory management in patients with chronic airflow obstruction. Crit Care Clin. 2007 Apr;23(2):169-81.
http://www.ncbi.nlm.nih.gov/pubmed/17368164?tool=bestpractice.com
Использование НИВ для помощи в снятии с механической вентиляции помогает снизить неудачу при попытке снятия, уменьшить частоту нозокомиальных пневмоний и смертности.[213]McCurdy BR. Noninvasive positive pressure ventilation for acute respiratory failure patients with chronic obstructive pulmonary disease (COPD): an evidence-based analysis. Ont Health Technol Assess Ser. 2012;12(8):1-102.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3384377
http://www.ncbi.nlm.nih.gov/pubmed/23074436?tool=bestpractice.com
[214]Udwadia ZF, Santis GK, Steven MH, et al. Nasal ventilation to facilitate weaning in patients with chronic respiratory insufficiency. Thorax. 1992 Sep;47(9):715-8.
http://www.ncbi.nlm.nih.gov/pubmed/1440465?tool=bestpractice.com
Другие рекомендации
В зависимости от клинического состояния пациента может также потребоваться решение следующего:[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
Наблюдение и корректировка жидкостного баланса (например, у пациентов с сердечной недостаточностью)
Лечение любых сопутствующих патологий (например, рака легких, сердечно-сосудистых заболеваний, остеопороза, депрессии)
Профилактика тромбообразования
Пищевые добавки
Отказ от курения (например, никотиновая заместительная терапия).
Легочная реабилитация и программы по ведению заболевания
У пациентов с частыми обострениями ХОБЛ часто наблюдаются дисфункция скелетных мышц (потенциально из-за ограничения физической активности), нарушения питания, применение кортикостероидов и/или факторы системного воспаления.[217]Man WD, Soliman MG, Nikoletou D, et al. Non-volitional assessment of skeletal muscle strength in patients with chronic obstructive pulmonary disease. Thorax. 2003 Aug;58(8):665-9.
http://www.ncbi.nlm.nih.gov/pubmed/12885979?tool=bestpractice.com
[218]Spruit MA, Gosselink R, Troosters T, et al. Muscle force during an acute exacerbation in hospitalised patients with COPD and its relationship with CXCL8 and IGF-I. Thorax. 2003 Sep;58(9):752-6.
http://thorax.bmj.com/cgi/content/full/58/9/752
http://www.ncbi.nlm.nih.gov/pubmed/12947130?tool=bestpractice.com
В систематическом обзоре, в который вошли 13 рандомизированных контролируемых исследований, отмечали снижение смертности и количества повторных госпитализаций у пациентов, у которых легочную реабилитацию начинали во время госпитализации либо в течение 4-х недель после выписки. Долгосрочное влияние на смертность не было статистически значимым, однако улучшение качества жизни, связанного со здоровьем, и переносимости физических нагрузок сохранялись в течение минимум 12-ти месяцев.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[219]Ryrsø CK, Godtfredsen NS, Kofod LM, et al. Lower mortality after early supervised pulmonary rehabilitation following COPD-exacerbations: a systematic review and meta-analysis. BMC Pulm Med. 2018 Sep 15;18(1):154.
https://www.doi.org/10.1186/s12890-018-0718-1
http://www.ncbi.nlm.nih.gov/pubmed/30219047?tool=bestpractice.com
Эти результаты были подтверждены данными практики, согласно которым легочная реабилитация в течение 90 дней после выписки в значительной мере ассоциировалась с более низким риском смерти и меньшей частотой повторных госпитализаций в течение одного года.[1]Global Initiative for Chronic Obstructive Lung Disease. Global strategy for prevention, diagnosis and management of COPD (2022 report). Nov 2021 [internet publication].
https://goldcopd.org/wp-content/uploads/2021/11/GOLD-REPORT-2022-v1.1-22Nov2021_WMV.pdf
[220]Stefan MS, Pekow PS, Priya A, et al. Association between initiation of pulmonary rehabilitation and rehospitalizations in patients hospitalized with chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2021 Nov 1;204(9):1015-23.
https://www.doi.org/10.1164/rccm.202012-4389OC
http://www.ncbi.nlm.nih.gov/pubmed/34283694?tool=bestpractice.com
[221]Lindenauer PK, Stefan MS, Pekow PS, et al. Association between initiation of pulmonary rehabilitation after hospitalization for COPD and 1-year survival among medicare beneficiaries. JAMA. 2020 May 12;323(18):1813-23.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7218499
http://www.ncbi.nlm.nih.gov/pubmed/32396181?tool=bestpractice.com
Легочная реабилитация – это мультидисциплинарная программа ухода, которая включает физическую реабилитацию, а также рекомендации по лечению заболевания, питанию и другие вопросы стиля жизни (например, прекращение курения, приверженность к медикаментозному лечению и техники ингаляционного применения медикаментов, применение дополнительного кислорода, поддержание физической активности).[222]Rice KL, Dewan N, Bloomfield HE, et al. Disease management program for chronic obstructive pulmonary disease: a randomized controlled trial. Am J Respir Crit Care Med. 2010 Oct 1;182(7):890-6.
https://www.doi.org/10.1164/rccm.200910-1579OC
http://www.ncbi.nlm.nih.gov/pubmed/20075385?tool=bestpractice.com
[223]Spruit MA, Singh SJ, Garvey C, et al. An official American Thoracic Society/European Respiratory Society statement: key concepts and advances in pulmonary rehabilitation. Am J Respir Crit Care Med. 2013 Oct 15;188(8):e13-64.
http://www.ncbi.nlm.nih.gov/pubmed/24127811?tool=bestpractice.com
Пациенты с ХОБЛ и их обострения очень разнообразны, и эффективность дыхательной реабилитации сильно зависит от сопутствующих заболеваний и других характеристик отдельного пациента.
Некоторые упражнения реабилитации начинаются уже на этапе госпитализации по поводу обострения ХОБЛ и включают тренировки силы сопротивления и чрескожную электрическую стимуляцию мышц. Они хорошо переносятся, предотвращают ослабление мышц и ускоряют восстановление функционального состояния.[224]Zanotti E, Felicetti G, Maini M, et al. Peripheral muscle strength training in bed-bound patients with COPD receiving mechanical ventilation: effect of electrical stimulation. Chest. 2003 Jul;124(1):292-6.
http://www.ncbi.nlm.nih.gov/pubmed/12853536?tool=bestpractice.com
[225]Troosters T, Probst VS, Crul T, et al. Resistance training prevents deterioration in quadriceps muscle function during acute exacerbations of chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2010 May 15;181(10):1072-7.
http://www.ncbi.nlm.nih.gov/pubmed/20133927?tool=bestpractice.com
[226]Reid WD, Yamabayashi C, Goodridge D, et al. Exercise prescription for hospitalized people with chronic obstructive pulmonary disease and comorbidities: a synthesis of systematic reviews. Int J Chron Obstruct Pulmon Dis. 2012 May;7:297-320.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3363140
http://www.ncbi.nlm.nih.gov/pubmed/22665994?tool=bestpractice.com
Легочная реабилитация безопасна и эффективна, и начинается на раннем этапе восстановления после обострения, она улучшает толерантность к физическим нагрузкам, физическую форму, уменьшает симптомы ХОБЛ и улучшает качество жизни.[227]Man WD, Polkey MI, Donaldson N, et al. Community pulmonary rehabilitation after hospitalisation for acute exacerbations of chronic obstructive pulmonary disease: randomised controlled study. BMJ. 2004 Nov 20;329(7476):1209.
https://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pubmed&pubmedid=15504763
http://www.ncbi.nlm.nih.gov/pubmed/15504763?tool=bestpractice.com
[228]Seymour JM, Moore L, Jolley CJ, et al. Outpatient pulmonary rehabilitation following acute exacerbations of COPD. Thorax. 2010 May;65(5):423-8.
http://www.ncbi.nlm.nih.gov/pubmed/20435864?tool=bestpractice.com
[229]Marciniuk DD, Brooks D, Butcher S, et al. Canadian Thoracic Society COPD Committee Expert Working Group. Optimizing pulmonary rehabilitation in chronic obstructive pulmonary disease practical issues: a Canadian Thoracic Society Clinical Practice Guideline. Can Respir J. 2010 Jul;17(4):159-68.
http://www.ncbi.nlm.nih.gov/pubmed/20808973?tool=bestpractice.com
[230]Clini EM, Crisafulli E, Costi S, et al. Effects of early inpatient rehabilitation after acute exacerbation of COPD. Respir Med. 2009 Oct;103(10):1526-31.
http://www.ncbi.nlm.nih.gov/pubmed/19447015?tool=bestpractice.com
[231]Puhan MA, Gimeno-Santos E, Cates CJ, Troosters T. Pulmonary rehabilitation following exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2016 Dec 8;(12):CD005305.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD005305.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/27930803?tool=bestpractice.com
[232]Langer D, Hendriks E, Burtin C, et al. A clinical practice guideline for physiotherapists treating patients with chronic obstructive pulmonary disease based on a systematic review of available evidence. Clin Rehabil. 2009 May;23(5):445-62.
http://www.ncbi.nlm.nih.gov/pubmed/19389745?tool=bestpractice.com
[233]Maltais F, Bourbeau J, Shapiro S, et al. Effects of home-based pulmonary rehabilitation in patients with chronic obstructive pulmonary disease: a randomized trial. Ann Intern Med. 2008 Dec 16;149(12):869-78.
http://www.ncbi.nlm.nih.gov/pubmed/19075206?tool=bestpractice.com
[234]Tang CY, Blackstock FC, Clarence M, et al. Early rehabilitation exercise program for inpatients during an acute exacerbation of chronic obstructive pulmonary disease: a randomized controlled trial. J Cardiopulm Rehabil Prev. 2012 May-Jun;32(3):163-9.
http://www.ncbi.nlm.nih.gov/pubmed/22561417?tool=bestpractice.com
Комплексная легочная реабилитация, осуществляемая под контролем в амбулаторных условиях в период после обострения, снижает риск последующей госпитализации.[223]Spruit MA, Singh SJ, Garvey C, et al. An official American Thoracic Society/European Respiratory Society statement: key concepts and advances in pulmonary rehabilitation. Am J Respir Crit Care Med. 2013 Oct 15;188(8):e13-64.
http://www.ncbi.nlm.nih.gov/pubmed/24127811?tool=bestpractice.com
[228]Seymour JM, Moore L, Jolley CJ, et al. Outpatient pulmonary rehabilitation following acute exacerbations of COPD. Thorax. 2010 May;65(5):423-8.
http://www.ncbi.nlm.nih.gov/pubmed/20435864?tool=bestpractice.com
[231]Puhan MA, Gimeno-Santos E, Cates CJ, Troosters T. Pulmonary rehabilitation following exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2016 Dec 8;(12):CD005305.
http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD005305.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/27930803?tool=bestpractice.com
[235]Puhan MA, Scharplatz M, Troosters T, et al. Respiratory rehabilitation after acute exacerbation of COPD may reduce risk for readmission and mortality--a systematic review. Respir Res. 2005 Jun 8;6(1):54.
https://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pubmed&pubmedid=15943867
http://www.ncbi.nlm.nih.gov/pubmed/15943867?tool=bestpractice.com
Участие в легочной реабилитации на протяжении 90 дней после выписки после госпитализации вследствие обострения ХОБЛ связано со значительным снижением риска смертности.[221]Lindenauer PK, Stefan MS, Pekow PS, et al. Association between initiation of pulmonary rehabilitation after hospitalization for COPD and 1-year survival among medicare beneficiaries. JAMA. 2020 May 12;323(18):1813-23.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7218499
http://www.ncbi.nlm.nih.gov/pubmed/32396181?tool=bestpractice.com
Бесконтрольные домашние упражнения после обострения не оказывают такого благоприятного эффекта.[236]Greening NJ, Williams JE, Hussain SF, et al. An early rehabilitation intervention to enhance recovery during hospital admission for an exacerbation of chronic respiratory disease: randomised controlled trial. BMJ. 2014 Jul 8;349:g4315.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4086299
http://www.ncbi.nlm.nih.gov/pubmed/25004917?tool=bestpractice.com
Программы контроля заболевания могут помочь. Однако их польза остается сомнительной, поскольку рандомизированное контролируемое исследование были рано остановлены из-за увеличения смертности пациентов в группе, получавшей комплексное лечение, по сравнению с контрольными пациентами, получающими рутинную медицинскую помощь согласно клиническим рекомендациям.[222]Rice KL, Dewan N, Bloomfield HE, et al. Disease management program for chronic obstructive pulmonary disease: a randomized controlled trial. Am J Respir Crit Care Med. 2010 Oct 1;182(7):890-6.
https://www.doi.org/10.1164/rccm.200910-1579OC
http://www.ncbi.nlm.nih.gov/pubmed/20075385?tool=bestpractice.com
[237]Bourbeau J, Julien M, Maltais F, Rouleau M, et al. Reduction of hospital utilization in patients with chronic obstructive pulmonary disease: a disease-specific self-management intervention. Arch Intern Med. 2003 Mar 10;163(5):585-91.
https://archinte.ama-assn.org/cgi/content/full/163/5/585
http://www.ncbi.nlm.nih.gov/pubmed/12622605?tool=bestpractice.com
[238]Casas A, Troosters T, Garcia-Aymerich J, et al. Integrated care prevents hospitalisations for exacerbations in COPD patients. Eur Respir J. 2006 Jul;28(1):123-30.
https://erj.ersjournals.com/content/28/1/123.long
http://www.ncbi.nlm.nih.gov/pubmed/16611656?tool=bestpractice.com
[239]Kuo CC, Lin CC, Lin SY, et al. Effects of self-regulation protocol on physiological and psychological measures in patients with chronic obstructive pulmonary disease. J Clin Nurs. 2013 Oct;22(19-20):2800-11.
https://www.doi.org/10.1111/jocn.12085
http://www.ncbi.nlm.nih.gov/pubmed/23387383?tool=bestpractice.com
[240]Fan VS, Gaziano JM, Lew R, et al. A comprehensive care management program to prevent chronic obstructive pulmonary disease hospitalizations: a randomized, controlled trial. Ann Intern Med. 2012 May 15;156(10):673-83.
https://www.doi.org/10.7326/0003-4819-156-10-201205150-00003
http://www.ncbi.nlm.nih.gov/pubmed/22586006?tool=bestpractice.com
В другом исследовании, касающемся домашних упражнений, которые проводили без контроля после госпитализации вследствие обострения ХОБЛ, также была обнаружена значительная летальность в течение исследуемого времени – 6 месяцев после госпитализации.[236]Greening NJ, Williams JE, Hussain SF, et al. An early rehabilitation intervention to enhance recovery during hospital admission for an exacerbation of chronic respiratory disease: randomised controlled trial. BMJ. 2014 Jul 8;349:g4315.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4086299
http://www.ncbi.nlm.nih.gov/pubmed/25004917?tool=bestpractice.com
По некоторым данным, программы «больницы дома» при поддержке пульмонологических медсестер можно применять лишь отдельным людям с обострениями ХОБЛ средней тяжести.[241]Jeppesen E, Brurberg KG, Vist GE, et al. Hospital at home for acute exacerbations of chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2012 May 16;(5):CD003573.
https://onlinelibrary.wiley.com/doi/10.1002/14651858.CD003573.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/22592692?tool=bestpractice.com
[  ]
What are the effects of hospital-at-home in adults with acute exacerbations of chronic obstructive pulmonary disease?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1062/fullПоказать ответ Однако этот подход еще не считается стандартом лечения, и не применим для людей с нестабильными показателями жизненных функций, декомпенсированным газообменом, острым респираторным ацидозом, усилением гипоксемии, изменениями психического состояния или серьезными сопутствующими заболеваниями.[96]OHTAC COPD Collaborative. Chronic obstructive pulmonary disease (COPD) evidentiary framework. Ont Health Technol Assess Ser. 2012 Mar;12(2):1-97.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3384372
http://www.ncbi.nlm.nih.gov/pubmed/23074430?tool=bestpractice.com
[242]McCurdy BR. Hospital-at-home programs for patients with acute exacerbations of chronic obstructive pulmonary disease (COPD): an evidence-based analysis. Ont Health Technol Assess Ser. 2012 Mar;12(10):1-65.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3384361
http://www.ncbi.nlm.nih.gov/pubmed/23074420?tool=bestpractice.com
]
What are the effects of hospital-at-home in adults with acute exacerbations of chronic obstructive pulmonary disease?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.1062/fullПоказать ответ Однако этот подход еще не считается стандартом лечения, и не применим для людей с нестабильными показателями жизненных функций, декомпенсированным газообменом, острым респираторным ацидозом, усилением гипоксемии, изменениями психического состояния или серьезными сопутствующими заболеваниями.[96]OHTAC COPD Collaborative. Chronic obstructive pulmonary disease (COPD) evidentiary framework. Ont Health Technol Assess Ser. 2012 Mar;12(2):1-97.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3384372
http://www.ncbi.nlm.nih.gov/pubmed/23074430?tool=bestpractice.com
[242]McCurdy BR. Hospital-at-home programs for patients with acute exacerbations of chronic obstructive pulmonary disease (COPD): an evidence-based analysis. Ont Health Technol Assess Ser. 2012 Mar;12(10):1-65.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3384361
http://www.ncbi.nlm.nih.gov/pubmed/23074420?tool=bestpractice.com
Рандомизированное контролируемое исследование показало, что использование медсестринской телепомощи снижает частоту обострений ХОБЛ и госпитализации. Использование этих программ может сохранить средства.[243]Vitacca M, Bianchi L, Guerra A, et al. Tele-assistance in chronic respiratory failure patients: a randomised clinical trial. Eur Respir J. 2009 Feb;33(2):411-8.
http://www.ncbi.nlm.nih.gov/pubmed/18799512?tool=bestpractice.com
В то же время, другое рандомизированное контролируемое исследование показало, что телемониторинг, внедренный в систему существующей медицинской помощи, не уменьшает количество госпитализаций и не улучшает качество жизни пациентов.[244]Pinnock H, Hanley J, McCloughan L, et al. Effectiveness of telemonitoring integrated into existing clinical services on hospital admission for exacerbation of chronic obstructive pulmonary disease: researcher blind, multicentre, randomised controlled trial. BMJ. 2013 Oct 17;347:f6070.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3805483
http://www.ncbi.nlm.nih.gov/pubmed/24136634?tool=bestpractice.com
 ]
Эта 5-дневная схема рекомендована клиническими руководствами GOLD.[1] Управление по делам ветеранов рекомендует преднизолон в течение 5–7 дней.[164] Можно назначить эквивалентную пероральную дозу метилпреднизолона. Совместные руководства European Respiratory Society и American Thoracic Society рекомендуют для амбулаторных пациентов с обострением ХОБЛ короткий курс (≤14 дней) пероральных кортикостероидов.[167]
]
Эта 5-дневная схема рекомендована клиническими руководствами GOLD.[1] Управление по делам ветеранов рекомендует преднизолон в течение 5–7 дней.[164] Можно назначить эквивалентную пероральную дозу метилпреднизолона. Совместные руководства European Respiratory Society и American Thoracic Society рекомендуют для амбулаторных пациентов с обострением ХОБЛ короткий курс (≤14 дней) пероральных кортикостероидов.[167] ]
Однако они помогают не всем.[173] Другие техники клиренса, такие как ручная перкуссия стенок грудной клетки, также или помогают не всем, или даже приносят вред.[174][175][176] Пока что не существует доказательств преимуществ применения техник очищения дыхательных путей относительно длительного воздействия на обострение ХОБЛ, речь идет о снижении риска последующих обострений.[172]
[
]
Однако они помогают не всем.[173] Другие техники клиренса, такие как ручная перкуссия стенок грудной клетки, также или помогают не всем, или даже приносят вред.[174][175][176] Пока что не существует доказательств преимуществ применения техник очищения дыхательных путей относительно длительного воздействия на обострение ХОБЛ, речь идет о снижении риска последующих обострений.[172]
[  ]
]
 ]
Международные руководства GOLD рекомендуют назначать антибиотики пациентам с тяжелым обострением, которые требуют искусственной вентиляции (инвазивной или неинвазивной).[1]
]
Международные руководства GOLD рекомендуют назначать антибиотики пациентам с тяжелым обострением, которые требуют искусственной вентиляции (инвазивной или неинвазивной).[1] ]
]
 ]
[Уровень доказательности B] По возможности при дыхательной недостаточности, связанной с обострением ХОБЛ, предпочтение следует отдавать НИВ, а не инвазивной искусственной вентиляции легких.
]
[Уровень доказательности B] По возможности при дыхательной недостаточности, связанной с обострением ХОБЛ, предпочтение следует отдавать НИВ, а не инвазивной искусственной вентиляции легких. ]
Однако этот подход еще не считается стандартом лечения, и не применим для людей с нестабильными показателями жизненных функций, декомпенсированным газообменом, острым респираторным ацидозом, усилением гипоксемии, изменениями психического состояния или серьезными сопутствующими заболеваниями.[96][242]
]
Однако этот подход еще не считается стандартом лечения, и не применим для людей с нестабильными показателями жизненных функций, декомпенсированным газообменом, острым респираторным ацидозом, усилением гипоксемии, изменениями психического состояния или серьезными сопутствующими заболеваниями.[96][242]