Investigations
1st investigations to order
radiografia torácica
Test
O diagnóstico definitivo de PAC requer evidências de consolidação na radiografia torácica.[1][63][65][75] Faça uma radiografia torácica em todos os pacientes que se apresentarem no hospital o mais rápido possível e dentro de 4 horas após a admissão.[Figure caption and citation for the preceding image starts]: Radiografia de tórax posteroanterior mostrando consolidação do lobo superior direito em um paciente com pneumonia adquirida na comunidadeDurrington HJ, et al. Recent changes in the management of community acquired pneumonia in adults. BMJ 2008;336:1429. [Citation ends].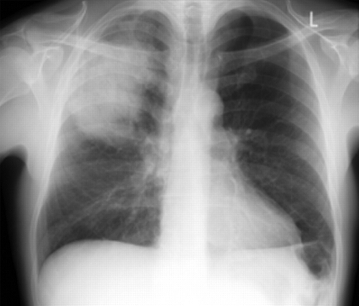
Se a radiografia torácica mostrar alterações atípicas ou pneumonia complicada (por exemplo, cavitação, derrame pleural, consolidação multifocal), considere outras investigações de imagem (consulte nossa seção sobre Outros exames a serem considerados).
Practical tip
Uma radiografia torácica de alta qualidade é muito importante para garantir um diagnóstico preciso e evitar a prescrição inadequada de antibióticos. Um estudo relatou que 29% dos pacientes hospitalizados tratados por PAC não tinham anormalidades radiográficas.[88]
Lembre-se de que é mais difícil obter uma imagem de alta resolução de uma pessoa com obesidade classe III (IMC ≥40).
Não realize uma radiografia torácica em pacientes com suspeita de PAC vistos na comunidade, a menos que:[1][65]
Haja dúvida diagnóstica
O progresso após o tratamento não é satisfatório na revisão
O paciente corre o risco de desenvolver uma patologia pulmonar subjacente, como câncer de pulmão.
Result
novo sombreamento (consolidação)
oximetria de pulso
Test
Use oximetria de pulso (de preferência ao respirar ar) para avaliar a saturação de oxigênio no hospital para informar o tratamento de suporte.
A saturação de oxigênio <94% em um paciente com PAC é um fator prognóstico adverso e pode ser uma indicação para oxigenoterapia e encaminhamento urgente ao hospital.[76]
Os clínicos gerais devem avaliar a oxigenação por meio da oximetria de pulso.[71]
Result
pode revelar baixa saturação de oxigênio no sangue arterial
saturação de oxigênio <94% em um paciente com PAC é um fator prognóstico adverso e pode ser uma indicação para oxigenoterapia e/ou encaminhamento urgente ao hospital[76]
gasometria arterial
Test
Meça a gasometria arterial em pacientes com PAC recebendo oxigenoterapia com um SpO2 <94%, aqueles com risco de insuficiência ventilatória hipercápnica (retenção de CO2) e todos os pacientes com PAC de alta gravidade.
Os pacientes podem estar hipoxêmicos e necessitar de oxigênio suplementar.
A saturação de oxigênio <94% em um paciente com PAC é um fator prognóstico adverso e pode ser uma indicação para oxigenoterapia e encaminhamento urgente ao hospital.[76]
Practical tip
Sempre registre claramente a concentração de oxigênio inspirado, pois isso é essencial para interpretar os resultados da gasometria.
Result
pode revelar baixa saturação de oxigênio no sangue arterial
ureia e eletrólitos
Test
Solicite ureia e eletrólitos para informar a gravidade da doença e a função renal em pacientes que estão sendo investigados no hospital.[1][65]
A insuficiência renal crônica é um fator de risco significativo para mortalidade em pacientes com pneumonia adquirida na comunidade (PAC).[56]
Investigações gerais não são necessárias para a maioria dos pacientes com PAC que são tratados na comunidade.[1][63][65]
hemograma completo
Test
A leucocitose é frequentemente observada em pessoas com PAC.
Investigações gerais não são necessárias para a maioria dos pacientes com PAC que são tratados na comunidade.[1][63][65]
Result
leucocitose
A contagem leucocitária > 15 x109L indica uma etiologia bacteriana (particularmente pneumocócica), embora contagens mais baixas não excluam uma causa bacteriana
proteína C-reativa
Test
Solicite a proteína C-reativa como medida básica e para ajudar a descartar outras doenças respiratórias agudas em pacientes que estão sendo investigados no hospital.
A falha na proteína C-reativa de 50% ou mais no dia 4 está associada ao aumento do risco de mortalidade em 30 dias, necessidade de ventilação mecânica e/ou suporte inotrópico e complicações.[96]
Investigações gerais não são necessárias para a maioria dos pacientes com PAC que são tratados na comunidade.[1][63][65]
Altos níveis de proteína C-reativa não indicam necessariamente que a pneumonia seja bacteriana ou SARS-CoV-2, mas níveis baixos de proteína C-reativa tornam menos provável uma infecção bacteriana secundária.[111]
testes da função hepática
Test
Colete sangue para uma medição basal. Fornece informações sobre a função hepática.
A doença hepática crônica é um fator de risco para complicações pulmonares em pacientes hospitalizados devido à pneumonia pneumocócica.[58]
Investigações gerais não são necessárias para a maioria dos pacientes com PAC que são tratados na comunidade.[1][63][65]
Result
geralmente normal; anormal em pacientes com doença hepática subjacente ou infecção por legionella[1]
Investigations to consider
hemocultura
Test
Solicite hemoculturas, de preferência antes da administração de antibióticos, em todos os pacientes com PAC de gravidade moderada ou alta (conforme determinado pelo escore CURB-65) presentes no hospital.[1][63][65]
As hemoculturas podem ser altamente específicas na determinação da etiologia microbiana[1][63][65]
A bacteriemia também é um marcador da gravidade da doença. No entanto, muitos pacientes com PAC não têm bacteremia associada.[1] As causas microbianas da PAC que podem ser associadas à bacteremia incluem:[1]
Não solicite hemoculturas em pacientes com PAC confirmada que tenham doença de baixa gravidade e sem comorbidades.[1] A antibioticoterapia empírica está associada a um bom prognóstico nesses pacientes.[1]
Debate: hemoculturas
Há um debate sobre a praticidade de solicitar hemoculturas de rotina em pacientes hospitalizados com PAC. Isso se deve principalmente à baixa sensibilidade, ao custo e ao fato de que os resultados quase nunca influenciam o manejo antimicrobiano.
Em um estudo com 355 pacientes internados no hospital por PAC, a proporção de hemoculturas falso-positivas foi de 10% e a proporção de verdadeiros positivos foi de 9% (IC de 95%, 3.3% a 5.5%).[104]
A antibioticoterapia foi alterada com base nos resultados da hemocultura em apenas 5% dos pacientes (IC de 95%, 3% a 8%).[104]
No entanto, apesar dessas limitações, a maioria dos especialistas ainda recomenda hemoculturas em pacientes com PAC de alta gravidade.[1]
Result
crescimento do patógeno bacteriano causador
cultura de escarro (± coloração de Gram)
Test
Colete amostras de escarro para cultura (± coloração de Gram) em todos os pacientes com PAC de gravidade moderada e alta (conforme determinado pelo escore CURB-65) presentes no hospital antes de iniciar o tratamento com antibióticos e em pacientes que não melhoram, independentemente da gravidade da doença.[1][63][65]
Solicite a coloração de Gram de culturas de escarro em pacientes com PAC de alta gravidade ou complicações, se disponível em seu laboratório local. A coloração de Gram é um indicador imediato do provável patógeno e pode ajudar na interpretação dos resultados da cultura.[1]
Não solicite exames microbiológicos rotineiramente em pacientes que apresentam PAC na comunidade.[1][63][65]
Evidência: coloração de Gram no escarro
Um estudo prospectivo de 1390 pacientes com PAC bacterêmica encontrou uma sensibilidade à coloração de Gram no escarro de:[105]
82% para pneumonia pneumocócica
79% para pneumonia por Haemophilus influenzae
76% para pneumonia estafilocócica.
As especificidades variaram de 93% a 96%.
Practical tip
A realização de colorações de Gram de escarro de rotina para todos os pacientes é desnecessária.[1] O teste tem baixa sensibilidade e especificidade e, muitas vezes, não contribui para o manejo inicial. Os problemas incluem:[1]
Os pacientes podem não ser capazes de produzir boas amostras
Exposição prévia a antibióticos
Atrasos no transporte e processamento de amostras, o que reduz o rendimento de patógenos bacterianos
Dificuldade em interpretar os resultados devido à contaminação da amostra pela flora do trato respiratório superior, que pode incluir patógenos potenciais, como Streptococcus pneumoniae e 'coliformes' (especialmente em pacientes que já receberam antibióticos).
Result
crescimento do patógeno bacteriano causador
teste de antígeno urinário para Legionella e pneumococo
Test
Considere os testes de antígeno urinário pneumocócico e de legionella em pessoas com PAC de gravidade moderada ou alta.[63] Solicite o teste de antígeno urinário de legionella em todos os pacientes com fatores de risco específicos e durante um surto (por exemplo, doença do legionário) ou durante anos epidêmicos de micoplasma.[1][65]
O teste de antígeno urinário pneumocócico é útil para diagnosticar pneumonia pneumocócica em adultos e é menos afetado do que as culturas de sangue/escarro pela antibioticoterapia anterior.[1][65]
O teste do antígeno urinário da Legionella permite resultados rápidos no início da doença.[1][65]
Para todos os pacientes que são positivos para o antígeno urinário de legionella, solicite culturas de escarro de amostras respiratórias (por exemplo, obtidas por broncoscopia) para espécies deLegionella. Isso é para ajudar na investigação de surtos e fontes com o objetivo de evitar novos casos.[1][65]
O teste do antígeno de Legionella por imunoensaio enzimático é altamente específico (>95%) e sensível (80%) para detectar o sorogrupo 1 de Legionella pneumophila, que é a causa mais comum de PAC e PAC esporádica devido a viagens ao exterior no Reino Unido.[108]
Não solicite exames microbiológicos rotineiramente em pacientes que apresentam PAC na comunidade.[1][63][65]
Evidência: teste de antígeno urinário para pneumonia pneumocócica
Estudos mostraram taxas de sensibilidade significativamente maiores para o teste de antígeno urinário pneumocócico do que para culturas de sangue ou escarro de rotina.[106]
Os resultados permanecem positivos em 80% a 90% dos pacientes por até 7 dias após o início do tratamento antimicrobiano.[106]
Result
positivo para antígenos de Legionella ou pneumococos
reação em cadeia da polimerase (PCR) e/ou testes sorológicos
Test
Permite a identificação rápida do patógeno. Solicite reação em cadeia da polimerase de escarro ou outras amostras respiratórias (por exemplo, esfregaços de nariz e garganta) em pacientes com PAC de alta gravidade:[1][65]
Se não responder aos antibióticos betalactâmicos
Se houver uma forte suspeita de um vírus respiratório (ou seja, influenza A e B, parainfluenza 1-3, adenovírus, vírus sincicial respiratório) ou de um patógeno “atípico”:
Pneumonia por micoplasma
Chlamydophila pneumoniae
Chlamydophila psittaci
Coxiella burnetii
Pneumocystis jirovecii (se em risco).
Considere a reação em cadeia da polimerase em pacientes com PAC de gravidade baixa ou moderada durante surtos (por exemplo, doença do legionário) ou durante micoplasma epidêmico, ou quando houver uma razão clínica ou epidemiológica específica.[1][65]
Não solicite exames microbiológicos rotineiramente em pacientes que apresentam PAC na comunidade.[1][63][65]
Durante a pandemia de COVID-19, solicite um teste de amplificação de ácido nucleico, como PCR em tempo real, para SARS-CoV-2 em qualquer paciente com suspeita de infecção sempre que possível.[77][78] Veja nosso tópico Coronavirus disease 2019 (COVID-19) Opens in new windowresistente.
Result
detecção de antígenos ou anticorpos patogênicos virais/atípicos
TC do tórax
Test
Considere uma tomografia computadorizada do tórax quando houver dúvida diagnóstica: por exemplo, se a radiografia torácica for de baixa qualidade ou se houver uma consolidação mal definida.[1]
Os achados da radiografia torácica que devem levar você a realizar uma tomografia computadorizada incluem:
Cavitação — A TC ajuda a identificar diagnósticos alternativos, como tuberculose, câncer de pulmão, infarto pulmonar, embolia pulmonar séptica, bolha infectada, abscesso pulmonar[Figure caption and citation for the preceding image starts]: Radiografia de tórax mostrando pneumonia cavitando no lobo superior esquerdoDa coleção do Dr. Jonathan Bennett. Usado com permissão [Citation ends].
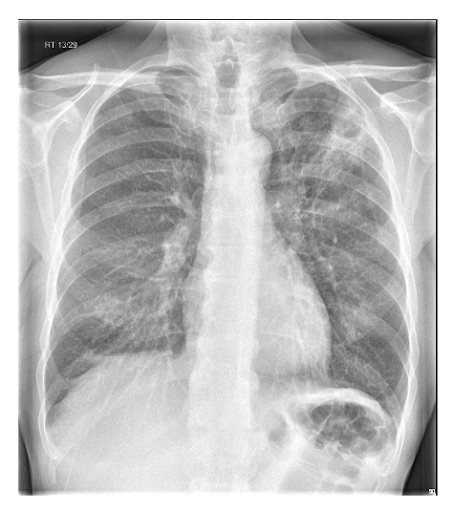
Padrão de consolidação (multifocal) — a TC ajuda a identificar diagnósticos alternativos, como infecção estafilocócica, tuberculose, pneumonia por aspiração, aspergilose broncopulmonar alérgica, pneumonia organizadora criptogênica ou reação de hipersensibilidade a medicamentos
Derrame pleural — a tomografia computadorizada (em conjunto com ultrassonografia torácica e aspiração guiada) ajuda a identificar derrame parapneumônico, empiema, tuberculose, câncer de pulmão
Aproximadamente 40% dos pacientes hospitalizados por pneumonia desenvolvem um derrame parapneumônico.[90]
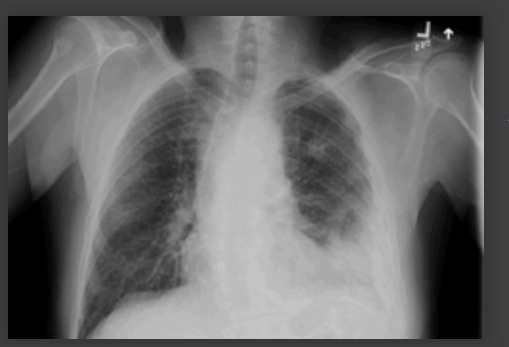
[Figure caption and citation for the preceding image starts]: Derrame pleural no lado esquerdoDa coleção do Dr. R Light. Usado com permissão [Citation ends].
Considere uma tomografia computadorizada de tórax e abdome superior em pacientes com sinais e sintomas persistentes ou alterações na radiografia torácica antes da broncoscopia para descartar diagnósticos alternativos.
Result
pode mostrar cavitações, derrame pleural, consolidação multifocal, neoplasia
ultrassonografia do tórax
Test
Considere a ultrassonografia de tórax após a radiografia torácica quando houver dúvida diagnóstica.[1]
O derrame pleural observado na radiografia torácica pode levar você a realizar uma ultrassonografia de tórax (com ou sem aspiração guiada e tomografia computadorizada de tórax) para ajudar a fazer um diagnóstico alternativo, como tuberculose, câncer de pulmão ou embolia pulmonar.[Figure caption and citation for the preceding image starts]: Derrame pleural no lado esquerdoDa coleção do Dr. R Light. Usado com permissão [Citation ends].

Debate: a ultrassonografia no diagnóstico da PAC
Embora uma radiografia torácica mostrando um novo sombreamento que não possa ser atribuído a nenhuma outra causa seja o “padrão ouro” para o diagnóstico de pneumonia, ela nem sempre é viável em um cenário comunitário e envolve exposição à radiação.
Novas evidências mostraram que a ultrassonografia pulmonar é um possível teste diagnóstico preciso para pessoas com PAC. No entanto, os benefícios de seu uso na prática em relação à radiografia torácica ainda não estão claros.
Uma metanálise de 12 estudos que analisaram a precisão diagnóstica da ultrassonografia pulmonar em pessoas com PAC encontrou uma sensibilidade e especificidade de 0.88 e 0.86, respectivamente.[93] No entanto, houve limitações, como a grande variabilidade nos achados e a falta de heterogeneidade dos estudos revisados.
Mais evidências são necessárias antes que as recomendações possam ser feitas.
Result
consolidação pode ser observada; derrame parapneumônico pode ser visto
toracocentese e cultura do líquido pleural
Test
Considere a toracocentese em todos os pacientes com derrame pleural, pois isso pode revelar um espaço pleural infectado consistente com um derrame parapneumônico ou empiema.[1][65]
Uma coloração de Gram positiva do líquido pleural indica um empiema. Nesses pacientes, drene o líquido pleural naqueles com empiema ou líquido pleural claro com pH <7.2.[1]
Result
exsudato; crescimento de espécies bacterianas causadoras em caso de empiema
angiografia pulmonar por tomografia computadorizada (APTC)
Test
Considere a APTC para descartar embolia pulmonar se os sintomas surgirem rapidamente (em minutos) ou se a dor e a falta de ar precederem os sintomas infecciosos.[92]
A APTC tem a melhor precisão diagnóstica de todos os métodos avançados de imagem não invasivos na detecção de embolia pulmonar.[112]
Result
pode revelar um trombo em uma artéria pulmonar; aparece como uma falha de preenchimento intraluminal parcial ou completo
broncoscopia
Test
Considere a broncoscopia durante a recuperação em pacientes com sinais e sintomas persistentes de PAC e anormalidades radiológicas por volta de 6 semanas após o término do tratamento.[1][65]
As técnicas mais comuns são lavagem broncoalveolar (LBA) e amostra obtida por escovado protegido.
Result
BAL: 104 unidades formadoras de colônias (UFC)/mL indicam infecção
PSB: 103 UFC/mL foram recomendados para distinguir colonização de infecção
procalcitonina sérica
Test
Considere solicitar a procalcitonina sérica. A procalcitonina basal é cada vez mais usada em ambientes de cuidados intensivos e no pronto-socorro para orientar as decisões sobre o tratamento com antibióticos em pacientes com alta suspeita de sepse e naqueles com suspeita de infecção bacteriana.[81][97][98][99][100]
Valores aumentados de procalcitonina estão correlacionados com pneumonia bacteriana, enquanto valores mais baixos estão correlacionados com pneumonia viral e atípica. A procalcitonina é especialmente elevada em casos de pneumonia pneumocócica.[101][102]
A procalcitonina é um peptídeo precursor da calcitonina, responsável pela homeostase do cálcio. Atualmente, está excluído das principais diretrizes, mas é cada vez mais usado na prática.
Result
pode estar elevada
proteína C-reativa no local de atendimento
Test
Investigações gerais não são necessárias para a maioria dos pacientes com PAC que são tratados na comunidade.[1][113] No entanto, você deve considerar uma proteína C-reativa no local de atendimento se não conseguir fazer um diagnóstico de PAC a partir da avaliação clínica e não estiver claro se os antibióticos devem ser prescritos.[63]
Altos níveis de proteína C-reativa não indicam necessariamente que a pneumonia seja bacteriana ou SARS-CoV-2, mas níveis baixos de PCR tornam menos provável uma infecção bacteriana secundária.[111]
Result
elevado
Use of this content is subject to our disclaimer
