Recomendaciones
Urgente
Este tema abarca el manejo de la CAD en adultos.
Inicie la fluidoterapia intravenosa tan pronto como se confirme la CAD.[2][17][43][47]
Administre un bolo de líquidos de 500 ml de solución salina normal (cloruro de sodio al 0.9%) durante 10 a 15 minutos si la presión arterial sistólica (PAS) inicial es de <90 mmHg.[105]
Repita el bolo de líquidos si la presión arterial sistólica (PAS) se mantiene <90 mmHg y solicite ayuda a un compañero veterano.
Repita el bolo de líquidos, obtenga una revisión de un compañero veterano de inmediato y considere la posibilidad de solicitar la implicación del equipo de medicina intensiva si no hay mejoría después del segundo bolo de líquidos.
Administre 1 L de solución salina normal durante 1 hora si la PAS inicial es de >90 mmHg O si la PAS es de >90 mmHg después de la rehidratación.
Administre líquidos de forma más cautelosa y considere la opción de monitorizar la presión venosa central en pacientes que:
Son jóvenes (de 18 a 25 años), ancianos o están embarazadas
Presentan insuficiencia cardíaca o renal u otras comorbilidades graves.
Añada potasio al segundo litro de fluidoterapia intravenosa si el potasio sérico es de ≤5.5 mmol/L utilizando solución salina normal premezclada con cloruro de potasio.
Inicie una infusión de insulina intravenosa de tasa fija (FRIII) de acuerdo con los protocolos locales; continúe el viernes hasta que se resuelva la cetoacidosis diabética.[2][17][43][47] Continúe con la insulina basal de acción prolongada si el paciente ya la está tomando.[2] Asegúrese de que ya se hayan comenzado a administrar fluidoterapia intravenosa antes de administrar un FRIII.
Garantice una monitorización cardíaca continua y solicite el soporte de compañeros veteranos o especialistas de cuidados críticos si:[2]
Hay hipotensión persistente (PAS <90 mmHg) u oliguria (diuresis <0,5 ml/kg/hora) a pesar de fluidoterapia intravenosa
Escala de coma de Glasgow <12 [ Escala de Coma de Glasgow Opens in new window ]
Cetonas en sangre >6 mmol/L
Bicarbonato venoso <5 mmol/L
pH venoso <7.0
Potasio <3.5 mmol/L al ingreso
Saturaciones de oxígeno <92% en el aire
Pulso >100 lpm o <60 lpm
Brecha aniónica (anion gap) >16 [ Anión gap (brecha aniónica) Opens in new window ]
La paciente está embarazada o presenta una insuficiencia cardíaca o renal u otras comorbilidades graves.
Identifique y trate cualquier enfermedad aguda precipitante.[2]
Principales recomendaciones
Manejo de la cetoacidosis diabética en adultos
[Figure caption and citation for the preceding image starts]: Manejo de la cetoacidosis diabética 1. Fluidoterapia intravenosapor BMJ Knowledge Centre [Citation ends].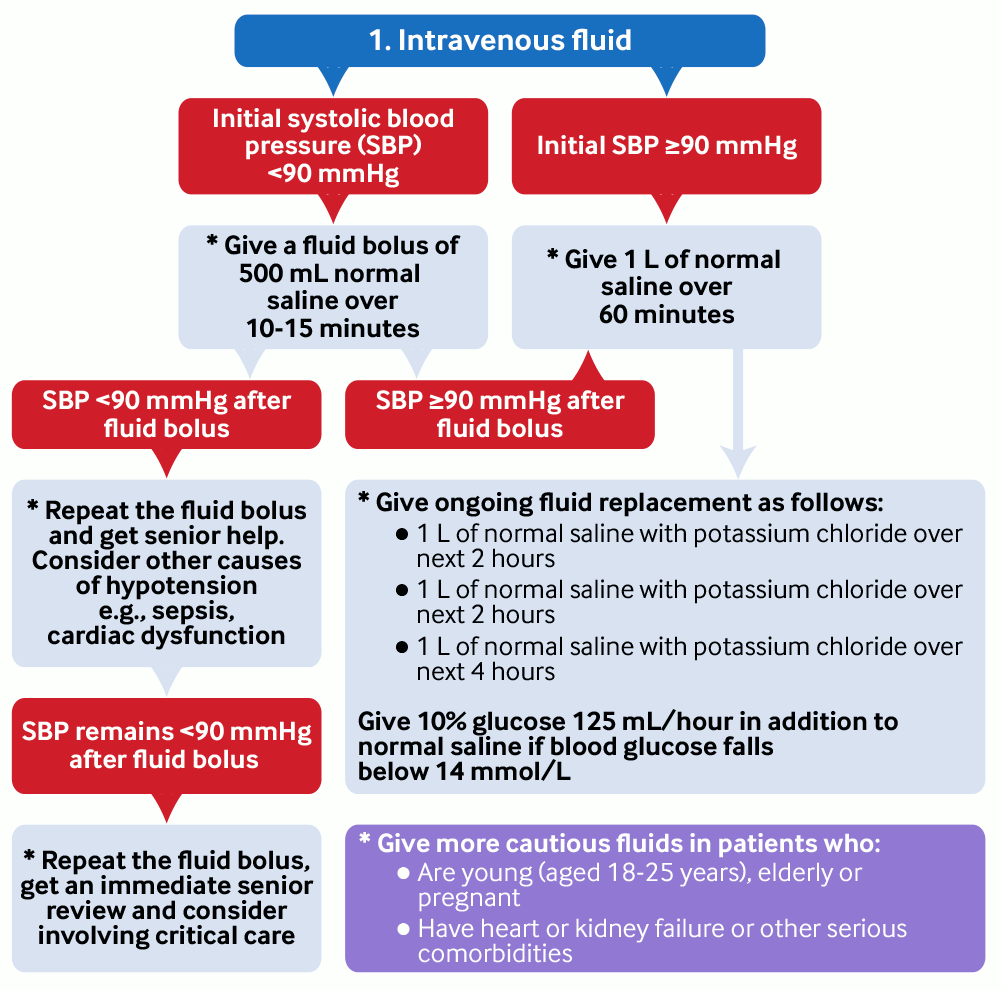 [Figure caption and citation for the preceding image starts]: Manejo de la cetoacidosis diabética 2. PotasioPor BMJ Knowledge Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Manejo de la cetoacidosis diabética 2. PotasioPor BMJ Knowledge Centre [Citation ends]. [Figure caption and citation for the preceding image starts]: Manejo de la cetoacidosis diabética 3. InsulinaPor BMJ Knowledge Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Manejo de la cetoacidosis diabética 3. InsulinaPor BMJ Knowledge Centre [Citation ends].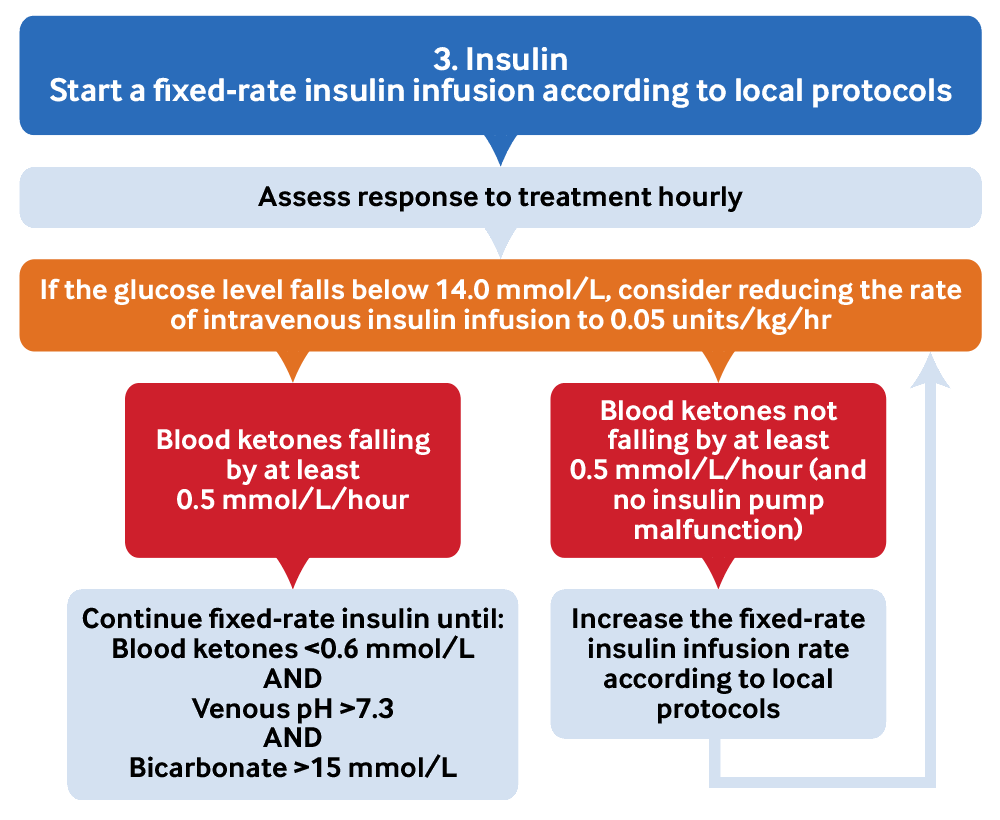 [Figure caption and citation for the preceding image starts]: Manejo de la cetoacidosis diabética 4. ResoluciónPor BMJ Knowledge Centre [Citation ends].
[Figure caption and citation for the preceding image starts]: Manejo de la cetoacidosis diabética 4. ResoluciónPor BMJ Knowledge Centre [Citation ends].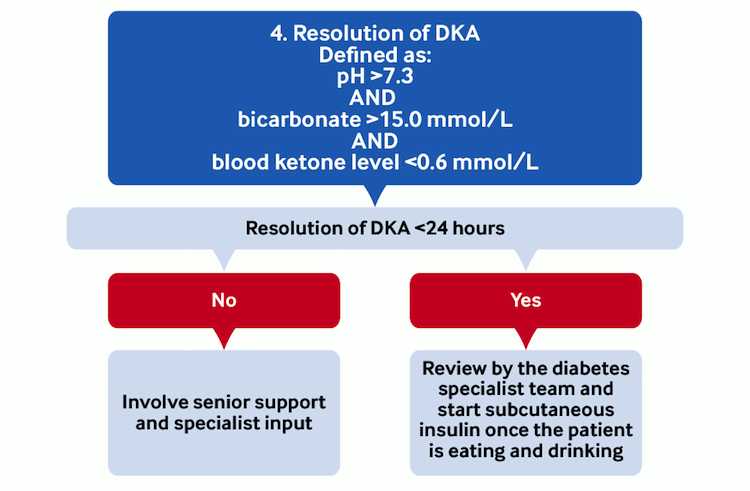
Manejo adicional durante la primera hora
Proteja las vías respiratorias.
Inserte una sonda nasogástrica y aspire si el paciente no responde a las órdenes o vomita persistentemente.[2][43]
Inserte un catéter urinario si hay incontinencia o no se orina después de 1 hora de comenzar el tratamiento.[2][43]
Administre una dosis de insulina de acción prolongada para prevenir la hiperglucemia de rebote cuando la CAD se haya resuelto y se haya interrumpido la infusión de insulina intravenosa de tasa fija (FRIII).
Continúe con la insulina basal de acción prolongada si el paciente ya la está tomando.[2]
Si esta es la primera presentación de diabetes, comience con una insulina basal de acción prolongada lo antes posible.
Solicite la implicación del equipo especializado en diabetes lo antes posible y definitivamente dentro de las 24 horas.[2]
Manejo continuo
Administre una rehidratación continua una vez que se haya administrado el primer litro de líquido. Agregue potasio si el potasio sérico es ≤5.5 usando solución salina normal premezclada (cloruro de sodio al 0.9%) con cloruro de potasio.[17][43]
Volumen de solución salina normal (con cloruro de potasio según sea necesario) |
|---|
1 litro en 2 horas |
1 litro en las próximas 2 horas |
1 litro en las próximas 4 horas |
1 litro en las próximas 4 horas |
1 litro en las próximas 6 horas |
Continúe el FRIII hasta que se resuelva la CAD.Si la glucemia cae a <14.0 mmol/L:[2][17][43]
Agregue un 10% de glucosa. Administre esto simultáneamente con solución salina normal para corregir la deshidratación[47]
Considere reducir la tasa de infusión de insulina intravenosa a 0.05 unidades/kg/hora para evitar el riesgo de desarrollar hipoglucemia e hipopotasemia.
Monitorice los parámetros bioquímicos para asegurarse de que estén mejorando.[2][43]
Mida el bicarbonato venoso, el potasio, el pH, la glucemia y las cetonas en sangre de la siguiente manera:
Cetonas | Glucosa | Bicarbonato | Potasio | PH | |
|---|---|---|---|---|---|
| 0 horas | ✓ | ✓ | ✓ | ✓ | ✓ |
| 1 hora | ✓ | ✓ | ✓ | ✓ | ✓ |
| 2 horas | ✓ | ✓ | ✓ | ✓ | ✓ |
| 3 horas | ✓ | ✓ | |||
| 4 horas | ✓ | ✓ | ✓ | ✓ | ✓ |
| 5 horas | ✓ | ✓ | |||
| 6 horas | ✓ | ✓ | ✓ | ✓ | ✓ |
| 12 horas | ✓ | ✓ | ✓ | ✓ | ✓ |
Apunte a una reducción de las cetonas en sangre de 0.5 mmol / L / hora si la medición de cetonas en sangre está disponible.[2]
Use bicarbonato venoso o glucemia si la medición de cetonas en sangre no está disponible. Apunte a un aumento en el bicarbonato venoso de 3.0 mmol / L / hora o una reducción en glucemia de 3.0 mmol / L / hora.
Aumente el FRIII de acuerdo con los protocolos locales si no se cumplen estos objetivos.
Monitorice el edema cerebral y pulmonar.[2]
Evalúe la escala de coma de Glasgow cada hora.
Solicite una radiografía de tórax si las saturaciones de oxígeno caen y considere realizar una gasometría arterial.
Cómo obtener una muestra de sangre arterial de la arteria radial.
Cómo realizar una punción de la arteria femoral para recoger una muestra de sangre arterial.
Resolución de CAD
Solicite la opinión de compañeros veteranos o de especialistas si la CAD no se ha resuelto dentro de las 24 horas. La resolución de CAD se define como:[2]
pH venoso >7.3Y
Nivel de cetonas en sangre <0.6 mmol/LY
Bicarbonato >15 mmol/L
La guía de práctica clínica de las Joint British Diabetes Societies for Inpatient Care aconseja que el FRIII continúe hasta que el bicarbonato sea >18 mmol / L.[2]
Cambie a insulina subcutánea una vez que la CAD se haya resuelto y el paciente esté comiendo y bebiendo. Esto normalmente debe ser hecho por el equipo especializado en diabetes.[2]
Comience el tratamiento con insulina subcutánea con una comida y continúe con el FRIII durante 30 a 60 minutos después de esto.
Continúe con la fluidoterapia intravenosa y cambie a una infusión de insulina intravenosa de tasa variable (VRIII) si se resuelve la CAD pero el paciente no come ni bebe.[2]
Facilite el alta hospitalaria
Asegúrese de que el equipo de especialistas en diabetes haya revisado el estado del paciente antes del alta y reciba seguimiento.[2]
Aconseje a los pacientes sobre las causas y los síntomas de alerta temprana de la CAD. Proporcione el acceso a apoyo psicológico.
El tratamiento debe tener como objetivo:[2]
Restaure el volumen circulatorio[47]
Suprima la cetogénesis[47]
Corrija el desequilibrio electrolítico[47]
Normalice la glucemia
Trate la causa precipitante y prevenga complicaciones.
Practical tip
Este tema trata sobre la CAD en adultos. Tenga en cuenta que las personas de 16 a 18 años pueden ser atendidas por un equipo pediátrico o un equipo médico especializado en adultos según los protocolos locales. La guía de práctica clínica de las Joint British Diabetes Societies for Inpatient Care recomienda seguir las guías de práctica clínica pediátricas si el paciente está siendo manejado por un equipo pediátrico y seguir la guía de orientación de un adulto si está siendo manejado por un equipo de adultos.[2][3]
En el Reino Unido, la British Society for Paediatric Endocrinology and Diabetes publica una guía de orientación para el tratamiento de la CAD en niños.[3]
Proteja las vías respiratorias.
Inserte una sonda nasogástrica y aspire si el paciente no responde a las solicitudes o vomita persistentemente.[2][43]
La aspiración es una complicación frecuente de la CAD debido a la gastroparesia.[43][106]
Cómo insertar un tubo traqueal en una persona adulta, utilizando un laringoscopio.
Cómo utilizar el aparato bolsa-válvula-mascarilla para proporcionar asistencia ventilatoria en adultos. Vídeo de demostración de la técnica para dos personas.
Inserte una cánula de gran calibre y comience a administrar fluidoterapia intravenosa tan pronto como se confirme la CAD.[2][47]
Busque ayuda inmediata de la unidad de cuidados intensivos si no puede obtener acceso intravenoso.[2]
Cómo insertar una cánula venosa periférica en el dorso de la mano.
Administre un bolo de líquidos de 500 ml de solución salina normal (cloruro de sodio al 0.9%) durante 10 a 15 minutos si la PAS inicial es de <90 mmHg.[2]
Repita el bolo de líquidos si la PAS permanece <90 mmHg y solicite ayuda de un compañero veterano.[2]
Repita el bolo de líquidos, obtenga una revisión de un compañero veterano de inmediato y considere la posibilidad de solicitar la implicación del equipo de medicina intensiva si no hay mejoría después del segundo bolo de líquidos.
Considere otras causas de hipotensión (p. ej., sepsis, insuficiencia cardíaca, infarto agudo de miocardio).[2]
Practical tip
La mayoría de los pacientes requieren de 500 a 1000 ml de líquido rápidamente a su llegada.[2]
Más información: manejo de la CAD leve/moderada
Consulte sus protocolos locales para obtener recomendaciones sobre el manejo de la CAD leve.
A nivel mundial, existen diferencias en el manejo entre países que reflejan el acceso a los recursos sanitarios, las variaciones en los criterios diagnósticos y la falta de evidencia publicada para guiar el tratamiento.[1][17]
En la práctica del Reino Unido, es probable que se ingrese en el hospital a todos los pacientes con CAD, independientemente de su gravedad. Algunos expertos sugieren que se puede evitar la admisión hospitalaria para pacientes que están alerta, que no necesitan atención crítica y que cumplen con otros criterios preespecificados (p. ej., pH y bicarbonato que permanecen dentro de umbrales definidos).[17] Sugieren que estos pacientes se manejan con líquidos orales en lugar de fluidoterapia intravenosa, y con insulina subcutánea de acción rápida en lugar de insulina intravenosa.[17] Esto no representa una práctica habitual en el Reino Unido.
Administre 1 L de solución salina normal durante 1 hora una vez PAS >90 mmHg O si la PAS inicial es de >90 mmHg.[2]
Los déficits típicos de líquidos en la CAD son:[2]
Agua - 100 mL/kg
Sodio: 7 a 10 mmol/kg
Cloruro - 3 a 5 mmol/kg
Potasio - 3 a 5 mmol/kg.
El objetivo de los primeros litros de líquido es:[2]
Corrija cualquier hipotensión
Reponga el déficit intravascular
Corrija cualquier alteración electrolítica.
Administre fluidoterapia intravenosa con más precaución y considere la posibilidad de monitorizar la presión venosa central en pacientes que:[2]
Son jóvenes (18-25 años) ya que la rehidratación rápida puede aumentar el riesgo de edema cerebral en estos pacientes
Son ancianos o están embarazadas
Presentan insuficiencia cardíaca o renal u otras comorbilidades graves.
Inserción guiada por ultrasonido de un catéter venoso central (CVC) no tunelizado en la vena yugular interna derecha utilizando la técnica de inserción de Seldinger.
Practical tip
La solución de Hartmann (lactato de Ringer) normalmente no se usa fuera de los cuidados intensivos.[2] Esto se debe a que:
Contiene 29 mmol/L de lactato, lo que puede exacerbar la alta proporción de lactato a piruvato en la CAD y provocar resultados adversos[121]
Eleva el lactato plasmático, lo que conduce a que se produzca más glucosa[121]
Contiene 5 mmol/L de potasio, que pueden provocar arritmias cardíacas mortales como bradicardia o asistolia si el paciente tiene hiperpotasemia a su llegada[121]
Contiene bicarbonato, que puede empeorar la acidosis metabólica existente[121]
Es una solución hipotónica. Esto aumenta el riesgo de edema cerebral en pacientes hiponatrémicos a su llegada.[121][122][123]
Debate: solución salina normal versus cristaloide equilibrado (solución de Hartmann) para la reanimación
Existe un debate sobre los beneficios del uso de solución salina normal (cloruro de sodio al 0.9%) sobre la solución de Hartmann (lactato de Ringer) en pacientes con CAD, ya que ambos tienen ventajas y desventajas. En el Reino Unido, la guía de práctica clínica de las Joint British Diabetes Societies for Inpatient Care para la Atención de Pacientes Hospitalizados (JBDS-IP) recomienda el uso de solución salina normal para la rehidratación en pacientes con CAD en la planta general.[2]
Los estudios específicamente discutidos en esta guía JBDS-IP incluyen los siguientes.
Dos ensayos aleatorizados controlados (EAC) con un número pequeño de pacientes que compararon la solución electrolítica equilibrada con solución salina normal no pudieron mostrar evidencia clara de una diferencia en cuanto a los resultados clínicos.[124][125]
Un análisis pos-hoc subsiguiente de dos EAC grupales sugirió que el cristaloide equilibrado puede conducir a una resolución más rápida de la CAD que la solución salina normal, pero no cuando se administra en un entorno de sala general (no UCI).[126]
Los autores de la guía JBDS-IP mencionan una revisión sistemática sobre este tema, que en el momento de escribir la guía, aún estaba en curso.[127]
Solución salina normal para la rehidratación en pacientes con CAD
Ventajas:
La solución salina normal está fácilmente disponible en las salas generales y los médicos tienen experiencia con este producto.[2]
La solución salina normal está disponible con potasio premezclado, por lo que cumple con las recomendaciones de la Agencia Nacional de Seguridad del Paciente (NPSA) del Reino Unido. La NPSA establece que las soluciones diluidas preparadas comercialmente y listas para usar que contengan potasio deben usarse siempre que sea posible para reducir el riesgo de administración incorrecta de potasio, por lo que se recomienda solución salina normal en el Reino Unido.[2][128]
Es importante evitar la necesidad de agregar potasio concentrado a los líquidos de reanimación, ya que existe riesgo de muerte por la mala administración de potasio concentrado.[129]
Inconvenientes:
Una desventaja potencial de la solución salina normal es que la acidosis metabólica hiperclorémica es una posible complicación, debido al gran volumen de cloruro de sodio requerido para la rehidratación en la CAD.[2]
La acidosis metabólica hiperclorémica puede provocar un retraso en la resolución de la acidosis porque puede causar vasoconstricción arterial en los riñones y oliguria posterior.[2]
Solución de Hartmann (lactato de Ringer) para la rehidratación en pacientes con CAD
Ventajas:
La solución de Hartmann tiene una tendencia mínima a causar acidosis metabólica hiperclorémica, debido al menor contenido de cloruro que la solución salina normal.[2]
Inconvenientes:
En general, los médicos en el Reino Unido están menos familiarizados con el uso clínico de la solución de Hartmann y no está tan disponible con tanta facilidad en áreas clínicas.[2]
La solución de Hartmann contiene potasio, que podría ser perjudicial en la fase temprana de CAD[121]
Sin embargo, tampoco contiene suficiente potasio, si se usa solo una vez los niveles de potasio comienzan a caer. Tampoco está disponible comercialmente con potasio premezclado y, por lo tanto, no cumple con las recomendaciones de la NPSA del Reino Unido.[2]
La solución de Hartmann puede aumentar aún más la ratio entre lactato y piruvato, que se eleva en la CAD, empeorar la acidosis debido al contenido de bicarbonato y empeorar el edema cerebral, ya que es hipotónico.[121]
Añadir potasio al segundo litro de líquidos intravenosos si el potasio sérico es de ≤5,5 mmol/L utilizando solución salina normal premezclada con cloruro de potasio. Reemplace de acuerdo con el nivel de potasio en una gasometría venosa de la siguiente manera:[2][43]
Nivel de potasio (mmol/L) | Reposición de potasio (mmol / L de solución de infusión) |
|---|---|
<3,5 | Involucre a un profesional veterano o solicite el soporte de medicina intensiva, ya que se necesita administrar potasio adicional |
De 3,5 a 5,5 | 40 |
>5,5 | Ausente |
Use solución salina normal con cloruro de potasio premezclado como líquido predeterminado para la rehidratación en CAD.
Añadir potasio manualmente a la fluidoterapia intravenosa en áreas clínicas generales es inseguro, ya que esto puede provocar una sobredosis accidental de potasio, lo cual puede ser mortal.[128]
La hiperpotasemia y la hipopotasemia son complicaciones potencialmente mortales y comunes en la CAD.[2][17]
Estas pueden precipitar arritmias cardíacas potencialmente mortales.
El potasio sérico suele ser alto al ingreso (aunque el potasio corporal total es bajo).
Inicie un FRIII de acuerdo con los protocolos locales.[2][17][47][43]
Asegúrese de que se haya iniciado la fluidoterapia intravenosa antes de administrar un FRIII.
Busque el consejo del equipo de especialistas en diabetes si se requieren >15 unidades/hora de insulina.[2][53]
Practical tip
Administre únicamente un bolo intramuscular de insulina si hay un retraso en la configuración de un FRIII.[2]
Indique "unidades" cuando recete insulina. Nunca use abreviaturas como 'U' o 'UI'.[2]
Estime el peso del paciente si es necesario.[2]
Si la paciente está embarazada, use el peso actual del embarazo y solicite ayuda obstétrica inmediata para personas mayores.[2]
Evite la corrección rápida de la hiperglucemia, ya que aumenta el riesgo de edema cerebral.[60]
Garantice una monitorización cardíaca continua y solicite el soporte de compañeros veteranos o especialistas de cuidados críticos si:[2]
Hay hipotensión persistente (PAS <90 mmHg) u oliguria (diuresis <0,5 ml/kg/hora) a pesar de fluidoterapia intravenosa
Escala de coma de Glasgow <12 [ Escala de Coma de Glasgow Opens in new window ]
Cetonas en sangre >6 mmol/L
Bicarbonato venoso <5 mmol/L
pH venoso <7.0
Potasio < 3.5 mmol / L al ingreso
Saturaciones de oxígeno <92% en el aire
Pulso >100 lpm o <60 lpm
Brecha aniónica >16 [ Anión gap (brecha aniónica) Opens in new window ]
La paciente está embarazada o presenta una insuficiencia cardíaca o renal u otras comorbilidades graves.
La CAD en el embarazo puede resultar en una morbilidad y mortalidad significativas tanto para la madre como para el feto.[2][68]
Se debe ingresar a las mujeres embarazadas con sospecha de CAD en la sala de partos o en la unidad de alta dependencia y recibir atención de los equipos obstétrico y médico (o de diabetes).[2]
Considere administrar bicarbonato solo si el pH venoso <6,9 y después de discutirlo con un especialista senior. Monitorice al paciente en un entorno de cuidados críticos.[130]
El bicarbonato se ha asociado con el desarrollo de edema cerebral.[130]
Evidencia: Bicarbonato intravenoso
La guía de las Sociedades Británicas Conjuntas de Diabetes para la Atención de Pacientes Hospitalizados (JBDS-IP) del Reino Unido sobre el manejo de la CAD no recomienda el uso rutinario de bicarbonato intravenoso para la CAD en adultos, afirmando que la acidosis se resolverá con un tratamiento adecuado con líquidos e insulina.[2]
La guía JBDS-IP cita una revisión sistemática que informó datos de 44 estudios de tratamiento con bicarbonato para la acidemia grave en pacientes con CAD, incluidos tres ensayos aleatorizados controlados (EAC) en adultos (número total: 73 adultos).[131]
Dos de los EAC incluidos en adultos mostraron una mejoría transitoria en la acidosis metabólica con bicarbonato dentro de las 2 horas iniciales, pero no hubo evidencia de mejoría en el control glucémico o la eficacia clínica[131]
No se encontraron estudios que informaran sobre el edema cerebral en adultos o en pacientes con un pH al ingreso <6,85[131]
Los estudios retrospectivos en niños que reciben bicarbonato para la CAD han encontrado un mayor riesgo de edema cerebral y hospitalización prolongada[131]
Busque el consejo de un especialista senior si su paciente tiene acidosis severa o si se está considerando el tratamiento con bicarbonato.
Practical tip
No reemplace el fosfato de forma rutinaria.[2]
Consulte la hipomagnesemia grave con un especialista senior, quizás sea necesario sustituir el magnesio, pero no hay orientación para los valores límite
Inserte un catéter urinario si hay incontinencia o no se orina después de 1 hora de comenzar el tratamiento.[2][43]
Administre una dosis de insulina de acción prolongada para prevenir la hiperglucemia de rebote cuando la CAD se haya resuelto y se haya suspendido el FRIII.[2]
Continúe con la insulina basal de acción prolongada si el paciente ya la está tomando.
Si esta es la primera presentación de diabetes, comience con una insulina basal de acción prolongada lo antes posible.
Practical tip
Nunca omita la insulina en ningún paciente con diabetes de tipo 1, ya que esto puede precipitar la CAD.[17]
En una encuesta del Reino Unido, más del 7% de los casos de CAD se produjeron en una población de pacientes hospitalizados. A menudo se asume erróneamente que los pacientes mayores de 50 años tienen diabetes de tipo 2 y pueden tolerar períodos de omisión de insulina cuando ingresan en el hospital.
La administración continuada de la insulina de acción prolongada durante la CAD también previene la hiperglucemia de rebote cuando se detiene el FRIII.[2]
Solicite la implicación del equipo especializado en diabetes lo antes posible y definitivamente dentro de las 24 horas.[2]
El equipo especializado en diabetes también debe participar en la evaluación de la causa de la CAD.
No es seguro el manejo de la CAD sin el equipo especializado en diabetes y podría comprometer la atención al paciente.[2]
Identifique y trate cualquier enfermedad aguda precipitante.[2]
Considere la tromboprofilaxis en pacientes con alteración de la conciencia, a menos que esté contraindicada.[2][43] Consulte nuestro tema Profilaxis para la TEV.
Garantice el traspaso eficaz de pacientes con CAD.
Proporcione detalles relevantes sobre el progreso clínico y bioquímico del paciente y el plan para el manejo posterior.
Practical tip
El traspaso es una fuente común de error en el manejo de la CAD.
Manejo de 1 a 6 horas
Revise al paciente cada hora para asegurar la mejoría clínica y bioquímica y continuar con el FRIII.[2][43]
Ordene glucemia y cetonas en sangre por hora.
Realice una gasometría venosa para determinar el pH, el bicarbonato y el potasio a los 60 minutos, 2 horas y 2 horas a partir de entonces.
Apunte a una reducción de las cetonas en sangre de 0.5 mmol / L / hora si la medición de cetonas en sangre está disponible.
Use bicarbonato venoso o medición de la glucemia si la medición de cetonas en sangre no está disponible.
Apunte a un aumento en el bicarbonato venoso de 3.0 mmol / L / hora o una reducción en la glucosa en sangre de 3.0 mmol / L / hora.
Si no se alcanzan los valores objetivo de cetonas en sangre, glucemia y bicarbonato venoso:[2]
Verifique que la bomba de infusión de insulina esté funcionando y conectada y que esté presente el volumen residual de insulina correcto (para verificar si la bomba no funciona correctamente)
Aumente la infusión de insulina de acuerdo con los protocolos locales (si no hay un mal funcionamiento de la bomba de insulina) hasta que se alcancen los valores objetivo de cetonas, glucemia y bicarbonato.
Practical tip
Monitorice de cerca a todos los pacientes con CAD:
Administre una rehidratación continua después de que se haya administrado el primer litro de líquido. Agregue potasio si el potasio sérico es ≤5.5 mmol / L usando solución salina normal premezclada con cloruro de potasio.
Volumen de solución salina normal (con cloruro de potasio según sea necesario) |
|---|
1 litro en 2 horas |
1 litro en las próximas 2 horas |
1 litro en las próximas 4 horas |
1 litro en las próximas 4 horas |
1 litro en las próximas 6 horas |
Administre fluidoterapia intravenosa con más precaución y considere la posibilidad de monitorizar la presión venosa central en pacientes que:[2]
Son jóvenes (18-25 años) ya que la rehidratación rápida puede aumentar el riesgo de edema cerebral en estos pacientes
Son ancianos o están embarazadas
Presentan insuficiencia cardíaca o renal u otras comorbilidades graves.
Inserción guiada por ultrasonido de un catéter venoso central (CVC) no tunelizado en la vena yugular interna derecha utilizando la técnica de inserción de Seldinger.
Mantenga una tabla de equilibrio hidroelectrolítico precisa.[2]
Trate de una producción mínima de orina de 0.5 ml / kg / hora.
Mantenga el nivel de potasio entre 4.0 y 5.0 mmol / L. Ajuste la reposición de potasio de la siguiente manera:[2]
Nivel de potasio (mmol/L) | Reposición de potasio (mmol / L de solución de infusión) |
|---|---|
<3,5 | Involucre a un profesional veterano o solicite el soporte de medicina intensiva, ya que se necesita administrar potasio adicional |
De 3,5 a 5,5 | 40 |
>5,5 | Ausente |
Si el nivel de glucosa cae <14.0 mmol/L:[2][47]
Administre glucosa al 10% además de solución salina normal y continúe hasta que el paciente coma y beba normalmente.
Considere reducir la tasa de infusión de insulina intravenosa a 0.05 unidades/kg/hora para evitar el riesgo de desarrollar hipoglucemia e hipopotasemia.
Practical tip
Un error común es permitir que se desarrolle hipoglucemia, ya que el nivel de glucemia puede disminuir rápidamente a medida que se corrige la cetoacidosis.[2]
Esto puede conducir a una cetosis de rebote impulsada por hormonas contrarreguladoras y alargar la duración del tratamiento.
La hipoglucemia grave se asocia con arritmias cardíacas, lesión cerebral aguda y muerte.
Es importante administrar soluciones de glucosa y cloruro de sodio al mismo tiempo para corregir la deshidratación.[2] También considere la reducción de la tasa de infusión de insulina una vez que el nivel de glucosa caiga por debajo de 14.0 mmol / L.[2]
Evidencia: Reducción de la tasa de insulina cuando las concentraciones de glucosa caen a <14.0 mmol/L
En los pacientes con CAD, reducir la tasa de insulina una vez que la glucemia <14 mmol/L puede ayudar a reducir el riesgo de hipoglucemia e hiperpotasemia.
En la guía de las Sociedades Británicas Conjuntas de Diabetes para la Atención de Pacientes Hospitalizados (JBDS-IP), el grupo de expertos consideró el tema de la hipoglucemia y la hipopotasemia, que una encuesta nacional del Reino Unido había identificado como resultado significativo en el tratamiento de la CAD a pesar de la adopción generalizada de las recomendaciones anteriores de JBDS-IP.[2][132]
La causa principal fue el uso de la insulina.
Aunque hubo una ausencia de evidencia de ensayos en adultos con CAD, el grupo de expertos señaló que otras pautas para adultos, incluida la declaración de consenso de la Asociación Estadounidense de Diabetes de 2009, recomiendan considerar reducir la tasa de infusión de insulina intravenosa cuando el nivel de glucosa disminuye.[1][2]
Un ensayo aleatorizado controlado (EAC) en niños con CAD (n = 50) encontró que una tasa más baja de infusión de insulina (0,05 unidades/kg/hora en comparación con 0,1 unidades/kg/hora) no aumentó significativamente el tiempo hasta la resolución de la acidosis, pero un número menor de niños con la dosis más baja desarrollaron hipopotasemia (20% frente a 48%) o hipoglucemia (4% frente a 20%).[133][134]
Un EAC posterior también en niños (n = 60) tuvo resultados similares.[135]
Las guías pediátricas del Reino Unido sobre el tratamiento de la CAD recomiendan una dosis inicial de 0,05 unidades/kg/hora para reducir el riesgo de hipoglucemia, aunque señalan que el tratamiento en niños con CAD grave y adolescentes puede ser más similar al de los adultos, es decir se comienza a un ritmo más alto y ser reduce si es necesario.[2][3]
Basándose en las otras guías y la evidencia indirecta de niños, el grupo de expertos JBDS-IP recomendó que en adultos con CAD la tasa de infusión de insulina se reduzca a 0,05 unidades/kg/hora cuando la glucemia caiga por debajo de 14 mmol/L.[2]
Monitorice con regularidad las complicaciones durante el tratamiento de la CAD.[2][43]
Evalúe la escala de coma de Glasgow cada hora para controlar el edema cerebral.[2]
Si sospecha edema cerebral, busque apoyo inmediato de un colega veterano y soporte de la unidad de cuidados intensivos.
Monitorice de cerca las constantes de acuerdo con los protocolos locales.
Solicite una radiografía de tórax si las saturaciones de oxígeno disminuyen, ya que esto puede ser un signo de edema pulmonar. Considere realizar una gasometría arterial.
El edema pulmonar y el síndrome de dificultad respiratoria aguda (SDRA) son complicaciones poco frecuentes pero significativas del tratamiento de la CAD y se presentan con sobrecarga de líquidos y bajas saturaciones de oxígeno.[137] Ocurren cuando se administra un exceso de líquido, incluso en pacientes con función cardíaca normal.
Busque un aumento del gradiente alveolar a oxígeno (AaO2) y ausculte para determinar crepitaciones pulmonares.
El edema pulmonar y el SDRA son más frecuentes en pacientes con deshidratación grave o con niveles de glucosa más altos a su llegada.
Cómo obtener una muestra de sangre arterial de la arteria radial.
Cómo realizar una punción de la arteria femoral para recoger una muestra de sangre arterial.
Practical tip
Otras características del edema cerebral son vómitos recurrentes, incontinencia, irritabilidad, respiraciones anómalas y disfunción de los pares craneales. Estos generalmente ocurren varias horas después de comenzar el tratamiento.[2][60]
Se desconoce la causa exacta del edema cerebral. Ocurre con mayor frecuencia en niños y adolescentes, y es raro después de los 28 años. Es la causa más común de mortalidad en CAD.[2][4][60]
Administre tromboprofilaxis si está indicado.[2][43]
Consulte nuestro tema Profilaxis para la TEV.
Manejo de 6 a 12 horas
Continúe con líquidos intravenosos, corrección de potasio y FRIII.[2][17] Busque asesoramiento de colegas más veteranos si los marcadores clínicos y bioquímicos no mejoran.
Revise las cetonas, la glucemia, el pH venoso, el bicarbonato y el potasio a las 6 horas.
Evaluación de la resolución de la CAD. Esto se define como:[2]
pH venoso >7.3. y
Nivel de cetonas en sangre <0.6 mmol/L Y
Bicarbonato >15 mmol/L
La guía de práctica clínica de las Joint British Diabetes Societies for Inpatient Care aconseja que el FRIII continúe hasta que el bicarbonato sea >18 mmol / L.[2]
Practical tip
No confíe solo en el bicarbonato para evaluar la resolución de la CAD.[2][60]
Una acidosis hiperclorémica generalmente persiste secundaria a altos volúmenes de solución salina normal. Esto reduce el bicarbonato y dificulta la evaluación de la resolución de la cetosis[2][17][60]
La acidosis hiperclorémica puede causar vasoconstricción renal y oliguria.
No confíe en la depuración urinaria de cetonas para evaluar la resolución de la CAD.[2]
Estas seguirán presentes cuando la CAD se haya resuelto.
Manejo de 12 a 24 horas
Compruebe el pH venoso, el bicarbonato, el potasio, las cetonas y la glucosa a las 12 horas. Asegúrese de que la CAD se haya resuelto en 24 horas.[2][43]
Solicite la opinión de un colega senior o especialista si la CAD no se ha resuelto en 24 horas.[2]
Es inusual que los pacientes no respondan al tratamiento, por lo que es importante identificar y tratar la causa de la CAD.
Continúe con el FRIII y la fluidoterapia intravenosa.
Monitorice las cetonas y la glucosa en sangre cada hora, y el pH, el potasio y el bicarbonato cada 2 horas para asegurarse de que se reduzcan hasta los valores objetivo especificados.
Comience con la insulina subcutánea normal cuando se resuelva la CAD y el paciente esté comiendo y bebiendo. Normalmente, esto debe llevarlo a cabo el equipo de especialistas en diabetes y administrado con una comida.[2][60]
Cambie a insulina subcutánea desde insulina intravenosa por la mañana si es posible, ya que la mayoría de los hospitales tienen mejor personal durante el día, en caso de que la CAD reaparezca.[106]
Continúe con la insulina intravenosa durante 30 a 60 minutos después de administrar insulina subcutánea para prevenir la recidiva de la CAD.[2]
Es un error común suspender la insulina intravenosa demasiado pronto o antes de lo necesario y se hayan determinado las dosis de insulina subcutánea.[17]
Si el paciente estaba tomando insulina basal en bolo[2]
Esto debería haber continuado si tomaban un análogo de insulina de acción prolongada[17]
Reinicie la insulina subcutánea normal de acción corta en la próxima comida
En general, reinicie el régimen de insulina anterior del paciente si su HbA1c más reciente muestra un nivel aceptable de control l (es decir, HbA1c 64 mmol / mol [<8.0%])[2]
No suspenda la insulina intravenosa si la insulina de acción prolongada se ha suspendido por error hasta que se haya administrado una forma de insulina de fondo.[2]
Administre la mitad de la dosis diaria habitual de insulina basal (usando insulina isófana) por la mañana si el análogo basal se tomaba normalmente una vez al día por la noche y la intención es convertirse en insulina subcutánea por la mañana.
Controle los niveles de cetonas y glucosa en sangre con regularidad.
Si el paciente recibía insulina con mezcla fija dos veces al día:[2]
Vuelva a introducir la insulina subcutánea antes del desayuno o antes de la cena. No cambie en ningún otro momento.
Si el paciente estaba en infusión continua de insulina subcutánea (CSII):[2]
Reinicie la CSII a la tasa basal normal
Continúe la infusión de insulina intravenosa hasta que se haya administrado el bolo de comida
No reinicie la CSII a la hora de acostarse.
Estime la dosis diaria total (DDT) de insulina para pacientes que no estaban tomando insulina anteriormente.[2]
Tenga en cuenta la sensibilidad del paciente a la insulina, el grado de control glucémico, la resistencia a la insulina y la edad.
Calcule la DDT multiplicando el peso del paciente (en kg) por 0,5 a 0,75 unidades. Por ejemplo: una persona que pesa 72 kg necesitaría aproximadamente 72 x 0,5 unidades (36 unidades) para una DDT. Use 0,75 unidades/kg para personas con posibilidad de resistencia a la insulina (por ejemplo, adolescentes, personas obesas).
Si usa un régimen de bolo basal:
Administre el 50% de la DDT con la cena como insulina de acción prolongada y divida la dosis restante en partes iguales entre antes del desayuno, antes del almuerzo y antes de la cena.
Administre la primera dosis de insulina subcutánea de acción rápida, preferiblemente antes del desayuno.
Solo administre la primera dosis antes de la cena si se realiza un monitoreo.
Nunca lo convierta a un régimen subcutáneo a la hora de acostarse.
Si usa un régimen premezclado dos veces al día:
Aplique dos tercios de la DDT en el desayuno y el tercio restante con la cena.
Practical tip
Use un régimen de bolo basal para la mayoría de los pacientes, especialmente los jóvenes y personas en forma.
Considere un régimen premezclado dos veces al día para pacientes mayores, ya que es posible que no puedan manejar un régimen de bolo basal.
Continúe con la fluidoterapia intravenosa si el paciente no está comiendo ni bebiendo.[2][17]
Comience una infusión de insulina intravenosa de tasa variable (VRIII) para estos pacientes si la CAD se ha resuelto.
Mida la glucemia con regularidad.
Aconseje a los pacientes sobre la causa precipitante y los síntomas de alerta temprana de la CAD. Considere:[2][17]
Revisión de su control glucémico habitual
Revisión de su técnica de inyección, control de glucemia, equipo y sitios de inyección
Prevención de la recurrencia (p. ej., proporcionar "reglas para días de enfermedad" por escrito)
Revise la insulina del paciente antes de reutilizarla (puede estar vencida o desnaturalizada)
Evaluación de la necesidad de suministro de medidores de cetonas portátiles para su uso en el hogar
Proporcionar un número de contacto para comunicarse con el equipo de especialistas en diabetes fuera del horario de atención
Proporcionar un plan de cuidados por escrito que permita al paciente tener un papel activo en el manejo de su diabetes, enviándose una copia a su médico de cabecera.
Tenga en cuenta que, en el Reino Unido, a todos los pacientes con diabetes mellitus tipo 1 se les debe ofrecer la monitorización continua de glucosa en tiempo real (MCGtr) o la monitorización continua de glucosa de escaneo intermitente (MCGei, o monitorización flash de glucosa), basándose en la discusión de una serie de factores, incluido si la glucemia errática está afectando su calidad de vida.[43]
Asegúrese que los pacientes tengan un seguimiento adecuado con el equipo de especialistas en diabetes y acceso a apoyo psicológico.[2]
Cómo insertar un tubo traqueal en una persona adulta, utilizando un laringoscopio.
Cómo utilizar el aparato bolsa-válvula-mascarilla para proporcionar asistencia ventilatoria en adultos. Vídeo de demostración de la técnica para dos personas.
Inserción guiada por ultrasonido de un catéter venoso central (CVC) no tunelizado en la vena yugular interna derecha utilizando la técnica de inserción de Seldinger.
Cómo obtener una muestra de sangre arterial de la arteria radial.
Cómo realizar una punción de la arteria femoral para recoger una muestra de sangre arterial.
Cómo insertar una cánula venosa periférica en el dorso de la mano.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad