Recomendaciones
Urgente
Este tema abarca el diagnóstico y el manejo de la CAD en adultos.
Considere la CAD en:
Pacientes con diabetes conocida que no se encuentran bien[4][17]
Cualquier paciente con aumento de la sed, poliuria, pérdida de peso reciente inexplicable o cansancio excesivo, Y en cualquiera de los siguientes casos:[17][48]
Solicite urgentemente un gasometría venosa, cetonas en sangre y glucemia capilar.[2]
Estas pruebas deben realizarse a pie de cama.
Diagnostique CAD si:[2][17][47][51]
Diabetes: la glucemia es de >11.0 mmol/L O BIEN, diabetes conocida
y
Cetonemia: las cetonas en sangre son >3.0 mmol/L O BIEN hay cetonuria (2+ o más en tiras reactivas urinarias estándar)
y
La acidosis - bicarbonato (HCO3 -) es <15.0 mmol/L Y/O el pH venoso es de <7,3.
Garantice una monitorización cardíaca continua e solicite la implicación de soporte para personas de edad avanzada o de cuidados críticos si:[2][17]
Se observa hipotensión persistente (presión arterial sistólica <90 mmHg) u oliguria (diuresis <0.5 ml/kg/hora) a pesar de la fluidoterapia intravenosa
Escala de coma de Glasgow <12 [ Escala de Coma de Glasgow Opens in new window ]
Cetonas en sangre >6 mmol/L
Bicarbonato venoso <5 mmol/L
pH venoso <7.0
Potasio <3.5 mmol/L al ingreso
Saturaciones de oxígeno <92% en el aire
Pulso >100 lpm o <60 lpm
Brecha aniónica >16 [ Anión gap (brecha aniónica) Opens in new window ]
La paciente está embarazada o presenta una insuficiencia cardíaca o renal u otras comorbilidades graves.
Solicite la implicación del equipo especializado en diabetes lo antes posible y definitivamente dentro de las 24 horas.[2]
Principales recomendaciones
Presentación clínica
Otras características de la CAD son:
Olor a acetona en el aliento[17]
Huele a gotas de pera o quitaesmalte de uñas
Hipotermia[52]
Sospeche que la sepsis es un precipitante si hay fiebre, ya que esta no es una característica de la CAD. Sin embargo, la sepsis también puede causar hipotermia.
Antecedentes
Pregunte sobre las causas de la CAD. Estas son:
Las causas más comunes son la neumonía y la infección del tracto urinario.
Sospeche sepsis como causa de CAD si hay fiebre o hipotermia, hipotensión, acidosis refractaria o acidosis láctica.[3]
Interrupción de la insulina (ya sea involuntaria o deliberada)[17][47]
Insulina inadecuada
Diabetes de inicio reciente[17]
Enfermedad aguda
Estrés fisiológico
fármacos[17]
Exploración física
Examine el tórax:
Busque signos de hiperventilación (respiración de Kussmaul).[17]
Auscultado para crepitaciones o entrada de aire reducida.
Esto puede indicar neumonía como causa de CAD o edema pulmonar.
Monitorice el edema pulmonar. Esto generalmente se produce varias horas después de iniciar el tratamiento y puede ocurrir incluso en pacientes con función cardíaca normal.[2][17]
Evalúe los signos de deshidratación:[17]
sequedad de mucosas
Disminución de la turgencia de la piel o arrugas de la piel
llenado capilar lento
Taquicardia con pulso débil
Hipotensión.
Evalúe el nivel de conciencia cada hora utilizando la escala de coma de Glasgow para controlar el edema cerebral.[2] [ Escala de Coma de Glasgow Opens in new window ]
Los signos incluyen cefalea, irritabilidad, pulso lento, aumento de la presión arterial, reducción del nivel de conciencia. Estos pueden ocurrir varias horas después de comenzar el tratamiento.[3][60]
Solicite la implicación inmediata del personal de medicina intensiva y administre manitol.[61]
Examine el abdomen
Busque signos de una causa intraabdominal de CAD como pancreatitis.[15][30][47]
Sin embargo, la CAD por lo general causa dolor abdominal y puede confundirse con un abdomen agudo.[62]
Revise los pies del paciente para buscar signos de nuevas ulceraciones o infecciones.[63]
Revise la piel del paciente en busca de erupciones, signos de celulitis o heridas abiertas que puedan haber precipitado la CAD.
Pruebas diagnósticas
Siempre solicite:
Gasometría venosa
Esto mostrará una acidosis metabólica con una brecha aniónica elevada. Involucre a médicos veteranos o especializados en medicina intensiva si el pH es <7.0.[2] [ Anión gap (brecha aniónica) Opens in new window ]
Verifique el nivel de potasio . Solicite la implicación del personal médico veterano o especializados en medicina intensiva si es de <3.5 mmol / L.[2]
Calcule la osmolalidad plasmática. Esto es alto (>320 mmol/kg) en pacientes con CAD.[52][60]
Cetonas en sangre
Glucemia
Urea y electrolitos
Hemograma completo[1]
La leucocitosis es común.
Sospechar infección si hay una leucocitosis superior a 25 × 10⁹/L (25,000/microlitro).[1]
Considere la CAD en:
Pacientes con diabetes conocida que no se encuentran bien[4][17]
La CAD es más común en personas con diabetes tipo 1, pero también puede presentarse en personas con diabetes tipo 2.[1]
Cualquier paciente con aumento de la sed, poliuria, pérdida de peso reciente inexplicable o cansancio excesivo Y cualquiera de los siguientes:[17][48]
Practical tip
Los pacientes con diabetes tipo 2 que tienen un mayor riesgo de CAD son aquellos con diabetes u obesidad recién diagnosticada.[60]
Practical tip
La CAD es la presentación inicial en hasta el 25% de los pacientes con diabetes recién diagnosticada.[1]
La CAD se pasa por alto fácilmente, especialmente cuando es la presentación inicial de diabetes en bebés o pacientes de edad avanzada, o cuando los pacientes presentan otras enfermedades médicas agudas como accidente cerebrovascular o infarto de miocardio.[60]
Otras características de la CAD son:
Olor a acetona en el aliento[17]
El aliento del paciente huele a gotas de pera o quitaesmalte. Esto se debe a los altos niveles de cetonas.
Una proporción significativa de personas no puede oler la acetona, incluso si está presente.
Hipotermia
Practical tip
La fiebre no es una característica de la CAD, pero la CAD puede ser causada por sepsis. Sospeche sepsis como causa de CAD si hay fiebre o hipotermia, hipotensión, acidosis refractaria o acidosis láctica.[3]
Garantice una monitorización cardíaca continua e solicite la implicación de soporte para personas de edad avanzada o de cuidados críticos si:[2]
Se observa hipotensión persistente (presión arterial sistólica <90 mmHg) u oliguria (diuresis <0.5 ml/kg/hora) a pesar de la fluidoterapia intravenosa
Escala de coma de Glasgow <12 [ Escala de Coma de Glasgow Opens in new window ]
Cetonas en sangre >6 mmol/L
Bicarbonato venoso <5 mmol/L
pH venoso <7.0
Potasio < 3.5 mmol / L al ingreso
Saturaciones de oxígeno <92% en el aire
Pulso >100 lpm o <60 lpm
Brecha aniónica >16 [ Anión gap (brecha aniónica) Opens in new window ]
La paciente está embarazada o presenta una insuficiencia cardíaca o renal u otras comorbilidades graves.
La CAD en el embarazo puede resultar en una morbilidad y mortalidad significativas tanto para la madre como para el feto.[2][68]
Se debe ingresar a las mujeres embarazadas con sospecha de CAD en la sala de partos o en la unidad de alta dependencia y recibir atención de los equipos obstétrico y médico (o de diabetes).[2]
Evidencia: factores pronósticos clínicos de resultados en CAD
Los factores pronósticos de supervivencia en pacientes con CAD no están claros.
Hay evidencia limitada de una serie de casos de pacientes con CAD en la India para varios indicadores pronósticos favorables, como ser hombre, tener puntuaciones APACHE más bajas y presentar unos niveles más bajos de fosfato sérico en la presentación.
Una serie de casos evaluó a 270 pacientes hospitalizados con CAD en la India durante 2 años.[69]
Se encontró que la supervivencia era más probable entre los hombres que entre las mujeres (odds ratio [OR] 7.93; IC del 95%: 3.99 a 13.51).[69]
Otros factores pronósticos favorables en el análisis multivariante (ajuste por tipo de diabetes, presión arterial, recuento total de leucocitos, urea, creatinina sérica, magnesio sérico, osmolalidad sérica, transaminasas glutámico oxaloacéticas séricas, transaminasas glutámico pirúvicas séricas y albúmina sérica) fueron puntuaciones APACHE más bajas (OR 2.86; IC del 95%: 1.72 a 7.03) y fosfato sérico más bajo (OR 2.71; IC del 95%: 1.51 a 6.99) en el momento de la presentación.[69]
Sin embargo, este estudio informó una alta tasa de mortalidad general y puede no representar el contexto del Reino Unido o Europa.[69]
Solicite la implicación del equipo especializado en diabetes lo antes posible y definitivamente en el plazo de las 24 horas.[2]
El equipo especializado en diabetes también debe participar en la evaluación de la causa de la CAD.
No es seguro el manejo de la CAD sin el equipo especializado en diabetes y podría comprometer la atención al paciente.[2]
Pregunte sobre las posibles causas de la CAD. Entre estas se incluyen:[1][2][26][33][35][36][52][70]
Infección (causa más común de CAD)[17][26][52]
Las causas más comunes son la neumonía y la infección del tracto urinario.
Sospeche sepsis como causa de CAD si hay fiebre o hipotermia, hipotensión, acidosis refractaria o acidosis láctica.[3]
Interrupción de la insulina (involuntaria o deliberada; segunda causa más común de CAD)[17][26][52]
Pregunte con sensibilidad sobre las razones para la interrupción deliberada de la insulina, que pueden incluir miedo al aumento de peso o hipoglucemia, barreras financieras y factores psicológicos como fobia a las agujas y estrés.[4][17]
Los pacientes más jóvenes con diabetes tipo 1 pueden omitir la insulina debido al miedo a la hipoglucemia, el aumento de peso, los trastornos alimentarios o el estrés de tener una enfermedad crónica. Estos factores pueden representar el 20% de la CAD recurrente.[71]
Insulina inadecuada
Diabetes de inicio reciente[17]
Enfermedad aguda
Estrés fisiológico
Historia clínica previa
Antecedentes de diabetes:
La CAD es más común en personas con diabetes tipo 1, pero puede ocurrir en personas con diabetes tipo 2.[1]
Historia farmacológica[17]
Los fármacos que pueden causar CAD incluyen:
Corticosteroides (aumentan la resistencia a la insulina)[56]
Tiazidas (causa poco clara, pero puede aumentar la resistencia a la insulina, inhibir la absorción de glucosa y disminuir la liberación de insulina)
Simpaticomiméticos (alteran el metabolismo de la glucosa)[26]
Antipsicóticos de segunda generación (alteran el metabolismo de la glucosa)[57]
Inhibidores de puntos de control inmunitario (causan deficiencia de insulina)[58]
Cocaína, cannabis e intoxicación aguda por alcohol (la CAD se asocia con el consumo de cocaína, pero el mecanismo no está claro)[55][59]
Inhibidores de SGLT2 (evitan la reabsorción de glucosa y facilitan su excreción en orina).[21][22]
Practical tip
El diagnóstico de CAD en el embarazo a menudo se retrasa porque puede presentarse a niveles más bajos de glucemia (incluida la CAD euglucémica) y más rápido que en pacientes no embarazadas.[2][76]
La CAD en el embarazo puede presentarse con dolor abdominal; considere siempre como una posible alternativa al trabajo de parto prematuro o a término.[2]
La CAD generalmente ocurre en el segundo y tercer trimestre debido al aumento de la resistencia a la insulina.[76] Las mujeres embarazadas sospechosas de presentar CAD deben recibir atención de los equipos obstétrico y médico (o de diabetes).[2]
Examine el tórax.
Busque signos de hiperventilación (respiración de Kussmaul).[17][50]
Este es un signo tardío de CAD y se presenta con acidosis más grave.
Se caracteriza por respiraciones profundas y suspirantes a un ritmo lento o normal.
Auscultado para crepitaciones o entrada de aire reducida.[77]
Esto puede deberse a neumonía, que podría tener como causa la aspiración de gastroparesia en la CAD o una infección primaria.[78][79][80]
Las crepitaciones basales también son un signo de edema pulmonar o síndrome de dificultad respiratoria aguda (SDRA) secundario a la sobrecarga de líquidos. Esta es una complicación poco común del tratamiento para la CAD.[2][81]
Verifique si hay signos de deshidratación. Estos son:[17]
sequedad de mucosas
Disminución de la turgencia de la piel o arrugas de la piel
llenado capilar lento
Taquicardia con pulso débil
Hipotensión.
Evalúe el nivel de conciencia cada hora utilizando la escala de coma de Glasgow para controlar el edema cerebral.[2] [ Escala de Coma de Glasgow Opens in new window ]
El estado mental puede variar desde alerta en CAD leve hasta coma en CAD grave.[52]
El edema cerebral puede desarrollarse durante el tratamiento de la CAD debido a la rápida corrección de la hiperglucemia.[2]
Los signos incluyen cefalea, irritabilidad, pulso lento, aumento de la presión arterial, reducción del nivel de conciencia. Estos pueden ocurrir varias horas después de comenzar el tratamiento.[3][60]
El papiledema es un signo tardío de edema cerebral.[3]
Solicite la implicación inmediata del personal de medicina intensiva y administre manitol.[61]
El edema cerebral tiene una tasa de mortalidad del 70%. Es más común en niños y adolescentes, pero puede ocurrir en adultos.[4]
Examine el abdomen para detectar una posible causa de CAD, como pancreatitis.[15][30][47] La CAD puede causar e imitar un abdomen agudo.[49] La CAD debe descartarse antes de cualquier cirugía de urgencias.
Busque signos de distensión abdominal, que puede indicar obstrucción intestinal.[82]
Palpe el abdomen para verificar si hay sensibilidad de rebote y protección causada por la irritación del peritoneo.[82]
Ausculte para los sonidos intestinales.[83]
Los sonidos intestinales hiperactivos pueden estar presentes en la obstrucción intestinal temprana.
Los ruidos intestinales reducidos o ausentes pueden estar presentes en la obstrucción intestinal tardía, la víscera perforada, el hemoperitono o cualquier causa de inflamación peritoneal.
Realice una exploración rectal.[82]
Asegúrese de llevar un acompañante con usted.
Evalúe si hay sangre oculta o franca, dolor o una masa.
Practical tip
La gravedad del dolor abdominal causado directamente por la CAD se correlaciona fuertemente con la gravedad de la acidosis metabólica.[49]
Revise los pies del paciente para buscar signos de nuevas ulceraciones o infecciones.[63]
Practical tip
Revise los pies para detectar la pérdida de sensibilidad protectora en cualquier paciente con diabetes.
Siga las guías de práctica clínica locales, pero una prueba rápida y simple es la prueba©️ táctil de Ipswich, que consiste en tocar/descansar ligeramente la punta del dedo índice durante 1 a 2 segundos en las puntas del primer, tercer y quinto dedo del pie y el dorso del hallux.[84]
Si su paciente presenta una sensación reducida, tiene un alto riesgo de sufrir una ulceración por presión. Informe al personal de enfermería y proporcione dispositivos para aliviar la presión.
El personal de enfermería o de asistencia sanitaria debe hacer una revisión diaria del talón para detectar signos de traumatismo por presión.
Existe un debate sobre si se deben emplear medias de compresión en personas con diabetes, no las utilice si existe una enfermedad vascular.
Revise la piel del paciente en busca de erupciones y signos de celulitis o heridas abiertas.
Diagnostique CAD si:[2][17][47]
Diabetes: la glucemia es de >11.0 mmol/L O BIEN, diabetes conocida
y
Cetonemia: las cetonas en sangre son >3.0 mmol/L O BIEN hay cetonuria (2+ o más en tiras reactivas urinarias estándar)
y
La acidosis - bicarbonato (HCO3 -) es <15.0 mmol/L Y/O el pH venoso es de <7.3.
Practical tip
La evaluación de la glucosa, las cetonas y los electrolitos, incluido el bicarbonato y el pH venoso, debe realizarse junto a la cama o cerca de ella.[2]
Solicite mediciones de laboratorio en determinadas circunstancias, como cuando los medidores de glucosa o cetonas en sangre están "fuera de rango".
Practical tip
En raras ocasiones, los pacientes se presentan con cetoacidosis diabética euglucémica (CADE) y presentan un nivel de glucemia normal.[17][88] Utilice siempre pH y cetonas para guiar el diagnóstico y el manejo en pacientes con diabetes conocida (en lugar de confiar únicamente en un enfoque "centrado en la glucosa").[2]
Excluya otras causas de acidosis metabólica con brecha aniónica antes de confirmar la cetoacidosis diabética euglucémica (CADE)
El mecanismo de la CADE no está claro, pero puede deberse a una disminución de la secreción de insulina con un aumento de la secreción de hormonas contrarreguladoras (cortisol, glucagón, catecolaminas y hormona del crecimiento).[19]
Los posibles precipitantes de la CADE son el embarazo, la inanición, el consumo de alcohol, las bombas de insulina y los inhibidores de SGLT2.[19][88]
Los pacientes con CADE secundarios al tratamiento con un inhibidor de SGLT2 pueden presentar menos poliuria y polidipsia debido a un nivel más bajo de glucosa. En cambio, pueden presentar malestar, anorexia, taquicardia o taquipnea con o sin fiebre.[17]
Solicite siempre las siguientes pruebas diagnósticas
Gasometría venosa[2]
Esto mostrará una acidosis metabólica con una brecha aniónica elevada. [ Anión gap (brecha aniónica) Opens in new window ]
La brecha aniónica >16 indica CAD grave.
Utilice el pH para determinar la gravedad de la CAD.
El pH ≥7.0 indica CAD leve o moderada.
El pH <7.0 indica CAD grave. Hable sobre estos pacientes que reciben cuidados intensivos.
Use el nivel de potasio en la gasometría venosa para reemplazar el potasio si ≤5.5 mmol/L. Hable con un médico veterano o especializado en medicina intensiva si el potasio es <3.5 mmol / L.
Calcule la osmolalidad plasmática.
Evidencia: uso de una gasometría venosa versus gasometría arterial
Las mediciones de gases en sangre venosa se utilizan ampliamente en lugar de las mediciones de gases en sangre arterial y la evidencia de estudios de casos sugiere que hay suficiente acuerdo entre ellas, cuando se combinan con otros hallazgos clínicos, para usar una gasometría venosa para guiar el tratamiento inicial.
Un artículo de revisión clínica tuvo como objetivo responder a la pregunta "¿puede el análisis de gases en sangre venosos reemplazar el análisis de gases en sangre arterial en la atención de urgencias?[89]
La gasometría venosa puede tener un menor riesgo de eventos adversos graves (p. ej., oclusión vascular o infección), es menos dolorosa para el paciente y es técnicamente más fácil de realizar que la gasometría arterial.
Hay poca diferencia en los valores de pH entre las muestras venosas y arteriales (según 13 estudios; participantes de 2009, con 3 estudios [295 pacientes] en pacientes con CAD).[90]
Los valores de bicarbonato también muestran una estrecha concordancia entre las muestras venosas y arteriales (8 estudios; 1211 pacientes).[90]
La concordancia para la PCO 2 es pobre e impredecible (8 estudios; 965 pacientes), pero una PCO venosa 2 ≤45 mmHg (6 kPa) excluye de manera confiable la hipercarbia clínicamente significativa (4 estudios; 529 pacientes; sensibilidad del 100%).[90]
La concordancia sobre el lactato es lo suficientemente cercana como para clasificarla como alta o normal (3 estudios; 338 pacientes).[91]
La evidencia con respecto a la concordancia arteriovenosa para el exceso de base no está clara (2 estudios; 429 pacientes; solo 1 estudio informó una concordancia cercana).[92][93]
Si los datos de la gasometría venosa no parecen coincidir con el estado clínico del paciente, se debe realizar una gasometría arterial.[89]
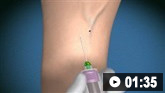
Cómo tomar una muestra de sangre venosa de la fosa antecubital utilizando una aguja de vacío.
Cetonas en sangre[2]
Esto mostrará cetonemia (cetonas >3.0 mmol/L) en CAD.[2]
Use cetonas urinarias si las pruebas de cetonas en sangre cerca del paciente no están disponibles. Esto mostrará cetonuria (2+ o más en palillos de orina estándar).[2]
Practical tip
Tenga en cuenta que los medicamentos de un paciente pueden causar errores en la detección de cuerpos cetónicos.[1]
Algunos fármacos, como el inhibidor de la IECA captopril, contienen grupos sulfhidrilo que pueden reaccionar con el reactivo en la prueba de nitroprusiato (utilizado para detectar cuerpos cetónicos) para dar una reacción positiva falsa. Por lo tanto, use el juicio clínico y otras pruebas bioquímicas en pacientes que toman estos medicamentos.
Glucemia
Tenga en cuenta que algunos pacientes pueden presentar CAD euglucémica y tener una glucemia normal.[64]
Use siempre el pH y las cetonas junto con glucosa para guiar el diagnóstico y el manejo.
Maneje la CAD euglucémica de la misma manera que la CAD hiperglucémica.[2]
Urea y electrolitos
La hiponatremia es común en la CAD.[2]
Sin embargo, la hipernatremia con hiperglucemia indica deshidratación grave.[1]
La hiperpotasemia es común, pero la hipopotasemia es un indicador de CAD grave.[1][2]
La hipopotasemia a la llegada indica un déficit grave de potasio en el cuerpo total y es un indicador de CAD grave.[1] Esto se debe a que la concentración total de potasio en el cuerpo es baja debido al aumento de la diuresis.
La hiperpotasemia se debe a un cambio extracelular de potasio causado por insuficiencia de insulina, hipertonicidad y acidosis.
También pueden estar presentes hipomagnesemia e hipofosfatemia.[2][65]
Hemograma completo
La leucocitosis es común en la CAD y se correlaciona con los niveles de cetonas en sangre.[1]
Sin embargo, la leucocitosis superior a 25 × 10⁹/L (25.000/microlitro) puede indicar infección y requieren pruebas diagnósticas adicionales.[1]
Considere la posibilidad de solicitar las siguientes pruebas diagnósticas
Análisis de orina
Solicite si no se dispone de pruebas de cetonas cerca del paciente o si sospecha una infección del tracto urinario.[2]
Muestra cetonuria (2+ o más en tiras reactivas urinarias estándar) en pacientes con CAD.[2]
Puede ser positivo para glucosa.[95]
Otros hallazgos incluyen leucocitos y nitritos en presencia de infección, y mioglobinuria y/o hemoglobinuria en rabdomiólisis.[95][96][97]
electrocardiograma (ECG)
Úselo para buscar precipitantes cardíacos de CAD como el infarto de miocardio.[2]
Los hallazgos pueden incluir ondas T o Q anormales o cambios en el segmento ST.[98]
Busque los efectos cardíacos de las alteraciones electrolíticas.
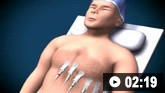
Cómo registrar un ECG. Demuestra la colocación de electrodos torácicos y de extremidades.
Prueba de embarazo
Solicite en todas las mujeres en edad fértil.[2]
amilasa y lipasa
La amilasa está elevada en la mayoría de los pacientes con CAD.[1]
La lipasa sérica suele ser normal en pacientes con CAD.[1]
Esto puede diferenciar la CAD de la pancreatitis (el nivel de lipasa será elevado en pacientes con pancreatitis). Sin embargo, también se han comunicado niveles de lipasa sérica ligeramente elevados en ausencia de pancreatitis en pacientes con CAD.
Enzimas cardíacas
Solicite troponina T o I si sospecha que el infarto de miocardio es un precipitante.[101]
Creatinina quinasa
Elevado si hay rabdomiólisis. Esto es común en la CAD y está presente en alrededor del 10% de los pacientes.[96]
Radiografía de tórax
Solicite si hay saturaciones de oxígeno reducidas.[2]
Los signos de edema pulmonar son derrames pleurales, edema intersticial y alveolar, vena cava superior prominente, líneas de Kerley B y vasos sanguíneos dilatados del lóbulo superior.[102]
La consolidación se produce en la neumonía.
Pruebas de función hepática (PFH)
Úselo para detectar un precipitante hepático subyacente de CAD. Las LFT anormales indican una enfermedad hepática subyacente (p. ej., enfermedad del hígado graso no alcohólico o insuficiencia cardíaca congestiva).[103][104]
hemocultivo, urocultivo y cultivo de esputo
Solicite si observa signos de infección.
Las infecciones urinarias y la neumonía son las infecciones más frecuentes.[55]
Los pacientes con CAD que presentan una infección suelen ser normotérmicos o hipotérmicos debido a la vasoconstricción periférica, por lo que es posible que no se observe fiebre.[52]
Cómo tomar una muestra de sangre venosa de la fosa antecubital utilizando una aguja de vacío.
Cómo registrar un ECG. Demuestra la colocación de electrodos torácicos y de extremidades.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad