მიდგომა
პოსტნატალური წითურას დიაგნოზი ძირითადად დგინდება სეროლოგიური ანალიზით იმ პაციენტებში, რომლებსაც აქვთ გენერალიზებული მაკულოპაპულური გამონაყარი, ცხელება > 37.2°C (99°F) და ართრალგია/ართრიტი, ლიმფადენოპათია, ან კონიუნქტივიტი. დიაგნისტიკური ანალიზი ნაჩვენებია წითურას რისკ ფაქტორების (არასრული იმუნიზაცია, წითურით დაავადებულთან დადასტურებული კონტაქტი, მოგზაურობა იმ რეგიონში, სადაც წითურა ენდემური დაავადებაა) და წითურას დამახასიათებელი კლინიკური ნიშნების მქონე ადამიანებში. გადამდები პირების გამოვლენამ შეიძლება თავიდან აგვაცილოს წითურას გავრცელება მგრძნობიარე პოპულაციაში, განსაკუთრებით ორსულებში. დიაგანოსტიკური ანალიზი ასევე ნაჩვენებია იმ პირებში, ვისაც წითურას რისკ ფაქტორები და სავარაუდო გართულებები აღენიშნება, როგორიცაა ართრიტი, თრომბოციტოპენია ან ენცეფალიტი.
კლინიკური სურათი
გამონაყარი ხშირად წითურის პირველი გამოვლინებაა მცირეწლოვანი ბავშვებში. წითურას გამონაყარი ერითემატოზული, დისკრეტული, მაკულოპაპულური და ახასითებს ხანდახან მსუბუქი ქავილი, რაც შეიძლება გაძლიერდეს სიცხეში. ძირითადად იწყება სახიდან და ვრცელდება თავისკენ და ფეხებისკენ. შეიძლება ხანდახან გამონაყარში პეტექიური კომპონენტებიც გამოვლინდეს, ან პეტექიები სასაზე გამოჩნდეს. გამონაყარი გრძელდება საშუალოდ 3-4 დღე.
სუბფებრილური ცხელება >37.2°C (99°F) ვითარდება ინფექციის შემთხვევების 50%-ში. პროდრომული შეუძლოდ ყოფნა და სხვა მსუბუქი სისტემური სიმპტომები უფრო ხშირიაა მოზრდილებში, ვიდრე ბავშვებში. მსუბუქად გამოხატული ზედა სასუნთქი გზების სიმპტომები ხშირია სკოლის ასაკის ბავშვებში და მოზრდილებში, და შეიძლება, გამონაყარამდე რამდენიმე დღით ადრე კი გამოვლინდეს. ართრალგიები და ართრიტი ხშირია მოზრდილებში (ვლინდება ზარდსრული ქალების დაახ. 70%-ში), მაგრამ იშვიათია ბავშვებში. უმეტესად ზიანდება თითის, მაჯის და მუხლის სახსრები. სახსრების სიმპტომატიკა ძირითადად ემთხვევა გამონაყარის დაწყებას და ის შეიძლება კვირების განმავლობაში გაგრძელდეს. იშვიათად, სიმპტომები შეიძლება იყოს მორეციდივე ან ქრონიკული იყოს.[23]
მსუბუქი ლიმფადენოპათია, რაც აზიანებს ყურსუკანა, კისრის უკანა და კეფის ლიმფურ კვანძებს, უვითარდება თითქმის ყველა პაციენტს და შეიძლება უსწრებდეს გამონაყარის გამოჩენას დაახლოებით 1 კვირით. კვანძები ძირითადად უმტკივნეულო და მოძრავია. არაჩირქოვანი კონიუნქტივიტი აღენიშნება მოზარდებისა და მოზრდილების დაახლოებით 70%, მაგრამ შედარებით იშვიათია ბავშვებში.
[Figure caption and citation for the preceding image starts]: წითურას გამონაყარიდაავადებათა კონტროლისა და პრევენციის ცენტრებიCDC) საზოგადოებრივი ჯანდაცვის ვიზუალური ბიბლიოთეკა [Citation ends].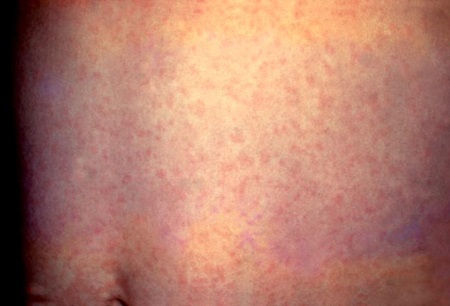
ანალიზები
ანტისხეულების ტესტირება
წითურას საეჭვო შემთხვევებში სასურველია დადასტურება სეროლოგიური ანალიზით. წითურას საწინააღმდეგო IgM შეიძლება გამოვლინდეს ფერმენტული იმუნოანალიზით კლინიკური დაავადების დაწყებისას თითქმის ყველა პაციენტში და გრძელდება კვირებიდან თვემდე. შრატის შეგროვების ოპტიმალური ვადაა სიმპტომების (ცხელება და გამონაყარი) დაწყებიდან 5 დღე, როდესაც შემთხვევების 90%-ზე მეტი იქნება IgM დადებითი.[5] თუმცა, რადგან წითურა საკმაოდ იშვიათი დაავადებაა და ტესტის სპეციფიურობა < 100%, შესაძლებელია ცრუ დადებითი შედეგები. წითურზე IgM ანალიზებმა შეიძლება მოგვცეს ცრუ დადებითი შედეგები რამდენიმე მიზეზის გამო, როგორიცაა ჯვარედინი რეაქცია IgM, რომელიც გამოწვეულია წითურას გარდა სხვა ვირუსებით დაინფიცირების გამო (მაგ. პარვოვირუსი), რევმატოიდული ფაქტორის არსებობა და პერსისტირებადი IgM ინფექციის ან ვაქცინაციის შემდეგ.[24] ამიტომ დადებითი ტესტი ყოველთვის უნდა დადასტურდეს წითურას საწინააღმდეგო IgG ანალიზით მწვავე და გამოჯანმრთელების ფაზებში (2-3 კვირის ინტერვალით), ან IgG ავიდიტეტის ანალიზით. (ანტიგენსა და ანტისხეულს შორის შეკავშირების საერთო ძალა, რომელიც დროთა განმავლობაში იზრდება იმუნური პასუხის მომწიფებასთან ერთად).). შრატში წითურის IgG შემცველობის 4-ჯერადი მატება, ან სეროკონვერსია მწვავე და გამოჯანმრთელების ფაზაში აღებულ სინჯებს შორის, მწვავე ინფექციაზე მიუთითებს და გამოდგება როგორც დამადასტურებელი ტესტი, თუ ეჭვია IgM-ის ცრუ-დადებით პასუხზე. დაბალი ავიდურობის IgG ანტისხეულები შეიძლება გამოვლინდეს დაინფეცირებიდან 4 თვემდე პერიოდში და მიუთითებს ბოლოდროინდელ ინფექციაზე, ხოლო მაღალი ავიდობის IgG-ის არსებობა მიუთითებს უფრო შორეულ ექსპოზიციაზე (რომელიც შეიძლება იყოს ინფექცია ან ვაქცინაცია). წითურას IgG შეიძლება დარჩეს მთელი სიცოცხლის განმავლობაში. წითურას IgG-ის გამოვლენა უნდა იქნას გამოყენებული წითურას იმუნიტეტის შესაფასებლად, მათ შორის ორსულობის წინ, დროს და მის შემდეგ. CDC: laboratory protocols - rubella Opens in new window CDC: laboratory support for surveillance of vaccine-preventable diseases Opens in new window
რუბელას IgM შეიძლება გამოყენებულ იქნას თანდაყოლილი წითურას სინდრომის დიაგნოზის დასადგენად. საეჭვო შემთხვევები უნდა შემოწმდეს რაც შეიძლება მალე დაბადებიდან და განმეორებით 1 თვის ასაკში, თუ საწყისი IgM ტესტი უარყოფითია. თუ აუცილებელია დაწყვილებული შრატები შეგროვდეს, მეორე ნიმუში უნდა შეგროვდეს მწვავე ნიმუშის შეგროვებიდან 14-დან 21 დღემდე. 3 თვის ასაკში, შემთხვევების დაახლოებით 50%-ში შრატში მაინც იქნება გამოვლენილი წითურას IgM გარდა ამისა, ჩვილში წითურას IgG-ის არსებობა დედის ანტისხეულების შემცირების შემდეგ (9 თვის ასაკი) და ვაქცინაციის არარსებობა ან წითურასთან კონტაქტის არარსებობა დაადასტურებს თანდაყოლილი წითელას სინდრომს[5]
დიდ ბრიტანეთში, პერორალური სითხე არის სასურველი ნიმუში წითურას საწინააღმდეგო IgM-ის გამოსავლენად და უნდა იქნას აღებული ყველა პაციენტისგან საეჭვო წითურაზე.[16]
უკუტრანკრიპაზული პოლიმერაზული ჯაჭვური რეაქცია (RT-PCR)
პირდაპირ კლინიკურ ნიმუშში ან საინკუბაციო პერიოდის შემდეგ გამოყვანილ ქსოვილის კულტურაში წითურას რნმ-ის აღმოჩენა ასევე ადასტურებს ინფექციის არსებობას. ეს ხელმისაწვდომია კომერციულად და რამდენიმე სახელმწიფო ჯანდაცვის დეპარტამენტის მეშვეობით. ნაზოფარინგეალური ნაცხი არის ნიმუშის სასურველი ტიპი. RT-PCR-ის სარგებლობა შეზღუდულია, როდესაც ვირუსის აღმოჩენა შესაძლებელია კლინიკურ ნიმუშებში; ნიმუშებში რესპირატორულ გზებიდან, წითურას რნმ, როგორც წესი, ვლინდება გამონაყარის დაწყებამდე 2 დღით ადრე და გამონაყრის გაჩენიდან 4 დღემდე. ნაცხი უნდა შეგროვდეს სიმპტომების დაწყებიდან რაც შეიძლება მალე, სასურველია დაწყებიდან 1-დან 3 დღემდე, მაგრამ არა უგვიანეს 7 დღისა.[5]
თანდაყოლილი წითურას სინდრომის საეჭვო შემთხვევების დასადასტურებლად შეიძლება გამოყენებული იქნეს RT-PCR ანალიზები ყელის ნაცხი, ნაზოფარინგეალური ნაცხი და ახალშობილის შარდის ნიმუშები ნიმუშები უნდა შეგროვდეს 3 თვემდე, თუ ეს შესაძლებელია, რადგან 3 თვის ასაკში დაახლოებით 50% აღარ გამოყოფს ვირუსს.[5]
ვირუსოლოგიური ანალიზი
წითურის ვირუსი შეიძლება, გამოიყოს ცხვირხახის, ყელის, შარდის, სისხლის და CSF სინჯებიდან გამონაყარის გაჩენამდე დაახლოებით 1 კვირით ადრე და 2 კვირის შემდეგ. კლინიკური ნიმუშიდან წითურას ვირუსის გამოყოფას დიაგნოსტიკური მნიშვნელობა აქვს; თუმცა, ვირუსული კულტურის დათესვა დიდ ძალისხმევას მოითხოვს და მხოლოდ სპეციალიზებულ რეფერალურ ლაბორატორიებში კეთდება. წითურის იზოლატების მოლეკულური ტიპირება PCR მეთოდით ეპიდემიოლოგიური თვასალზრისით გამოუსადეგარია, ხოლო ვირუსის გამოყოფა სასურველია გაკეთდეს დადასტურებული ან მაღალი ალბათობის წითურის ყველა შემთხვევაში. ტესტირება განსაკუთრებით მნიშვნელოვანია ორსულ ქალებში, რომლებსაც შეიძლება დასჭირდეთ კვალიფიცირებული მკურნალობა დედის და ნაყოფის, თანდაყოლილი წითურის სინდრომის განვითარების მაღალი რისკის გამო.
FBC
უმთავრესად, სხვა რუტინული ლაბორატორიული ანალიზი საჭირო არ არის. სისხლის საერთო ანალიზი შეიძლება, გავაკეთოთ, თუ პაციენტს პეტექიები გაუჩნდა თრომბოციტოპენიის გამო, ან ეჭვია მიტანილი სხვა უფრო სერიოზული ინფექციის არსებობაზე.
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას
