Claudicação
A claudicação é definida como uma marcha assimétrica, e é um desvio do padrão de marcha normal esperado para a idade da criança. As causas podem variar de benignas a causas com possível risco à vida (por exemplo, infecção, tumores, lesão não acidental). A avaliação apropriada requer entendimento e conhecimento dos padrões de marcha normais e anormais, das causas em potencial e dos "sinais de alerta".[1]Beresford MW, Cleary AG. Evaluation of a limping child. Curr Pediatr. 2005 Feb 1;15(1):15-22.[2]Payares-Lizano M. The limping child. Pediatr Clin North Am. 2020 Feb;67(1):119-38. A avaliação da claudicação dependerá do fato de a manifestação ser aguda ou crônica.[3]Kimura Y. Common presenting problems. In: Arthritis in children and adolescents: juvenile idiopathic arthritis. Szer I, Kimura Y, Malleson PN, et al (eds). Oxford: Oxford University Press; 2006:24-48.
Um trauma causando uma lesão transitória é a causa mais comum de claudicação, embora o potencial para causas graves ou com risco à vida exija uma avaliação clínica completa e investigações apropriadas.[2]Payares-Lizano M. The limping child. Pediatr Clin North Am. 2020 Feb;67(1):119-38. Os desafios para se fazer o diagnóstico incluem a complexidade da história obtida no cenário pediátrico. Muitas vezes a história é obtida do cuidador, e o trauma pode ter ocorrido em uma creche, e não em casa. Assim, a história pode ser vaga e imprecisa.
O exame cuidadoso de todas as articulações é necessário, além de uma avaliação geral incluindo avaliações abdominais, neurológicas e desenvolvimentais.[4]Foster HE, Cabral DA. Is musculoskeletal history and examination so different in paediatrics? Best Pract Res Clin Rheumatol. 2006 Apr;20(2):241-62.
https://www.sciencedirect.com/science/article/abs/pii/S1521694205001245?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/16546055?tool=bestpractice.com
Mais informações sobre a medicina musculoesquelética pediátrica, incluindo sinais de alerta, demonstrações em vídeo de exames da articulação (pGALS, pREMS), investigações e orientações de encaminhamento, estão disponíveis em Paediatric Musculoskeletal Medicine (PMM).
Paediatric Musculoskeletal Matters (PMM): an e-resource to aid teaching and learning about the essentials of paediatric musculoskeletal medicine
Opens in new window
Marcos do desenvolvimento motor normal
[Figure caption and citation for the preceding image starts]: Marcos do desenvolvimento motor normal [Citation ends].
Reflexos primitivos persistentes por mais de 6 meses são sugestivos de problemas neurológicos, como paralisia cerebral.
Padrões de marcha normais
A criança pequena tem uma marcha base ampla se apoiar, e parece dar passos altos com os pés chatos e os braços bem esticados para ter equilíbrio. As pernas são rotacionadas externamente, com um leve arqueamento. O apoio do calcanhar se desenvolve por volta dos 15 aos 18 meses com balanço do braço recíproco. Correr e mudar de direção ocorrem depois dos 2 anos de idade.
Em crianças em idade escolar, o comprimento do passo aumenta e a frequência de passos diminui. A marcha e a postura adultas ocorrem por volta dos 8 anos de idade. Existe uma variação considerável entre os padrões de marcha normais e as idades em que ocorrem alterações, e isso parece estar relacionado à história familiar.
Variações normais
O alinhamento das pernas varia com a idade e geralmente é influenciado por uma história familiar do mesmo padrão.[5]Sass P, Hassan G. Lower extremity abnormalities in children. Am Fam Physician. 2003 Aug 1;68(3):461-8.
https://www.aafp.org/afp/2003/0801/p461.html
http://www.ncbi.nlm.nih.gov/pubmed/12924829?tool=bestpractice.com
Marcha digitígrada habitual é comum em crianças pequenas com até 3 anos. O desvio dos pés para dentro pode decorrer de anteversão femoral persistente e caracteriza-se pela criança andando com as patelas e os pés apontando para dentro (comum entre os 3 e 8 anos de idade).
A torção tibial interna é caracterizada pela criança andando com as patelas voltadas para fora e a ponta dos pés para dentro (comum desde quando a criança aprende a andar até os 3 anos).
O metatarso varo é caracterizado por uma borda lateral flexível "em forma de C" do pé. A maioria dos casos remite até os 6 anos de idade.
Pernas arqueadas (geno varo) são comuns desde o nascimento até a primeira infância, geralmente com desvio dos pés para fora (desvio máximo em aproximadamente 1 ano). A maioria dos casos remite até os 18 meses.
Joelhos em X (geno valgo). Geralmente associado ao desvio dos pés para dentro. A maioria dos casos remite até os 7 anos de idade.
Pés chatos. A maioria das crianças tem pés flexíveis com arco normal ao ficar na ponta dos pés. Os pés chatos geralmente remitem até os 6 anos de idade.[Figure caption and citation for the preceding image starts]: Pé chato e arcos normais na ponta do péDo acervo pessoal de Dr. Foster; usado com permissão [Citation ends].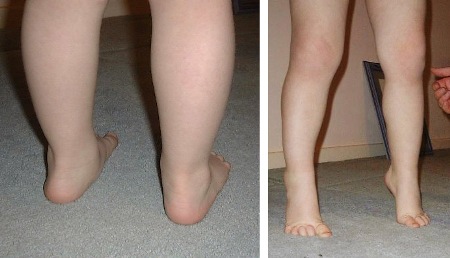
Pododáctilos tortos. A maioria dos casos remite com a sustentação de peso.
É preciso se preocupar quando essas variações normais são persistentes (isto é, permanecem depois da faixa etária esperada), quando as alterações são progressivas ou assimétricas, ou quando há dor e limitação funcional ou evidência de doença neurológica.
Em crianças com pernas arqueadas ou joelhos em X, é importante considerar radiografias se a criança for baixa (uma altura inferior ao 25° percentil levanta suspeitas de raquitismo hipofosfatêmico ou displasias esqueléticas) ou tiver geno varo ou alinhamento assimétrico das pernas.[6]Greene WB. Genu varum and genu valgum in children: differential diagnosis and guidelines for evaluation. Compr Ther. 1996 Jan;22(1):22-9.
http://www.ncbi.nlm.nih.gov/pubmed/8654021?tool=bestpractice.com
Padrões de marcha anormais
Marcha antálgica
Menos tempo gasto sustentando o peso no lado afetado.
Espectro das causas possíveis (por exemplo, trauma na sola dos pés, osteomielite vertebral). Trauma não presenciado é comum em crianças pequenas. A criança não tem disposição para sustentar peso, de modo que algum grau de suspeita é necessário.
Pode ser observada na artrite idiopática juvenil, embora as crianças nem sempre se queixem de dor.[7]McGhee JL, Burks FN, Sheckels JL, et al. Identifying children with chronic arthritis based on chief complaints: absence of predictive value for musculoskeletal pain as an indicator of rheumatic disease in children. Pediatrics. 2002 Aug;110(2 Pt 1):354-9.
https://pediatrics.aappublications.org/content/110/2/354.long
http://www.ncbi.nlm.nih.gov/pubmed/12165590?tool=bestpractice.com
Marcha de circundução ("perna de pau")
Abdução excessiva do quadril conforme a perna gira para frente.
Tipicamente observada com uma discrepância de comprimento de membros inferiores, com movimento articular rígido/restrito como ocorre na artrite idiopática juvenil, ou com espasticidade unilateral como ocorre na paralisia cerebral hemiplégica.
Marcha espástica
Marcha arrastada com o pé rígido e invertido. Costuma ser observado na doença do neurônio motor superior (por exemplo, paralisia cerebral diplégica ou quadriplégica, acidente vascular cerebral [AVC]).
Marcha atáxica
Marcha instável com base alternando entre estreita e ampla.
Observada nas condições que afetam o cerebelo (por exemplo, cerebelite aguda, tumor da fossa posterior, paralisia cerebral atáxica).
Também pode ocorrer devido a ataxia sensorial, presente em condições que afetam a propriocepção, como neuropatias sensoriais.
Marcha de Trendelenburg
Resulta de fraqueza da musculatura abdutora da articulação do quadril. Ao sustentar peso no lado ipsilateral, a pelve cai no lado contralateral em vez de levantar como ocorre normalmente. Com doença do quadril bilateral, isso resulta em uma marcha anserina com quadris, joelhos e pés rotacionados externamente.
Pode ser observada na doença de Legg-Calvé-Perthes, na epifisiólise proximal do fêmur, na displasia do desenvolvimento do quadril, na artrite idiopática juvenil envolvendo o quadril, na doença muscular (dermatomiosite juvenil ou miopatias hereditárias) e nas doenças neurológicas (espinha bífida, paralisia cerebral e lesão na medula espinhal).
Marcha digitígrada ("equina") sem contato do calcanhar
Marcha digitígrada habitual é comum em crianças e está associada a tônus e amplitude de movimentos ao redor dos pés normais e marcha normal mediante solicitação. No entanto, marcha digitígrada persistente é observada nas doenças do neurônio motor superior (por exemplo, paralisia cerebral diplégica) e pode ser uma manifestação de distúrbio do armazenamento lisossomal leve.
Marcha escarvante
A perna inteira é levantada no quadril para facilitar o movimento de levantar o pé do chão. Ocorre com dorsiflexores fracos do tornozelo, compensada pelo aumento da flexão do joelho (isto é, marcha com pé pendente).
Observada na doença neurológica do neurônio motor inferior e em condições que afetam a raiz nervosa (por exemplo, espinha bífida) e nas neuropatias periféricas (por exemplo, doença de Charcot-Marie-Tooth, síndrome de Guillain-Barré).
Marcha "desajeitada"
Esse termo costuma ser usado para descrever dificuldades de coordenação motora (capacidades motoras finas e grossas). A criança pode apresentar quedas frequentes e dificuldade nas habilidades de autoajuda como se vestir ou se alimentar na escola. Escrita inadequada e dificuldades de aprendizagem podem ser observadas.
É importante descartar deficiências neurológicas leves específicas (paralisia cerebral, ataxia cerebelar ou distúrbios do neurônio motor inferior), miopatias ou artrites inflamatórias indolentes e problemas ortopédicos como desvio dos pés para dentro. Distúrbios metabólicos que podem se manifestar com "marcha desajeitada" também devem ser considerados.

Inicie sesión o suscríbase para acceder a todo el BMJ Best Practice
